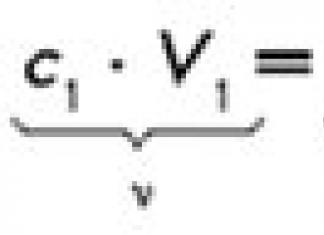Лечението на остра бъбречна недостатъчност трябва да започне с лечението на основното заболяване, което я е причинило.
За да се оцени степента на задържане на течности в тялото на пациента, е желателно ежедневно претегляне. За по точно определяне на степента на хидратация обем инфузионна терапияи индикации за това е необходимо да се инсталира катетър в централна вена. Трябва да се вземе предвид и дневната диуреза, както и кръвното налягане на пациента.
В случай на преренална остра бъбречна недостатъчност е необходимо да се възстанови BCC възможно най-скоро и да се нормализира кръвно налягане.
За лечение на остра бъбречна недостатъчност, причинена от различни вещества от лекарствен и нелекарствен характер, както и някои заболявания, е необходимо да се започне детоксикационна терапия възможно най-рано. Желателно е да се вземе предвид молекулното тегло на токсините, причинили остра бъбречна недостатъчност, и възможностите за изчистване на използвания метод на еферентна терапия (плазмафереза, хемосорбция, хемодиафилтрация или хемодиализа), възможността за най-ранно приложение на антидота.
При постренална остра бъбречна недостатъчност е необходимо незабавно дрениране на пикочните пътища за възстановяване на адекватен поток на урина. При избора на тактика на хирургична интервенция на бъбреците в условия на остра бъбречна недостатъчност, дори преди операцията, е необходима информация за достатъчната функция на контралатералния бъбрек. Болните с един бъбрек не са толкова редки. По време на етапа на полиурия, който обикновено се развива след дренаж, е необходимо да се контролира баланса на течностите в тялото на пациента и електролитния състав на кръвта. Полиуричният стадий на остра бъбречна недостатъчност може да се прояви с хипокалиемия.
Медикаментозно лечение на остра бъбречна недостатъчност
При интактно преминаване през стомашно-чревния тракт е необходимо адекватно ентерално хранене. Ако това е невъзможно, нуждата от протеини, мазнини, въглехидрати, витамини и минерали се задоволява с помощта на интравенозно хранене. Предвид тежестта на нарушението гломерулна филтрацияприемът на протеини е ограничен до 20-25 g на ден. Необходимият калориен прием трябва да бъде най-малко 1500 kcal / ден. Количеството течност, необходимо на пациента преди развитието на полиуричния стадий, се определя въз основа на обема на диурезата за предходния ден и допълнителни 500 ml.
Комбинацията от остра бъбречна недостатъчност и уросепсис причинява най-големи трудности при лечението. Комбинацията от два вида уремична и гнойна интоксикация наведнъж значително усложнява лечението и значително влошава прогнозата за живота и възстановяването. При лечението на тези пациенти е необходимо да се използват еферентни методи за детоксикация (хемодиафилтрация, плазмафереза, индиректно електрохимично окисление на кръвта), селекция антибактериални лекарстваспоред резултатите бактериологичен анализкръв и урина, както и тяхното дозиране, като се вземе предвид действителната гломерулна филтрация.
Лечението на пациент с хемодиализа (или модифицирана хемодиализа) не може да служи като противопоказание за хирургично лечение на заболявания или усложнения, довели до остра бъбречна недостатъчност. Съвременните възможности за наблюдение на системата за коагулация на кръвта и нейната лекарствена корекция позволяват да се избегне рискът от кървене по време на операции и в постоперативен период. За еферентна терапия е желателно да се използват антикоагуланти с кратко действие, например натриев хепарин, чийто излишък може да бъде неутрализиран до края на лечението с антидот - протамин сулфат; натриев цитрат може да се използва и като коагулант. За контрол на системата за коагулация на кръвта обикновено се използва изследване на активираното частично тромбопластиново време и определяне на количеството фибриноген в кръвта. Методът за определяне на времето за съсирване на кръвта не винаги е точен.
Лечението на остра бъбречна недостатъчност дори преди развитието на полиуричния стадий изисква назначаването на бримкови диуретици, като фуроземид до 200-300 mg на ден частично.
Анаболните стероиди се предписват за компенсиране на катаболните процеси.
Показан при хиперкалиемия венозно приложение 400 ml 5% разтвор на глюкоза с 8 единици инсулин, както и 10-30 ml 10% разтвор на калциев глюконат. Ако хиперкалиемията не може да бъде коригирана консервативни методи, тогава пациентът е показан за спешна хемодиализа.
Хирургично лечение на остра бъбречна недостатъчност
За да замените бъбречната функция по време на периода на олигурия, можете да използвате всеки метод за пречистване на кръвта:
- хемодиализа;
- перитонеална диализа;
- хемофилтрация;
- хемодиафилтрация;
- хемодиафилтрация с нисък поток.
При полиорганна недостатъчност е по-добре да започнете с хемодиафилтрация с нисък поток.
Лечение на остра бъбречна недостатъчност: хемодиализа
Показанията за хемодиализа или нейната модификация при хронична и остра бъбречна недостатъчност са различни. При лечение на остра бъбречна недостатъчност честотата, продължителността на процедурата, диализното натоварване, филтрационната стойност и съставът на диализата се избират индивидуално по време на изследването, преди всяка лечебна сесия. Продължава лечението с хемодиализа, предотвратявайки повишаване на съдържанието на урея в кръвта над 30 mmol / l. С разрешаването на острата бъбречна недостатъчност концентрацията на креатинин в кръвта започва да намалява по-рано от концентрацията на урея в кръвта, което се счита за положителен прогностичен знак.
Спешни показания за хемодиализа (и нейните модификации):
- "неконтролирана" хиперкалиемия;
- тежка хиперхидратация;
- хиперхидратация на белодробната тъкан;
- тежка уремична токсичност.
Планирани показания за хемодиализа:
- съдържанието на урея в кръвта е повече от 30 mmol / l и / или концентрацията на креатинин над 0,5 mmol / l;
- произнесе Клинични признациуремична интоксикация (като уремична енцефалопатия, уремичен гастрит, ентероколит, гастроентероколит);
- хиперхидратация;
- тежка ацидоза;
- хипонатриемия;
- бързо (в рамките на няколко дни) повишаване на съдържанието на уремични токсини в кръвта (ежедневно повишаване на уреята над 7 mmol / l и креатинин - 0,2-0,3 mmol / l) и / или намаляване на диурезата
С настъпването на етапа на полиурия необходимостта от хемодиализно лечение изчезва.
Възможни противопоказания за еферентна терапия:
- афибриногенемично кървене;
- ненадеждна хирургична хемостаза;
- паренхимно кървене.
Като съдов достъп за диализно лечение се използва двупосочен катетър, инсталиран в една от централните вени (субклавиална, югуларна или феморална).
Бърза навигация в страницата
Основната задача, която трябва да решим, е просто и разбираемо да разкажем за механизмите на развитие, симптомите и принципите на лечение както на острата, така и на хроничната бъбречна недостатъчност при жените и мъжете. Трудността се състои в това, че при несъмненото сходство на процесите има значителна разлика между остра и хронична бъбречна недостатъчност.
Няма разлики между женската бъбречна недостатъчност и мъжката бъбречна недостатъчност. Бъбреците, като орган, нямат полови различия в структурата и функцията. Следователно жените могат специални причининеговото възникване, което мъжете нямат.
Например, по време на бременност матката "изстисква" уретера, настъпва разширяване на пиелокалцеалната система на бъбреците и се развива. Но бременността е кратък период и, като правило, бъбречната недостатъчност просто няма време да се развие.
Много грубо, но вярно, хронично състояние при болести може да се сравни с леко забравителен, но доста „адекватен“ пациент с церебрална атеросклероза, а острата бъбречна недостатъчност може да се сравни с инсулт или инсулт. В този случай всичко тук ще бъде различно - лечението се изчислява на час, всички принципи и протоколи за управление на пациента ще бъдат специални. И, изглежда, само хроничните заболявания се превърнаха в остри.
Трудността се състои в това, че острата бъбречна недостатъчност или острата бъбречна недостатъчност е състояние, което може изобщо да не е свързано с бъбреците и да се появи на фона на тяхното пълно здраве.
Защо възниква и се развива това състояние, ще обясним по-долу, но първо е необходимо да говорим много накратко за това как функционира нормалният бъбрек, така че ходът на по-нататъшното представяне да е ясен.
Малко физиология
Свикнете с идеята, че урината е предишната кръв, нейната течна част и бивша кръвнаскоро. Образуването на урина протича на няколко етапа:
- В кортикалния слой на бъбрека, в гломерулите на нефроните (това е структурната и функционална единица на бъбрека), има постоянна първична филтрация на кръвта.
Нормалната му скорост е 120 ml/min. Но човек не може да си позволи лукса да отделя първична урина, тъй като нейният обем би бил около 200 литра на ден. Според загубите човек би трябвало да попълва един и същ обем през цялото време.
Ясно е, че освен за пиене и уриниране, човечеството нямаше да има време за нищо и нямаше да излезем от морето на сушата. Следователно урината трябва да се концентрира - в други части на нефрона урината се концентрира 100 пъти и в този вид тя попада в уретера.
Разбира се, в допълнение към концентрацията се извършват много важни процеси, например реабсорбция или реабсорбция на много важни съединения от първичния филтрат в кръвта, например глюкоза, която просто преминава през първичния филтър. Концентрирането на урината изисква голям разход на енергия.
По този начин бъбреците са органи, които поддържат хомеостазата, тоест постоянството на вътрешната среда на тялото. В допълнение към участието в метаболизма на водата и солта, бъбреците решават съдбата на стотици различни съединения, а също така участват в производството на различни вещества (например еритропоетини, които стимулират хемопоезата).
Това, което получаваме в крайна сметка, е нормална урина, която отделя всичко, което не трябва, и не позволява на „дефицита“ да влезе, като протеина. Но при бъбречна недостатъчност тези механизми са нарушени и урината на пациент с бъбречна недостатъчност прилича на граница, където се установяват канали за наркотици и контрабанда и се случват непланирани прониквания. Какво е бъбречна недостатъчност?
Разлики между остра и хронична бъбречна недостатъчност
 AKI (остра бъбречна недостатъчност) и CKD (хронична бъбречна недостатъчност) е нарушение на хомеостатичната функция на бъбреците. При острата бъбречна недостатъчност понякога се развива за няколко часа или дни, а при хроничната бъбречна недостатъчност може да прогресира с години.
AKI (остра бъбречна недостатъчност) и CKD (хронична бъбречна недостатъчност) е нарушение на хомеостатичната функция на бъбреците. При острата бъбречна недостатъчност понякога се развива за няколко часа или дни, а при хроничната бъбречна недостатъчност може да прогресира с години.
- Най-важната разлика между тези състояния е фактът, че при остра бъбречна недостатъчност бъбреците най-често „не са виновни“ - те са изненадани от извънредна ситуация и не могат да се справят с функцията, просто „като всички else”, участващи в цяла каскада от метаболитни нарушения.
Хроничната бъбречна недостатъчност е състояние, при което виновни са бъбреците и се получава "тест на резервите". При хронична бъбречна недостатъчност бавното му развитие ви позволява да компенсирате, да разработите временни мерки, да се адаптирате и в резултат на това да поддържате бъбречната функция на прилично ниво за дълго време, без заплаха за живота.
И така, известно е, че в бъбреците има 2 милиона нефрони. Дори ако половината умре (което е равносилно на загуба на един бъбрек), тогава може да няма признаци на заболяване. И само когато само 30% от нефроните останат в бъбреците и скоростта на филтрация спадне три пъти, до 40 ml / min, тогава се появяват клинични признаци на CRF.
- Смъртна заплаха за живота възниква, когато 90% от нефроните умират.
Остра бъбречна недостатъчност - какво е това?

Синдромът на остра бъбречна недостатъчност се среща при един пациент на 5000 случая. Това не е много, предвид спонтанния характер на събитието. Но, от друга страна, в голям регионален или областен център с население от 1 милион души вече ще има около 200 пациенти през годината, а това е много.
От историята на въпроса може да се установи, че в 90% от случаите острата бъбречна недостатъчност е настъпила в средата на ХХ век, като усложнение на криминалния аборт. В момента острата бъбречна недостатъчност се среща в различни области на медицината и най-често е проява на синдром на полиорганна недостатъчност. Разграничаване:
- Преренална остра бъбречна недостатъчност (т.е. преренална) - 50%.
Пререналната остра бъбречна недостатъчност възниква при напълно интактна бъбречна функция. Но аритмии, различни шокове, емболия белодробна артерияа сърдечната недостатъчност просто не може да осигури "подаване на налягане" на бъбречната система.
Също така, остра бъбречна недостатъчност се развива с вазодилатация (с алергичен шок или анафилаксия със сепсис). Разбира се, ако значително количество течност е изчезнало от тялото (кървене, тежка диария), това също ще доведе до елементарна липса на филтрационен обем.
- Бъбречно (остро увреждане на нефроните);
Според статистиката, почти всички бъбречни остри бъбречни недостатъчности са причинени или от исхемия, или от интоксикация на нефрона. Почти винаги с това нарушение настъпва остра тубулна некроза, т.е. „смърт“ на апарата за концентрация на урина. Например, този тип остра бъбречна недостатъчност възниква, когато има масивен приток на продукти от мускулен разпад (миоглобин) в кръвта по време на продължителен синдром на смачкване или синдром на краш, малко след неправилно отстраняване на компресията.
Причиняват го и някои лекарства (антибиотици - аминогликозиди), НСПВС, рентгеноконтрастни вещества, каптоприл.
През 1998 г. е описан случай, когато след еднократно инжектиране на цефуроксим (антибиотик от групата на цефалоспорините) пациент развива остра двустранна некроза. В резултат на това тя живее на хемодиализа в продължение на 1,5 години и състоянието й се подобрява едва след бъбречна трансплантация.
- Постренална (постренална, изтичането на урина е нарушено) - 5%.
Този тип остра бъбречна недостатъчност е рядък и може да се появи при пациенти в безсъзнание, в напреднала възраст и психично болни пациенти. Придружен от анурия (по-малко от 50 ml на ден). Причината са камъни, аденом, рак и други, водещи до запушване на всяко ниво, от уретрата до таза, запушване на урината.
Симптоми на остра бъбречна недостатъчност
OPN се развива на етапи. При благоприятен изход това са: начален, олигуричен стадий, възстановяване на диурезата и възстановяване.
Няма специфични симптоми на остра бъбречна недостатъчност. Могат да се разграничат следните общи характеристики:
- колапс или ниско кръвно налягане;
- олигурия (намалено количество урина);
- гадене, диария, подуване на корема, отказ от ядене;
- анемия;
- хиперкалиемия;
- развитието на ацидоза и "подкисляване" на кръвта, появата на шумно дишане на Kussmaul.
Клиничната изява на ARF е много променлива. И така, хиперкалиемия възниква при обширни изгаряния, анемия - при тежка хемолиза, конвулсии и треска, изпотяване - при септичен шок. По този начин острата бъбречна недостатъчност протича под прикритието на причината, която я е причинила.
Основните му показатели ще бъдат растежът на уреята в кръвта на фона на рязко намаляване на количеството урина.
Лечение на остра бъбречна недостатъчност
Известно е, че различни шокове (кардиогенен, изгарящ, болков, инфекциозно-токсичен, анафилактичен) са причина за остра бъбречна недостатъчност в 90% от случаите.
Следователно, борбата с шока позволява и разрешаване на остра бъбречна недостатъчност. За да направите това, те попълват обема на циркулиращата кръв, ограничават приема на калий, извършват кръвопреливания и осигуряват диета без протеини. При тежки нарушения се използва хемодиализа.
При инфекции и сепсис диализата се комбинира с хемосорбция, UV кръв. При заболявания на кръвта, водещи до анемия, се използва плазмафереза.
Лечението на остра бъбречна недостатъчност е цяло изкуство, тъй като лекарите са постоянно ограничени в способностите си. Така че, с инфекциозно-токсичен шок, довел до остра бъбречна недостатъчност, трябва да се справите с инфекцията възможно най-скоро, но употребата ефективни лекарстваограничено, тъй като бъбречната функция е намалена и трябва да се има предвид възможността за токсично увреждане на гломерулите.
Прогноза
Като правило, при изолирана бъбречна недостатъчност, смъртността не надвишава 10-15%, но бързо нараства до 70% в напреднала възраст, на фона на остра сърдечна или чернодробна недостатъчност, достигайки до 100% при наличие на "всички дефицити" или полиорганна недостатъчност.
При тези, които оцелеят, бъбречната функция се възстановява напълно, според различни източници, в 30-40% от случаите. Ако говорим за дългосрочни усложнения, тогава най-често има пиелонефрит, свързан със стагнация на урината по време на остра бъбречна недостатъчност.
Хронична бъбречна недостатъчност - какво е това?

Нека сега да се обърнем към бавно възникващата CRF, чийто резултат е уремична кома, като "смъртният звън" на уремията е симптом, непосредствено предхождащ комата. Това е името, дадено на грубия, скърцащ шум от перикардно триене, който се появява при пациенти в терминалния стадий на ХБН.
Възниква, защото уреята, която се образува в резултат на разграждането на протеините, не се отделя от бъбреците и се отлага под формата на неорганични кристали в цялото тяло, включително в перикардната кухина.
Разбира се, в момента такива симптоми, и особено тези, открити за първи път, практически не съществуват - но хроничната бъбречна недостатъчност може да доведе до това. Какво причинява ХБН?
Причини за CRF
Основните заболявания, водещи до хронична бъбречна недостатъчност, засягат гломерулите на бъбреците, които филтрират първичната урина, и тубулите. Може да бъде засегната и съединителната тъкан на бъбреците или интерстициумът, в който са потопени нефроните.
CRF също причинява ревматични заболявания, които засягат съединителната тъкан, метаболитни заболявания и вродени аномалии на бъбреците. Допринасяне на техния "принос" съдови лезиии състояния, протичащи със запушване на пикочните пътища. Ето някои от тези заболявания:
- гломерулонефрит, хроничен пиелонефрит, интерстициален нефрит;
- системна склеродермия, хеморагичен васкулит;
- диабет, амилоидоза;
- поликистоза на бъбреците, вродена хипоплазия;
- злокачествена бъбречна хипертония, стеноза на бъбречните артерии;
В основата на поражението на нефрона при хронична бъбречна недостатъчност, независимо от причината, е гломерулосклерозата. Гломерулът става празен и се замества от съединителна тъкан. В кръвта се появява уремия, тоест, грубо казано, "напикаване".
Циркулиращите уремични токсини (урея, креатинин, паратироиден хормон, бета микроглобулин) отравят тялото, натрупвайки се в органи и тъкани.
Симптоми на хронична бъбречна недостатъчност
Симптомите на хронична бъбречна недостатъчност при жените и мъжете са еднакви и започват с нарушения на водно-солевия метаболизъм.
Има четири етапа в хода на ХБН:
1) Латентен, който съответства на началото на водно-солеви нарушения.
Всичко започва от ранни стадии HPN:
- Изостенурия и хипостенурия. Бъбреците не могат да концентрират урината. Урината "издържа" само до плътност 1010-1012, а с хипостенурия, като цяло, до 1008.
- Никтурия или преобладаване на нощния обем на урината над дневния. Здравите нефрони са претоварени и работят „нощна смяна“. Това се случва, например, защото спазъмът на бъбречните съдове се елиминира през нощта;
- полиурия. Количеството на урината се увеличава, компенсирайки липсата на "качество". В терминалния стадий на бъбречна недостатъчност количеството на урината намалява до 600-800 ml на ден, което е индикация за диализа.
2) Компенсирана, при която бъбреците все още се справят и няма олигурия.
Всичко това води до изчерпване на солта - има слабост, намаляване на налягането. Но при някои пациенти задържането на натрий, напротив, причинява повишаване на кръвното налягане. Сънят също е нарушен, апетитът намалява.
появява се умора, главоболие, пруритус, замаяност, депресия. Телесната температура спада, появява се кървене. Забавянето на калий и магнезий води до мускулна слабост, смущения в работата на сърцето и сънливост.
3) Интермитентно (флуктуиращо), когато настъпват периоди на олигурия и натрупването на йони в плазмата се увеличава.
Най-честите са жажда, гадене, повръщане, лош вкус в устата, стоматит и дъх на амоняк. Кожата е бледа, суха и отпусната. Има лек тремор на пръстите.
В напреднал стадий на хронична бъбречна недостатъчност често се появява анемия, тъй като бъбреците произвеждат вещество, което засяга синтеза на червени кръвни клетки. Клинична картинаотразява азотемията, тоест натрупването на продукти от протеиновия метаболизъм в тялото.
4) Терминал.
възниква енцефалопатия. Паметта е нарушена, възниква безсъние. Появява се мускулна слабост, трудно се изкачва по стълбите. След това има мъчителен сърбеж по кожата, парестезия, повишено подкожно кървене, кървене от носа.
В тежки случаи, поради задържане на вода и "водно отравяне", има белодробен оток, хронична сърдечна недостатъчност и се развива миокардна дистрофия. Прогресира ("пълзене", изтръпване, болка), влошава се или обонянието и вкусът изчезват.
Засяга се ретината, което може да доведе до пълна слепота, развива се зашеметяваща и уремична кома. Пациентите излъчват силна миризма на амоняк.
Лечение на хронична бъбречна недостатъчност + диета
Тъй като CRF е дългосрочен, всички мерки трябва да се вземат още в началните етапи: това е диета, режим, възможност за диализа и други мерки. Пациентите трябва да бъдат свободни от физическа дейност(протеиновият катаболизъм се увеличава), препоръчва се излагане на открито. Основата на лечението е правилната диета.
Диета
Лечението на хронична бъбречна недостатъчност започва с правилно подбрана диета:
- частична храна, 4-5 пъти на ден;
- необходимо е да се ограничи протеинът до 50-70 грама на ден;
- задоволяване на енергийните нужди за сметка на мазнини и въглехидрати;
- регулиране на метаболизма на солта (ограничаване на солта).
В клиничното хранене при хронична бъбречна недостатъчност съществува. IN начална фазаДостатъчна е диета № 7, а при тежки нарушения се използват диети № 7а или 7б (20 и 40 грама протеин на ден).
В храненето е препоръчително да се организира гладни дни: ориз - компот, въглехидрати ябълка - захар, картофи. Картофите се нарязват сурови и се накисват, за да се намалят нивата на калий.
В същото време 50% от дневна дозапротеинът трябва да бъде лесно смилаем протеин (извара или яйце). Но месото, рибата, птиците, бобовите растения, ядките и шоколадът трябва да бъдат напълно изключени. Не са забранени блатът, блатът, медът и карамелът. Сушените плодове (с изключение на накиснати) са противопоказани, тъй като съдържат излишък на калий.
Мазнините се дават под формата на растителни масла. Количеството трапезна сол се взема под внимание и не надвишава 8 г на ден. Количеството течност в храната и напитките зависи от диурезата на пациента и не трябва да я превишава.
Лекарства за лечение на хронична бъбречна недостатъчност
Лекарствата за лечение на бъбречна недостатъчност са симптоматични. Няма да разглеждаме лечението на заболявания, довели до CRF. За да направите това, на пациентите могат да бъдат предписани сериозни лекарства, като хормони и цитостатици. Що се отнася до приемането на лекарства за коригиране на самата CRF, те включват:
- антихипертензивни лекарства при наличие на злокачествена хипертония;
- диуретици и сърдечни гликозиди в нарушение на сърдечната помпена функция и развитие на застойна сърдечна недостатъчност;
- натриев бикарбонат за облекчаване на ацидоза,
- Железни препарати за анемия;
- антиеметици за гадене и повръщане ("Церукал");
- ентеросорбенти за намаляване на азотемията ("Enteros-gel");
- промиване на червата, клизми.
При лечението на хронична бъбречна недостатъчност в момента "спасението" са екстракорпоралните методи за детоксикация: хемосорбция, плазмафереза като спомагателни методи и хронична хемодиализа или апарат "изкуствен бъбрек". Това ви позволява да спасите живота и активността на пациентите и да изчакате бъбречна трансплантация, ако е показано.
Но науката не стои неподвижна. През 2010 г. беше създаден прототип на имплантируем изкуствен бъбрек и не е далеч времето, когато ще бъде възможно да се създаде отново човешки бъбрек, използвайки неговите стволови клетки, както и основата на съединителната тъкан.
Прогноза
Ние само надраскахме повърхността на проблемите, свързани с причините, симптомите и лечението на хроничното бъбречно заболяване. Основното нещо, което трябва да запомните е, че CRF е неспецифичен синдром, който се развива с много заболявания.
Само възможността за обръщане на хода на основното заболяване дава шанс за стабилизиране на състоянието на пациента. Освен това трябва да се вземат предвид възрастта, коморбидността, възможността за диализа и перспективите за бъбречна трансплантация.
бъбречна недостатъчност- патологично състояние, което възниква, когато различни заболяванияи се характеризира с нарушена бъбречна функция.
Бъбрекът е орган на отделителната система. Основната му функция е образуването на урина.  Случва се така:
Случва се така:
- Кръвта, влизаща в бъбречните съдове от аортата, достига до гломерула на капилярите, заобиколен от специална капсула (капсула на Шумлянски-Боуман). Под високо налягане течната част на кръвта (плазмата) с разтворените в нея вещества се просмуква в капсулата. Така се образува първичната урина.
- След това първичната урина се движи през системата от извити тубули. Тук водата и необходимите за тялото вещества се абсорбират обратно в кръвта. Образува се вторична урина. В сравнение с първичния, той губи обем и става по-концентриран, в него остават само вредни метаболитни продукти: креатин, урея, пикочна киселина.
- От системата на тубулите вторичната урина навлиза в бъбречните чашки, след това в таза и в уретера.
- Екскреция на вредни метаболитни продукти от тялото.
- Регулиране на осмотичното кръвно налягане.
- Производство на хормони. Например ренин, който участва в регулирането на кръвното налягане.
- Регулиране на съдържанието на различни йони в кръвта.
- Участие в хемопоезата. Бъбреците отделят биологично активно веществоеритропоетин, който активира образуването на еритроцити (червени кръвни клетки).
Причини за бъбречна недостатъчност
Причини за остра бъбречна недостатъчност
Класификация на острата бъбречна недостатъчност в зависимост от причините:- преренална. Причинява се от нарушен бъбречен кръвоток. Бъбрекът не получава достатъчно кръв. В резултат на това се нарушава процесът на образуване на урина, настъпват патологични промени в бъбречната тъкан. Среща се при около половината (55%) от пациентите.
- Бъбречна. Свързани с патология на бъбречната тъкан. Бъбрекът получава достатъчно кръв, но не може да образува урина. Среща се при 40% от пациентите.
- Постренална. Урината се образува в бъбреците, но не може да тече поради запушване на уретрата. Ако възникне запушване на един уретер, тогава здравият бъбрек ще поеме функцията на засегнатия бъбрек - няма да настъпи бъбречна недостатъчност. Това състояние се среща при 5% от пациентите.
 На снимката: А - преренална бъбречна недостатъчност; B - постренална бъбречна недостатъчност; C - бъбречна бъбречна недостатъчност.
На снимката: А - преренална бъбречна недостатъчност; B - постренална бъбречна недостатъчност; C - бъбречна бъбречна недостатъчност.Причини за остра бъбречна недостатъчност:
| преренална |
|
| Бъбречна |
|
| Постренална |
|
Причини за хронична бъбречна недостатъчност

Симптоми на бъбречна недостатъчност
Симптоми на остра бъбречна недостатъчност
Симптомите на остра бъбречна недостатъчност зависят от етапа:- начална фаза;
- етапът на намаляване на дневния обем на урината под 400 ml (олигуричен стадий);
- етап на възстановяване на обема на урината (полиуричен етап);
- етап на пълно възстановяване.
| сцена | Симптоми |
| Първоначално | На този етап, като такъв, все още няма бъбречна недостатъчност. Човек е загрижен за симптомите на основното заболяване. Но вече се появяват нарушения в бъбречната тъкан. |
| олигурен | Бъбречната дисфункция се увеличава, количеството на урината намалява. Поради това в организма се задържат вредни метаболитни продукти, има нарушения на водно-солевия баланс. Симптоми:
|
| полиурични | Състоянието на пациента се нормализира, количеството на урината се увеличава, като правило, дори повече от нормалното. На този етап може да се развие дехидратация на тялото, инфекции. |
| Пълно възстановяване | Окончателно възстановяване на бъбречната функция. Обикновено продължава от 6 до 12 месеца. Ако по време на остра бъбречна недостатъчност голяма част от бъбречната тъкан е била изключена от работа, тогава пълното възстановяване е невъзможно. |
Симптоми на хронична бъбречна недостатъчност

- В началния етап хроничната бъбречна недостатъчност няма прояви. Пациентът се чувства относително нормално. Обикновено първите симптоми се появяват, когато 80% -90% от бъбречната тъкан престане да функционира. Но преди това време можете да поставите диагноза, ако проведете преглед.
- Обикновено се появяват първи общи симптоми: летаргия, слабост, повишена умора, често неразположение.
- Отделянето на урина е нарушено. За един ден се образува повече от очакваното (2-4 литра). Това може да доведе до дехидратация. Има често уриниране през нощта. В по-късните стадии на хронична бъбречна недостатъчност количеството на урината рязко намалява - това лош знак.
- Гадене и повръщане.
- Мускулни потрепвания.
- Сърбеж по кожата.
- Сухота и горчивина в устата.
- Стомашни болки.
- диария
- Кървене от носа, стомаха поради намалено съсирване на кръвта.
- Кръвоизливи по кожата.
- Повишена чувствителност към инфекции. Тези пациенти често страдат респираторни инфекции, пневмония .
- В късен стадий: състоянието се влошава. Има пристъпи на задух, бронхиална астма. Пациентът може да загуби съзнание, да изпадне в кома.
Диагностика на бъбречна недостатъчност
| Диагностичен метод | Остра бъбречна недостатъчност | Хронична бъбречна недостатъчност |
| Общ анализ на урината | В общия анализ на урината при остра и хронична бъбречна недостатъчност може да се идентифицират:
 |
|
| Бактериологично изследване на урината | Ако бъбречната дисфункция е причинена от инфекция, тогава патогенът ще бъде открит по време на изследването. Също така, този анализ ви позволява да идентифицирате инфекция, възникнала на фона на бъбречна недостатъчност, за да определите чувствителността на патогена към антибактериални лекарства.  |
|
| Общ кръвен анализ | При остра и хронична бъбречна недостатъчност в общия кръвен тест се откриват промени:
 |
|
| Химия на кръвта | Помага за оценка на патологични промени в тялото, дължащи се на нарушена бъбречна функция. При биохимичен кръвен тест при остра бъбречна недостатъчност могат да се открият промени:
| При хронична бъбречна недостатъчност в биохимичен кръвен тест обикновено се откриват промени:
|
| Тези методи ви позволяват да изследвате бъбреците, тяхната вътрешна структура, бъбречни чашки, таз, уретери, пикочен мехур. При остра бъбречна недостатъчност КТ, ЯМР и ултразвук най-често се използват за откриване на причината за стеснение на пикочните пътища.  |
|
| доплер ултразвук | Ултразвуково изследване, по време на което е възможно да се оцени кръвния поток в съдовете на бъбреците. | |
| Рентгенография гръден кош | Използва се за откриване на нарушения на дихателната система, някои заболявания, които могат да причинят бъбречна недостатъчност.
|
|
| Хромоцистоскопия |
| |
| Бъбречна биопсия | Лекарят получава парче бъбречна тъкан и го изпраща в лаборатория за изследване под микроскоп. Най-често това става със специална дебела игла, която лекарят вкарва в бъбрека през кожата. Биопсията се използва в съмнителни случаи, когато диагнозата не може да бъде установена.
|
|
| Електрокардиография (ЕКГ) | Това изследване е задължително за всички пациенти с остра бъбречна недостатъчност. Помага за идентифициране на нарушения на сърцето, аритмия.  |
|
| Тест на Зимницки | Пациентът събира цялата урина през деня в 8 контейнера (всеки за 3 часа). Определете неговата плътност и обем. Лекарят може да оцени състоянието на бъбречната функция, съотношението на дневните и нощните обеми на урината. | |
Лечение на бъбречна недостатъчност
 Острата бъбречна недостатъчност изисква незабавна хоспитализация на пациента в нефрологична болница. Ако пациентът е в тежко състояние, той се поставя в интензивното отделение. Терапията зависи от причините за нарушена бъбречна функция.
Острата бъбречна недостатъчност изисква незабавна хоспитализация на пациента в нефрологична болница. Ако пациентът е в тежко състояние, той се поставя в интензивното отделение. Терапията зависи от причините за нарушена бъбречна функция. При хронична бъбречна недостатъчност терапията зависи от стадия. В началния етап се лекува основното заболяване - това ще помогне за предотвратяване на тежка бъбречна дисфункция и ще улесни справянето с тях по-късно. С намаляване на количеството на урината и появата на признаци на бъбречна недостатъчност е необходимо да се справят с патологичните промени в тялото. И по време на периода на възстановяване трябва да премахнете последствията.
Насоки за лечение на бъбречна недостатъчност:
| Посока на лечение | събития |
| Отстраняване на причините за преренална остра бъбречна недостатъчност. |
|
| Отстраняване на причините за бъбречна остра бъбречна недостатъчност |
|
| Елиминиране на причините за постренална остра бъбречна недостатъчност | Необходимо е да се премахне препятствието, което пречи на изтичането на урина (тумори, камъни и др.) Най-често това изисква хирургическа намеса. |
| Отстраняване на причините за хронична бъбречна недостатъчност | Зависи от основното заболяване. |
| Мерки за борба с нарушенията, възникващи в организма при остра бъбречна недостатъчност |
|
| Премахване на нарушения на водно-солевия баланс |
|
| Борба с подкисляването на кръвта | Лекарят предписва лечение в случай, че киселинността (pH) на кръвта падне под критичната стойност - 7,2. Разтвор на натриев бикарбонат се прилага интравенозно, докато концентрацията му в кръвта се повиши до определени стойности и рН се повиши до 7,35. |
| Борба с анемията | С намаляване на нивото на червените кръвни клетки и хемоглобина в кръвта, лекарят предписва кръвопреливане, епоетин (лекарство, което е аналог на бъбречния хормон еритропоетин и активира хемопоезата). |
| Хемодиализа, перитонеална диализа | Хемодиализата и перитонеалната диализа са методи за пречистване на кръвта от различни токсини и нежелани вещества. Показания за остра бъбречна недостатъчност:
При перитонеална диализа се инжектира разтвор за пречистване на кръвта коремна кухина. В резултат на разликата в осмотичното налягане той поема вредни вещества. След това се отстранява от корема или се заменя с нов.
|
| трансплантация на бъбрек | Трансплантацията на бъбрек се извършва при хронична бъбречна недостатъчност, когато в тялото на пациента настъпват тежки нарушения и става ясно, че няма да е възможно да се помогне на пациента по други начини. Взема се бъбрек от жив донор или труп. След трансплантацията се провежда курс на терапия с лекарства, които потискат имунната система, така че да няма отхвърляне на донорската тъкан.
|
Диета при остра бъбречна недостатъчност

Прогноза за бъбречна недостатъчност
Прогноза за остра бъбречна недостатъчност
В зависимост от тежестта на острата бъбречна недостатъчност и наличието на усложнения, 25% до 50% от пациентите умират.Повечето общи причинисмърт:
- Поражение нервна система- уремична кома.
- Тежки нарушения на кръвообращението.
- Сепсисът е генерализирана инфекция, "отравяне на кръвта", при която страдат всички органи и системи.
Прогноза за хронична бъбречна недостатъчност
Зависи от заболяването, срещу което е имало нарушение на бъбречната функция, възрастта, състоянието на тялото на пациента. След прилагането на хемодиализата и бъбречната трансплантация смъртта на пациентите става по-рядка.Фактори, които влошават хода на хроничната бъбречна недостатъчност:
- артериална хипертония;
- неправилна диета, когато храната съдържа много фосфор и протеини;
- високо съдържание на протеин в кръвта;
- повишена функция на паращитовидните жлези.
- увреждане на бъбреците;
- инфекция на пикочните пътища;
- дехидратация.
Профилактика на хронична бъбречна недостатъчност
Ако започнете рано правилно лечениезаболяване, което може да доведе до хронична бъбречна недостатъчност, тогава бъбречната функция може да не бъде засегната или поне нейното увреждане няма да бъде толкова тежко.някои лекарстваса токсични за бъбречната тъкан и могат да доведат до хронична бъбречна недостатъчност. Не приемайте никакви лекарства без лекарско предписание.
Най-често бъбречната недостатъчност се развива при хора, страдащи от захарен диабет, гломерулонефрит, артериална хипертония. Такива пациенти трябва да бъдат постоянно наблюдавани от лекар, своевременно да се подлагат на прегледи.
Бъбречното заболяване е опасно състояние, което води до намаляване на качеството на живот и води до опасни усложнениядо смърт включително. Най-честата е острата бъбречна недостатъчност.
Острата бъбречна недостатъчност (ARF) е заболяване, което настъпва, когато един или два бъбрека спрат да функционират или намалена ефективност. Заболяването се развива бързо, придружено от рязко влошаване на състоянието на пациента и развитие на тежка интоксикация. Според международната класификация на заболяванията, диагнозата остра бъбречна недостатъчност микробна 10 е присвоена на клас N17.
Когато се диагностицира остра бъбречна недостатъчност, симптомите започват да се появяват доста бързо. Има няколко етапа на заболяването, всеки от които има своеобразен ход и се характеризира с определено състояние на пациента.
Първоначално - продължава от 2-3 часа до 3 дни. Пациентът изпитва слабост, сънливост, могат да се появят диспептични разстройства под формата на гадене или лошо храносмилане. Няма специфични признаци.
Олигоанурия - характеризира се с рязко намаляване на обема на урината, промяна в цвета й. В OAM има протеин, развива се ацетономичен синдром. Кръвта съдържа високо съдържание на азот, фосфати, натрий и калий. Развива се тежка интоксикация, до кома, общият имунитет намалява.
Popyuric - намаляването на дневния обем на урината рязко се заменя с увеличаването му, развива се хипотония поради измиването на полезни минерали, включително калий. Може би развитието на аритмии. При благоприятно протичане и подходящо лечение за една седмица симптомите отшумяват, настъпва подобрение на състоянието и кръвната картина.
Фазата на възстановяване - продължава до една година, състои се в пълното възстановяване на бъбречната функция. При спазване на превантивните мерки резултатите са благоприятни.
В зависимост от причините, причинени от заболяването, се разграничават следните видове остра бъбречна недостатъчност:
Преренална остра бъбречна недостатъчност - характеризира се с рязко забавяне на бъбречния кръвоток. Причините включват:
- сърдечно-съдови заболявания;
- синдром на сърдечна аритмия;
- запушване на белодробната артерия;
- тежка дехидратация;
- кардиогенен шок.

Бъбречна остра бъбречна недостатъчност - характеризира се с рязко освобождаване на токсични вещества, дължащо се на исхемично увреждане на тъканите на бъбреците. Причини:
- отравяне с пестициди;
- прекомерна употреба на редица лекарства, включително антибиотици;
- повишено съдържание на хемоглобин в кръвта;
- остър пиелонефрит и други възпалителни заболявания.
Постреална остра бъбречна недостатъчност - причинена от обструкция на пикочните пътища, причините за която са:
- неопластични заболявания вътрешни органи;
- уретрит;
- стесняване на пътеките поради изобилието от камъни.
Причините за остра бъбречна недостатъчност са различни. В допълнение към всичко изброено по-горе, заболяването може да възникне поради проникването на бактерии от други органи, следователно дори обикновената ARVI може да доведе до развитие на болестта.
Диагностика на заболяването
Тъй като първичните признаци на бъбречна недостатъчност могат лесно да бъдат объркани със симптомите на други заболявания, за поставяне на диагнозата трябва да се извършат специални лабораторни изследвания и диагностични мерки. При прегледа лекарят ще събере личен и семеен анализ, ще изследва състоянието кожата, определят наличието на съпътстващи соматични заболявания, слушат сърдечния ритъм, оценяват състоянието на лимфната система.
След това изпълнете общ анализурина и биохимичен анализкръв. Има спад на хемоглобина, развитие на левкоцитоза и лимфопения. Според биохимията се диагностицира намаляване на хематокрита, което показва хиперхидратация. Освен това се наблюдава повишаване на нивото на урея до 6,6 mmol/l и креатинин до 1,45 mmol/l. Може да се установи повишено съдържание на калций, калий, натрий, фосфат, намаляване на киселинността.

В урината се откриват хиалинови и гранулирани отливки, еритроцитите и левкоцитите се увеличават, а специфичното тегло намалява значително. Възможно е повишаване на нивото на еозинофилите при остър нефрит. При диагностициране на остра бъбречна недостатъчност патогенезата зависи от причинителя на заболяването и формата на заболяването. За определянето му, както и за потвърждаване или опровергаване на остра бъбречна недостатъчност се извършва ултразвуково изследване на бъбреците и пикочния мехур. Има увеличение на обема на вътрешните органи, наличие на камъни в таза и пикочните пътища.
За по-добро изследване се извършват цистоскопия (изследване на пикочния мехур) и уретероскопия (ендоскопия на уретрата), както и радионуклидни методи за изследване за оценка на състоянието на вътрешните органи чрез въвеждане на контрастно вещество.
Освен това се извършва изследване на сърцето, ЕКГ, КТ, ЯМР, ангиография, рентгенография на гръдния кош (за да се изключи натрупването на течност в плеврата на белите дробове), радиоизотопно сканиране на бъбреците. В особено тежки случаи може да се препоръча биопсия и двустранна катеризация на таза.
Характеристики на лечението
Когато се диагностицира остра бъбречна недостатъчност, лечението се предписва незабавно. Предписаните лекарства за заболяването се определят от видовете и етапите на заболяването.
В началния стадий на остра бъбречна недостатъчност се взема като основа лечението на съпътстващо заболяване, което е причинило дисфункция на бъбреците. В случай на кардиогенен шок се предписва терапия, насочена към нормализиране на сърдечната дейност, премахване на аритмии и възстановяване на кръвния поток. С химически или хранително отравянеоблекчаване на синдроми на остра интоксикация. Ако има камъни в таза, те се почистват, като се използват и методи за отстраняване на камъните. В случай, че клиниката на заболяването задължава, се предписва противотуморна терапия.

Ако заболяването се диагностицира на етапа на олигурия, на пациента се предписват диуретици, по-специално фуразимид, манитол, 20% разтвор на глюкоза и инсулин. За да се предотврати дехидратацията, на пациента се прилага интравенозно допамин, както и други лекарства, които възстановяват електролитния баланс на кръвта. С тежки възпалителни процесипредписват се антибиотици. Цялото лечение се извършва изключително в болница, за да се предотврати развитието на усложнения и появата странични ефекти. Пациентът също се съветва да здравословен начин на животживот и спазвайте специална диета с намалено съдържание на протеини и соли.
Ако клиниката на заболяването се характеризира с прояви опасни симптоми, се препоръчва операция или свързване към система за хемодиализа. Последният се използва в случай на постоянна развита интоксикация на тялото, ако нивото на уреята в анализите се повиши до 24 mmol / l, а калият се диагностицира на ниво от 7 mmol / l. В допълнение, процедурата на диализа е показана в случай на неефективност. консервативна терапия, тежко състояние на пациента, състояние на хронична кетоцидоза.
Характеристики на хода на заболяването при деца
Острата бъбречна недостатъчност при деца е рядко заболяване, но много опасно. Не толкова отдавна имаше много Отрицателни последицидо смърт. Заболяването се проявява като внезапно влошаване на благосъстоянието, електролитен дисбаланс, тежка интоксикация и главоболие и се характеризира с хипоксия на бъбречните тъкани, както и увреждане на тубулите.
Острата бъбречна недостатъчност се развива при деца на фона на заболявания като:
- нефрит;
- инфекциозни заболяванияпикочна система;
- токсичен шок;
- вътрематочни инфекции и хипоксия;
- хемоглобин и миоглобинурия;
- бъбречна исхемия.
Също така, предразположение към началото на заболяването може да бъде банална хипотермия, задушаване, дихателна недостатъчност, асфиксия - при новородени. При млади пациенти се разграничават две форми на заболяването: функционални и органични.

Функционалната остра бъбречна недостатъчност при деца възниква на фона на дехидратация и нарушен кръвен поток през съдовете. Тази форма на заболяването е лошо диагностицирана, но е обратима. Най-опасна е органичната форма на заболяването. Болестта, проявяваща се с летаргия, бледност и сухота на кожата, има изразени симптоми.
Има малко количество урина, може да се появи гадене, замаяност, повръщане и тахикардия, често се появява развиващ се ацетономичен синдром, проявяващ се с неконтролируемо повръщане и тежка дехидратация. В особено тежки случаи се чуват влажни хрипове в белите дробове, съществува риск от развитие на уремична кома.
Ако се появи поне един от симптомите, детето трябва незабавно да бъде хоспитализирано. Неотложна помощпри остра бъбречна недостатъчност ще бъдат предоставени незабавно. Включва мерки за възстановяване на електролитния баланс, компенсиране на течности в организма. Предписва се и лечение на основното заболяване, което е причинило проблема в бъбреците.
Почивка медицински меркидецата не се различават от възрастните. Важно е да излекувате болестта докрай, а не да оставяте всичко да се развива след изчезването на основните симптоми. Средно лечението тежки формипри млади пациенти продължава 3-6 месеца. Ако функцията на бъбреците не се възстанови напълно, може да се развие хронична форма на заболяването.
Хронична бъбречна недостатъчност
Ако острата форма на заболяването не може да бъде излекувана напълно чрез премахване на всички възможни причини, а бъбречната дисфункция се наблюдава в продължение на 3 месеца или повече, се развива хронична форма на заболяването. Симптомите му бавно се увеличават, вариращи от прекомерна слабост и умора на пациента до развитие на сърдечна астма и белодробен оток. Други симптоми на хронично бъбречно заболяване включват:
- сухота и горчивина в устата;
- чести конвулсии;
- загуба на апетит;
- болка в долната част на гърба;
- чести главоболия и спадове на налягането.
По време на заболяването може да се развие вътрешно кървене, устойчивостта на организма към различни инфекции може да намалее, възможно е често замайване, до загуба на съзнание. Причините за хронична бъбречна недостатъчност включват диабет, различни инфекциозни заболявания, заболявания на сърдечно-съдовата система, хроничен гломерулонефрит, уролитиаза заболяване, поликистоза на бъбреците, отравяне с токсични продукти.

Острата и хроничната бъбречна недостатъчност се диагностицират по същия начин, с уговорката, че при хроничната форма на заболяването показателите може да не са толкова високи, но да продължават по-дълго. Лечението също е подобно. Ако заболяването прогресира бързо, лекарят може да препоръча отстраняване на нефункциониращия бъбрек или процедури на хемодиализа и перитонеална диализа.
Разликата между последните е, че по време на хемодиализа кръвната плазма периодично се филтрира през апарата "изкуствен бъбрек", за да пречисти кръвта и да премахне токсините, а по време на перитонеалната диализа пречистването става директно през перитонеума на пациента с помощта на специален катетър който вкарва диализния разтвор в кръвта на пациента.
диета при бъбречна недостатъчност
Лечението на всяка форма на бъбречна недостатъчност е невъзможно без специална диета. Тъй като заболяването е свързано с нарушаване на бъбречната функция, диетата за остра бъбречна недостатъчност се характеризира с намаляване на протеините (до 50 грама на ден), солта и консумацията на мазни, пикантни, пържени храни също трябва да бъде ограничена.
Храната е висококалорична, богата на здравословни мазнини и въглехидрати. Не пренебрегвайте пресните зеленчуци и плодове, използвайте ягодоплодни напитки, сокове и компоти, също така се препоръчва да включите пълнозърнест хляб в диетата, както и сладкиши на базата на царевично и оризово брашно.

Диетата се основава на зърнени храни, приемливи са супи, зеленчукови яхнии, нискомаслени бульони, бобови растения, ядки, сушени плодове. В ограничени количества е възможно да се консумират мазни риби, хайвер, млечни продукти, семена, яйца.
- напитки, съдържащи кофеин;
- шоколад;
- богати костни и месни бульони;
- алкохолни напитки;
- люти подправки;
- пушени и консервирани храни;
- гъби.
В противен случай храненето при остра и хронична бъбречна недостатъчност трябва да се избира индивидуално за всеки пациент. Трябва да се отбележи, че по време на периоди на обостряне трябва да се затегне диетата, напълно да се премахне солта, да се намали количеството протеини до 20 грама на ден, а употребата на животински протеини е по-вероятна от растителните протеини. Ето защо в острата форма на заболяването не трябва да се опирате на боб, различни ядки и сушени плодове. Храната обаче трябва да е забавна, така че си струва да експериментирате с рецепти, за да получите вкусни ястия от наличните съставки.
Усложнения на бъбречна недостатъчност
Усложненията при остра и хронична бъбречна недостатъчност се развиват при липса на своевременно лечениеи неспазване на препоръките на специалист.
Кога остра форма, нивото на риск зависи от степента на заболяването, състоянието на катаболизма, наличието на олигурия и нефротичен синдром. В този случай съществува риск от сериозно отравяне с метаболитни продукти и минерали, чиято концентрация в кръвта непрекъснато нараства. Без подходящо внимание се развива хиперкалиемия при остра бъбречна недостатъчност. При достигане на критични стойности, това състояние може да доведе до сериозни сърдечни проблеми, включително и смърт.

Болестите могат да причинят тежки промени в кръвта, причинявайки анемия или причинявайки имунни нарушения. Пациентите с хронична форма на заболяването трябва да бъдат изключително внимателни и да избягват контакт с нездравословни хора. Тялото им, повече от другите, е податливо на инфекция, която може бързо да се развие и да доведе до смъртта на пациента.
Възможно е също така развитието на неврологични заболявания и появата на остра сърдечна недостатъчност. При тежки случаи на остра бъбречна недостатъчност се развива гастроентероколит, причиняващ чревно кървене, което допълнително усложнява състоянието на пациента.
Кога хронична формазаболявания, има активно измиване на калций от тялото, което води до повишена крехкост на костите. От страна на неврологията могат да се появят чести гърчове, пълна или частична загуба на съзнание и умствена изостаналост. Бременните жени с хронична бъбречна недостатъчност изискват специално внимание. Развитието на заболяването или появата на обостряне може да доведе до прекъсване на бременността и заплаха за живота на майката.
Профилактика на заболяванията
Ако симптомите на острата форма на заболяването са спрени или е отстранен периодът на обостряне при хронични пациенти, пациентът трябва да предприеме цял набор от мерки, така че болестта да не се върне скоро или дори да отстъпи:
- Спазвайте строга диета. Дори и да има стабилно подобрение, не трябва да залагате на протеинови храни. И ако пациентът все още си позволява месо, тогава нека да бъде варено или печено, добре, в никакъв случай не пушено или пикантно.
- Откажете се от алкохола или намалете консумацията му.
- Ограничете приема на кофеинови напитки.
- Поддържайте тегло. Ако състоянието позволява, трябва да се занимавате със спорт или поне да ходите повече на чист въздух.
- Внимателно следвайте всички препоръки на лекуващия лекар, без пропуски, вземете всички лекарства, предписани за лечение.
- Отказвам пушенето.
- Избягвайте да сте в задимени помещения, работа с пестициди.
- Намалете риска от излагане на токсини отвън.
- В случай на огнища на възпаление във всяка област на тялото, незабавно ги спрете, за да избегнете разпространението на инфекцията.
Остра бъбречна недостатъчност е опасна болесткоето води до сериозни неизправности на тялото, до смърт. Никой не е имунизиран от заболяване. Но е възможно да се отървете от усложненията. Основното е да се свържете с тесен специалист навреме и да следвате всички препоръки не само в етапа на обостряне, но и през целия период на рехабилитация.
Остра бъбречна недостатъчност (ARF) се развива като усложнение на много заболявания и патологични процеси. Острата бъбречна недостатъчност е синдром, който се развива в резултат на нарушени бъбречни процеси (бъбречен кръвоток, гломерулна филтрация, тубулна секреция, тубулна реабсорбция, бъбречна концентрационна способност) и се характеризира с азотемия, нарушения във водно-електролитния баланс и киселинно-алкалното състояние .
Острата бъбречна недостатъчност може да се дължи на преренални, бъбречни и постренални нарушения. Преренална остра бъбречна недостатъчност се развива във връзка с нарушение на бъбречния кръвоток, бъбречна остра бъбречна недостатъчност - с увреждане на бъбречния паренхим, постренална остра бъбречна недостатъчност е свързана с нарушение на изтичането на урина.
Морфологичният субстрат на ARF е остра тубулонекроза,проявява се чрез намаляване на височината на границата на четката, намаляване на сгъването на базолатералните мембрани и некроза на епитела.
Пререналната остра бъбречна недостатъчност се характеризира с намаляване на бъбречния кръвоток в резултат на вазоконстрикция на аферентните артериоли в условията на нарушена системна хемодинамика и намаляване на обема на циркулиращата кръв, докато бъбречната функция е запазена.
Причини за преренална бъбречна недостатъчност:
дългосрочно или краткосрочно (по-рядко) понижение на кръвното налягане под 80 mm Hg. (шок поради различни причини: постхеморагичен, травматичен, кардиогенен, септичен, анафилактичен и др., обширни хирургични интервенции);
намаляване на обема на циркулиращата кръв (загуба на кръв, загуба на плазма, неукротимо повръщане, диария);
увеличаване на вътресъдовия капацитет, придружено от намаляване на периферното съпротивление (септицемия, ендотоксемия, анафилаксия);
намаляване на сърдечния дебит ( инфаркт на миокардасърдечна недостатъчност, белодробна емболия).
Ключовата връзка в патогенезата на пререналната остра бъбречна недостатъчност е рязък спаднивото на гломерулна филтрация поради спазъм на аферентни артериоли, шунтиране на кръвта в юкстагломеруларния слой и исхемия на кортикалния слой под въздействието на увреждащ фактор. Поради намаляване на обема на кръвта, перфузирана през бъбреците, клирънсът на метаболитите намалява и се развива азотемия. Затова някои автори наричат този вид OPN преренална азотемия.При продължително намаляване на бъбречния кръвоток (повече от 3 дни) пререналната остра бъбречна недостатъчност преминава в ренална остра бъбречна недостатъчност.
Степента на бъбречна исхемия корелира със структурните промени в епитела на проксималните тубули (намаляване на височината на границата на четката и площта на базолатералните мембрани). Първоначалната исхемия допринася за повишаване на пропускливостта на клетъчните мембрани на тубуларния епител за [Ca2+] йони, които навлизат в цитоплазмата и се транспортират активно от специален носител до вътрешната повърхност на митохондриалните мембрани или до саркоплазмения ретикулум. Енергийният дефицит, развиващ се в клетките поради исхемия и консумация на енергия по време на движението на [Ca 2+ ] йони, води до клетъчна некроза и получените клетъчни остатъци запушват тубулите, като по този начин влошават анурията. Обемът на тубулната течност в условията на исхемия е намален.
Увреждането на нефроцитите е придружено от нарушение на натриевата реабсорбция в проксималните тубули и прекомерен прием на натрий в дисталните области. Натрият стимулира макула денса производство на ренин; при пациенти с остра бъбречна недостатъчност съдържанието му обикновено се повишава. Ренинът активира системата ренин-ангиотензин-алдостерон. Повишава се тонусът на симпатиковите нерви и производството на катехоламини. Под въздействието на компонентите на системата ренин-апгиотензин-алдостерон и катехоламини се поддържа аферентна вазоконстрикция и бъбречна исхемия. В капилярите на гломерулите налягането пада и съответно ефективното филтрационно налягане намалява.
При рязко ограничаване на перфузията на кортикалния слой кръвта навлиза в капилярите на юкстагломерулната зона („Оксфордски шунт“), в която възниква стаза. Увеличаването на налягането в тубулите е придружено от намаляване на гломерулната филтрация. Хипоксията на най-чувствителните към него дистални тубули се проявява чрез некроза на тубуларния епител и базалната мембрана до тубулна некроза. Има обтурация на тубулите от фрагменти от некротични епителни клетки, цилиндри и др.
При условия на хипоксия в медулата, промяната в активността на ензимите на арахидоновата каскада е придружена от намаляване на образуването на простагландини, които имат съдоразширяващ ефект, и освобождаването на биологично активни вещества (хистамин, серотонин, брадикинин), които засягат пряко бъбречните съдове и нарушават бъбречната хемодинамика. Това от своя страна допринася за вторично увреждане на бъбречните тубули.
След възстановяване на бъбречния кръвоток настъпва образуване на активни форми на кислород, свободни радикали и активиране на фосфолипаза, което поддържа нарушената пропускливост на мембраната за [Ca 2+ ] йони и удължава олигуричната фаза на острата бъбречна недостатъчност. През последните години блокерите на калциевите канали (нифедипин, верапамил) се използват за елиминиране на нежелания транспорт на калций в клетките в ранните стадии на остра бъбречна недостатъчност, дори на фона на исхемия или веднага след нейното елиминиране. Синергичен ефект се наблюдава, когато инхибиторите на калциевите канали се използват в комбинация с вещества, които могат да уловят свободните радикали, като глутатион. Йоните, адениновите нуклеотиди предпазват митохондриите от увреждане.
Степента на бъбречна исхемия корелира със структурните промени в епитела на тубулите, възможно е развитието на вакуолна дегенерация или некроза на отделни нефроцити. Вакуоларната дегенерация се елиминира в рамките на 15 дни след прекратяване на увреждащия фактор.
Бъбречна остра бъбречна недостатъчностсе развива поради исхемия на бъбрека, т.е. възниква втори път с първично нарушена перфузия на бъбреците или под влияние на следните причини:
възпалителен процес в бъбреците (гломерулонефрит, интерстициален нефрит, васкулит);
ендо- и екзотоксини (лекарства, рентгеноконтрастни вещества, соли на тежки метали - съединения на живак, олово, арсен, кадмий и др., органични разтворители, етиленгликол, тетрахлорид, отрови от животински и растителен произход;
реноваскуларни заболявания (тромбоза и емболия на бъбречната артерия, дисекираща аортна аневризма, двустранна тромбоза на бъбречните вени);
пигментемия - хемоглобинемия (интраваскуларна хемолиза) и миоглобинемия (травматична и нетравматична рабдомиолиза);
токсикоза на бременността;
хепаторенален синдром.
Този тип AKI се характеризира с остра тубулна некроза, причинена от исхемия или нефротоксини, които са фиксирани върху клетките на бъбречните тубули. На първо място се увреждат проксималните тубули, настъпва дистрофия и некроза на епитела, последвани от умерени промени в интерстициума на бъбреците. Гломерулните лезии обикновено са незначителни.
Към днешна дата са описани повече от 100 нефротоксина, които имат директен увреждащ ефект върху клетките на бъбречните тубули (остра тубулна некроза, нефроза на долния нефрон, вазомоторна вазопатия). Острата бъбречна недостатъчност, причинена от нефротоксини, представлява около 10% от всички приема на пациенти в центрове за остра хемодиализа.
Нефротоксините причиняват увреждане на тубулоепителни структури с различна тежест - от дистрофии (хидропична, вакуолна, балонна, мастна, хиалинокапкова) до частична или масивна коагулативна некроза на нефроцитите. Тези промени възникват в резултат на реабсорбция и отлагане в цитоплазмата на макро- и микрочастици, както и фиксиране върху клетъчната мембрана и в цитоплазмата на нефротоксини, филтрирани през гломерулния филтър. Появата на определена дистрофия се определя от действащия фактор.
нефротоксичност на отрови тиолова група"(съединения на живак, хром, мед, злато, кобалт, цинк, олово, бисмут, литий, уран, кадмий и арсен) се проявява чрез блокада на сулфхидрилни (тиолови) групи на ензимни и структурни протеини и плазмен коагулиращ ефект, който причинява масивна коагулационна некроза на тубулите. Сублиматът причинява селективно увреждане на бъбреците - " сублимирана нефроза“.Други вещества от тази група не се различават по селективност на действие и увреждат тъканите на бъбреците, черния дроб и червените кръвни клетки. Например, характеристика на отравяне с меден сулфат, дихромати, арсенов водород е комбинация от коагулационна некроза на епитела на проксималните тубули с остра хемоглобинурична нефроза. При отравяне с дихромати и арсенов водород се наблюдава центрилобуларна некроза на черния дроб с холемия и хелатурия.
отравяне етиленов гликоли неговите производни се характеризира с необратимо разрушаване на вътреклетъчните структури, т.нар балонна дистрофия.Етиленгликолът и неговите разпадни продукти се реабсорбират от епителните клетки на бъбречните тубули, в тях се образува голяма вакуола, която измества клетъчните органели, заедно с ядрото, към базалните области. Такава дистрофия, като правило, завършва с коликватна некроза и пълна загуба на функцията на засегнатите тубули. Възможна е и секвестрация на увредената част от клетката заедно с вакуолата, а запазените базални участъци с изтласканото ядро могат да бъдат източник на регенерация.
отравяне дихлоретан,по-рядко хлороформ,придружен мастна дегенерациянефроцити (остра липидна нефроза) на проксималните, дисталните тубули и бримката на Хенле. Тези отрови имат директен токсичен ефект върху цитоплазмата, променяйки съотношението на протеиново-липидните комплекси в нея, което е придружено от инхибиране на реабсорбцията в тубулите.
Реабсорбция на протеинови пигментни агрегати (хемоглобин, миоглобин)епителните клетки на проксималните и дисталните тубули причинява хиалино-капкова дистрофия.Пигментните протеини, филтрирани през гломерулния филтър, се движат по дължината на тубула и постепенно се отлагат върху границата на четката в проксималните тубули, частично реабсорбирани от нефроцитите. Натрупването на пигментни гранули в епителните клетки е придружено от частично разрушаване на апикалните участъци на цитоплазмата и тяхната секвестрация в лумена на тубулите заедно с границата на четката, където се образуват гранулирани и бучки пигментни цилиндри. Процесът се развива за 3-7 дни. През този период нереабсорбираните пигментни маси в лумена на тубулите стават по-плътни, преместват се в бримката на Хенле и дисталните тубули. В апикалните участъци на епителните клетки, претоварени с пигментни гранули, възниква частична некроза. Индивидуалните пигментни гранули се превръщат във феритин и се задържат дълго време в цитоплазмата.
Нефротоксичност аминогликозиди(канамицин, гентамицин, мономицин, неомицин, тобармицин и др.) се свързва с наличието в техните молекули на свободни аминогрупи в страничните вериги. Аминогликозидите не се метаболизират в организма и 99% от тях се екскретират непроменени с урината. Филтрираните аминогликозиди се фиксират върху апикалната мембрана на клетките на проксималните тубули и бримката на Henle, свързват се с везикули, абсорбират се чрез пиноцитоза и се секвестират в лизозомите на тубуларния епител. В същото време концентрацията на лекарството в кортикалното вещество става по-висока, отколкото в плазмата. Увреждането на бъбреците от аминогликозиди се характеризира с увеличаване на анионните фосфолипиди в мембраните, по-специално фосфатидилинозитол, увреждане на митохондриалните мембрани, придружено от загуба на вътреклетъчен калий и магнезий, нарушено окислително фосфорилиране и енергиен дефицит. Комбинацията от тези промени води до некроза на тубулния епител.
Характерно е, че [Ca 2+ ] йони предотвратяват фиксирането на аминогликозидите върху границата на четката и по този начин намаляват тяхната нефротоксичност. Беше отбелязано, че тубуларният епител, регенериращ след увреждане от аминогликозиди, става устойчив на токсичните ефекти на тези лекарства.
Терапия осмотични диуретини(разтвори на глюкоза, урея, декстрани, манитол и др.) могат да бъдат усложнени от хидропична и вакуолна дегенерация на нефроцитите. В същото време осмотичният градиент на течностите от двете страни на тубулната клетка се променя в проксималните тубули - кръвта измива тубулите и временната урина. Следователно е възможно водата да се премести в тубулните епителни клетки от перитубулните капиляри или от временната урина. Хидропията на епителните клетки при използване на осмотични диуретини продължава дълго време и като правило е свързана с частична реабсорбция на осмотично активни вещества и тяхното задържане в цитоплазмата. Задържането на вода в клетката драстично намалява нейния енергиен потенциал и функционалност. По този начин осмотичната нефроза не е причина за остра бъбречна недостатъчност, а нежелан ефект от нейното лечение или следствие от попълването на енергийни субстрати в тялото чрез парентерално приложение на хипертонични разтвори.
Съставът на урината при бъбречна остра бъбречна недостатъчност е подобен по състав на гломерулния филтрат: ниско специфично тегло, нисък осмоларитет. Съдържанието в урината се увеличава поради нарушение на неговата реабсорбция.
Постренална остра бъбречна недостатъчноствъзниква поради нарушение на изтичането на урина през пикочните пътища в резултат на следните нарушения:
запушване на пикочните пътища с камъни или кръвни съсиреци;
запушване на уретерите или уретера от тумор, разположен извън пикочните пътища;
бъбречни тумори;
некроза на папилата;
хипертрофия на простатата.
Нарушаването на изтичането на урина е придружено от преразтягане на пикочните пътища (уретери, легенчета, чашки, събирателни канали, тубули) и включване на рефлуксната система. Възниква обратен поток на урината от пикочните пътища в интерстициалното пространство на бъбречния паренхим (пиелоренален рефлукс).Но изразен оток не се наблюдава поради изтичането на течност през системата от венозни и лимфни съдове. (пиеловенозен рефлукс).Поради това интензивността на хидростатичното налягане върху тубулите и гломерулите е много умерена и филтрацията е леко намалена. Няма изразени нарушения на перитубуларния кръвоток и въпреки анурията, бъбречната функция е запазена. След отстраняване на препятствието за изтичане на урина диурезата се възстановява. Ако продължителността на оклузията не надвишава три дни, явленията на остра бъбречна недостатъчност след възстановяване на проходимостта на пикочните пътища изчезват достатъчно бързо.
При продължителна оклузия и високо хидростатично налягане се нарушават филтрацията и перитубуларният кръвоток. Тези промени, съчетани с персистиращи рефлукси, допринасят за развитието на интерстициален оток и тубулна некроза.
Клинично протичане на остра бъбречна недостатъчностима определена закономерност и стадийност, независимо от причината, която го е предизвикала.
1-ви етап- кратък по продължителност и приключва след прекратяване на фактора;
2-ри етап -период на олигоанурия (обемът на отделената урина не надвишава 500 ml / ден), азотемия; в случай на продължителна олигурия (до 4 седмици) рязко увеличава вероятността от кортикална некроза;
3-ти етап- период на полиурия - възстановяване на диурезата с фаза на полиурия (обемът на отделената урина надвишава 1800 ml / ден);
4-ти етап- възстановяване на бъбречната функция. Клинично 2-ри етап е най-труден.
Развива се екстрацелуларна и вътреклетъчна хиперхидратация, бъбречна ацидоза без газова екскреция (в зависимост от локализацията на тубулното увреждане е възможна ацидоза от 1-ви, 2-ри, 3-ти тип). Първият признак на свръххидратация е задух поради интерстициален или кардиогенен белодробен оток. Малко по-късно течността започва да се натрупва в кухините, възникват хидроторакс, асцит, оток на долните крайници и в лумбалната област. Това е придружено от изразени промени в биохимичните показатели на кръвта: азотемия (повишено съдържание на креатинин, урея, пикочна киселина), хиперкалиемия, хипонатриемия, хипохлоремия, хипермагнезиемия, хиперфосфатемия.
Нивото на креатинина в кръвта се повишава независимо от естеството на диетата на пациента и интензивността на разграждането на протеина. Следователно степента на креатинемия дава представа за тежестта на курса и прогнозата при остра бъбречна недостатъчност. Степента на катаболизъм и некроза на мускулната тъкан отразява хиперурикемията.
Хиперкалиемията възниква в резултат на намаляване на екскрецията на калий, повишено освобождаване на калий от клетките и развитие на бъбречна ацидоза. Хиперкалиемия 7,6 mmol / l се проявява клинично със сърдечни аритмии до пълен сърдечен арест; настъпва хипорефлексия, мускулната възбудимост намалява с последващо развитие на мускулна парализа.
Електрокардиографски показатели при хиперкалиемия: Т вълна - висока, тясна, ST линията се слива с Т вълна; изчезване на P вълната; разширяване на QRS комплекса.
Хиперфосфатемията се причинява от нарушена екскреция на фосфати. Произходът на хипокалциемията остава неясен. По правило промените във фосфорно-калциевата хомеостаза са асимптоматични. Но с бързата корекция на ацидозата при пациенти с хипокалцемия може да се появи тетания и гърчове. Хипонатриемията е свързана със задържане на вода или прекомерен прием на вода. Няма абсолютен дефицит на натрий в организма. Хиперсулфатемията, хипермагнезиемията, като правило, са асимптоматични.
В рамките на няколко дни се развива анемия, чийто генезис се обяснява с хиперхидратация, хемолиза на еритроцитите, кървене, инхибиране на производството на еритропоетин от токсини, циркулиращи в кръвта. Обикновено анемията се комбинира с тромбоцитопения.
Вторият етап се характеризира с появата на признаци на уремия, докато преобладават симптомите от стомашно-чревния тракт (липса на апетит, гадене, повръщане, метеоризъм, диария).
С назначаването на антибиотици в началото симптомите на диарията се засилват. Впоследствие диарията се заменя със запек поради тежка чревна хипокинезия. В 10% от случаите се наблюдава стомашно-чревно кървене (ерозия, язви на стомашно-чревния тракт, нарушения на кръвосъсирването).
Навременно предписаната терапия предотвратява развитието на кома, уремичен перикардит.
По време на олигуричния стадий (9-11 дни) урината е тъмна на цвят, изразени са протеинурия и цилиндрурия, натриурия не надвишава 50 mmol / l, осмоларитетът на урината съответства на плазмения осмоларитет. При 10% от пациентите с остър медикаментозен интерстициален нефрит диурезата е запазена.
3-ти етапхарактеризиращ се с възстановяване на диурезата до 12-15-ия ден от началото на заболяването и полиурия (повече от 2 l / ден), която продължава 3-4 седмици. Генезисът на полиурията се обяснява с възстановяването на филтрационната функция на бъбреците и недостатъчната концентрационна функция на тубулите. В полиуричния стадий организмът се разтоварва от натрупаната през периода на олигурия течност. Възможна е вторична дехидратация, хипокалиемия и хипонатриемия. Тежестта на протеинурията намалява.
Таблица 6
Диференциална диагноза на преренална и ренална остра бъбречна недостатъчност
За диференциална диагноза на преренална и бъбречна остра бъбречна недостатъчност се изчислява индексът на екскретираната фракция на натрий и индексът на бъбречната недостатъчност (включително данните от таблица 6).
Екскретирана натриева фракция (Na + ex)
Na + урина: Na + кръв
Na + ex = ------,
Урина Cr: Кръв Cr
където Na + урина и Na + кръв - съответно съдържанието на Na + в урината и кръвта, и Cr урина и Cr кръв - съдържанието на креатинин в урината и кръвта
При преренална остра бъбречна недостатъчност индексът на екскретираната натриева фракция е по-малък от 1, при остра тубулна некроза индексът е по-голям от 1.
Индекс на бъбречна недостатъчност (RII):
IPN = ------.
Урина Cr: Кръв Cr
Недостатъкът на тези показатели е, че при остър гломерулонефрит те са същите като при преренална остра бъбречна недостатъчност.
Патогенетични начини за корекция при остра бъбречна недостатъчност: попълване на BCC - плазма, протеинов разтвор, полигликани, реополиглюкин (под контрола на CVP);
диуретици - манитол, фуроземид - измиване на тубуларен детрит;
профилактика на хиперкалиемия - 16 единици инсулин, 40% в 50 ml разтвор на глюкоза;
предотвратяване на хиперкалциемия - 10% в 20,0-30,0 ml разтвор на калциев глюконат (повишаването на нивото на йонизиран Ca 2+ намалява възбудимостта на клетките);
елиминиране на ацидоза - въвеждането на натриев бикарбонат.
По този начин лечението е насочено към елиминиране на шока, попълване на обема на циркулиращата кръв, лечение на синдрома на дисеминирана вътресъдова коагулация, предотвратяване на свръххидратация, коригиране на киселинно-алкалния и водно-електролитния баланс, елиминиране на уремия.