Katup mitral memblokir regurgitasi darah, yaitu mencegah aliran baliknya. Untuk melakukan ini, Anda perlu memblokir lubang antara ventrikel kiri dan atrium, yang terjadi saat daun katup menutup. Kegagalan katup mitral memanifestasikan dirinya ketika katup tidak dapat menutup sepenuhnya, maka ada celah di dalam lubang, dan aliran balik darah menjadi mungkin.
Hampir setengah dari penderita penyakit jantung memiliki kelainan serupa. Pada saat yang sama, insufisiensi mitral biasanya disertai dengan masalah lain, bisa berupa berbagai stenosis, patologi pembuluh darah besar.
Mengapa patologi berkembang
Ketidakcukupan katup mitral adalah akibat dari kerusakan pada katup itu sendiri atau struktur jantung. Mungkin ada beberapa alasan untuk ini. Apalagi bisa akut dan kronis dan disebabkan oleh berbagai masalah dan penyakit.
Akibat kerusakan pada berbagai struktur jantung, katup mengatasi fungsinya dengan lebih buruk. Baik selebaran itu sendiri maupun otot yang memastikan pekerjaannya, atau tendon yang mengontrol selebaran katup, dapat menderita.
Penyebab Defisiensi Akut
- Perubahan dan kehancuran pada jaringan cincin mitral
- perforasi daun,
- jeda akord,
- Melemahnya dan penghancuran otot papiler.
Biasanya, penyebab dari semua cedera ini adalah penyakit. Penyebab utama dan paling umum saat ini adalah endokarditis infektif. Proses inflamasi pada penyakit ini dapat berdampak buruk pada kondisi jaringan annulus mitral, selebaran katup, atau menyebabkan kerusakan akord tendon.
Beberapa penyakit sistemik, khususnya lupus eritematosus, dapat menyebabkan kerusakan yang sama pada struktur jantung. Proses degeneratif meluas ke sistem kardiovaskular, berdampak negatif pada kondisi semua jaringan jantung.

Sebagai akibat dari semua penyakit ini, terjadi kerusakan yang mencegah katup menutup selebaran secara normal karena perforasi, pecah, atau karena otot dan akord yang rusak tidak dapat lagi mengontrol kerja katup mitral secara efektif.
Kerusakan yang sama dapat terjadi akibat trauma yang dapat terjadi selama operasi jantung.
Alasan lain insufisiensi akut.
- Proses tumor di atrium;
- Proses rematik;
- Gagal ventrikel kiri.
Penyebab insufisiensi kronis
- Perubahan jaringan karena proses inflamasi;
- proses degeneratif;
- infeksi;
- Perubahan struktural;
- faktor keturunan.
Proses inflamasi tidak selalu menyebabkan perubahan akut, ada kemungkinan mengalir lamban, dan kerusakan jaringan tumbuh lambat, seringkali tidak disadari oleh pasien. Bentuk penyakit kronis dapat disebabkan oleh penyakit yang sama dengan penyakit akut. Ini adalah endokarditis infektif, lupus eritematosus.
Di antara proses degeneratif yang mengarah pada patologi ini, degenerasi myxomatous, penyakit jaringan ikat, dan endapan kalsium di area katup mitral paling sering dicatat.

Beberapa penyakit jantung menyebabkan perubahan struktural yang mencegah operasi normal peralatan katup. Misalnya akibat serangan jantung, endokarditis, akord atau otot papiler rusak, yang menjadi penyebab langsung berkembangnya insufisiensi kronis. Itu dapat menyebabkan konsekuensi yang sama.
Patologi herediter terbentuk dalam proses perkembangan intrauterin karena pengaruh negatif pada tubuh ibu. Mereka juga bisa disebabkan oleh kelainan genetik. Paling sering, itu terbentuk dengan cacat pada selebaran katup dan patologi pembuluh darah besar.
Keanehan
Hemodinamik pada insufisiensi mitral, yaitu aliran darah, bergantung pada tingkat keparahan patologi.
Derajat ketidakcukupan
- Minor;
- sedang;
- Menyatakan;
- Berat.
Dengan sedikit regurgitasi diamati langsung di selebaran katup mitral. Itu juga terjadi pada orang sehat. Derajat sedang berarti regurgitasi yang terjadi satu hingga satu setengah sentimeter dari katup.
Pada derajat ketiga, gerakan balik darah mencapai bagian tengah atrium. Hal ini menyebabkan beberapa perluasan atrium. Tingkat kekurangan yang parah mengarah pada fakta bahwa regurgitasi menempati seluruh atrium kiri.
Bagaimana masalah memanifestasikan dirinya

Kebisingan khas yang diperhatikan dokter saat mendengarkan jantung adalah gejala utamanya. Hal ini disebabkan oleh kembalinya darah dari ventrikel kiri ke atrium kiri.
Diagnosis dimulai dengan gejala ini. Meskipun insufisiensi ringan mungkin tidak menimbulkan gejala apapun.
Dengan perkembangan cacat yang lebih serius, ventrikel kiri dipaksa untuk memompa lebih banyak darah untuk menerima lebih banyak dan yang kembali ke atrium. Akibatnya, secara bertahap meningkat, hipertrofi. Pada saat yang sama, kontraksinya meningkat, yang dirasakan oleh seseorang sebagai detak jantung yang meningkat. Gejala-gejala ini terutama terlihat ketika pasien berbaring miring ke kiri.
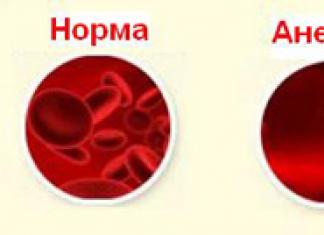
Karena darah kembali ke atrium sebagai akibat dari regurgitasi, darah harus mengandung volume darah yang lebih besar, dan juga meningkat secara bertahap. Dengan tingkat peningkatan yang signifikan, atrium tidak dapat mengatasi fungsinya, karena fibrilasi dan kontraksi non-ritmik yang sering terjadi. Akibatnya, fungsi pemompaan jantung menurun.
Perkembangan lebih lanjut dari tingkat patologi mengarah pada fakta bahwa atrium biasanya tidak berkontraksi sama sekali, tetapi hanya bergetar. Masalah ini dapat dipenuhi dengan gangguan yang lebih serius, seperti penggumpalan darah, karena tidak ada aliran darah yang normal. Gumpalan darah yang terbentuk di jantung sangat berbahaya, karena dapat menyumbat pembuluh darah besar, sehingga menyebabkan kerusakan. berbagai badan, stroke.
Pada kelas 3 dan 4, regurgitasi sangat terasa, yang menambah beban pada jantung. Seseorang berisiko mengalami gagal jantung yang memiliki gejala seperti sesak napas, bengkak, batuk. Jaringan jantung yang rusak menjadi lebih rentan, kurang tahan terhadap infeksi, sehingga risiko endokarditis infektif meningkat.
Seseorang dengan derajat sedang dan berat tidak memiliki suplai darah yang lengkap ke organ, karena pelanggaran seperti itu menyebabkan penurunan fungsi pemompaan jantung. Karena organ tidak menerima nutrisi normal, seluruh tubuh menderita, dan ini dapat mempengaruhi kondisi umum dan kesejahteraan pasien.
Gejala
- peningkatan detak jantung,
- peningkatan kelelahan,
- pembengkakan,
- Dispnea,
- Batuk,
- sianosis,
- Blush mitral.
Gejala dapat muncul dalam berbagai kombinasi. Dengan tingkat keparahan masalah yang kecil, mungkin tidak ada manifestasi yang jelas. Seseorang mungkin merasa lebih cepat lelah, memiliki lebih sedikit waktu untuk bekerja dalam sehari, dan kurang dapat mentolerir aktivitas fisik.

Semua ini biasanya tidak dianggap sebagai gejala masalah jantung, sehingga proses patologis terus berlanjut.
Diagnostik
Metode diagnostik:
- Inspeksi;
- Analisis urin dan darah (umum, biokimia, imunologi);
- ekokardiografi Doppler;
- Ultrasonografi jantung.
Metode lain dapat digunakan untuk membuat diagnosis, tetapi ini adalah yang utama dan seringkali cukup.
Pemeriksaan dan percakapan dengan pasien memungkinkan Anda menyoroti gejala dan menyarankan adanya patologi. Penting untuk mengetahui penyakit apa yang diderita orang tersebut, apa keturunannya. Analisis memungkinkan Anda menentukan keberadaan proses inflamasi, kolesterol, gula, protein darah dan indikator penting lainnya. Jika antibodi terdeteksi, peradangan atau infeksi pada otot jantung dapat dicurigai.
Untuk diagnosis: pastikan untuk melakukan EKG, yang menunjukkan irama jantung, membantu mendeteksi adanya aritmia dan kegagalan lainnya, untuk menilai apakah jantung kelebihan beban dan apakah bagiannya membesar. Metode utamanya adalah ultrasound atau ekokardiografi.
Mengapa USG jantung
- Menilai kondisi selebaran katup;
- Lihat bagaimana pintu ditutup;
- Pahami ukuran ventrikel dan atrium;
- Ukur ketebalan dinding jantung;
- Temukan penebalan lapisan dalam jantung.
Ekokardiografi Doppler adalah tes yang menunjukkan bagaimana darah bergerak. Metode diagnostik ini memungkinkan untuk mengidentifikasi aliran darah balik, yang merupakan karakteristik dari cacat semacam itu.
Cara mengobati penyakit
Jika gejala teridentifikasi dan diagnosis dibuat, maka Anda perlu mencari tahu penyebab penyakit katup jantung. Pertama-tama, Anda perlu mengobati penyakit yang menyebabkan kondisi ini. Jika masalahnya ringan atau sedang, maka, biasanya, pengobatan tambahan tidak dibutuhkan.

Jika tingkat kerusakan lebih serius atau timbul komplikasi (gagal jantung, aritmia), maka Anda perlu perawatan obat.
Dengan insufisiensi parah, perawatan harus komprehensif, dan operasi bedah mungkin diperlukan.
Dioperasi dengan bantuan operasi yang dilakukan dengan cardiopulmonary bypass.
Selama operasi plastik yang dilakukan pada 2-3 derajat penyakit, cincin pendukung khusus dapat dipasang di dekat katup, akord dan katup dipersingkat. Setelah operasi, aliran darah menjadi normal, dan katupnya sendiri dipertahankan.
Jika operasi plastik tidak membuahkan hasil atau jaringannya rusak parah, maka prostetik diperlukan. Prostesis biologis atau mekanis digunakan. Untuk pembuatan jaringan biologis hewan digunakan, yang mekanis terbuat dari paduan khusus.
Fitur periode pasca operasi
- Setelah operasi plastik, terapi antikoagulan tidak diperlukan.
- Setelah implantasi prostesis biologis, antikoagulan diperlukan selama 2-3 bulan.
- Setelah pemasangan prostesis buatan, antikoagulan diresepkan untuk penggunaan terus menerus.
Keberhasilan pengobatan dan bagaimana perasaan seseorang setelah operasi tergantung pada tingkat manifestasi kekurangan dan regurgitasi, pada dinamika penyakit dan karakteristik individu. Penting untuk tidak menunda diagnosis dan pengobatan.
Katup mitral adalah katup yang terletak di antara atrium kiri dan ventrikel kiri jantung yang mencegah regurgitasi darah ke atrium kiri selama sistolik.
Insufisiensi katup mitral atau insufisiensi mitral adalah ketidakmampuan katup untuk mencegah regurgitasi darah dari ventrikel kiri ke atrium kiri.
Regurgitasi adalah aliran cepat darah ke arah yang berlawanan dengan gerakan normal yang terjadi selama sistolik.
Insufisiensi mitral jarang terjadi secara terpisah (sekitar 2% dari total penyakit jantung). Ini disertai dengan cacat pada katup aorta, stenosis mitral.
Ada insufisiensi mitral fungsional (relatif) dan organik.
Insufisiensi mitral fungsional disebabkan oleh percepatan aliran darah pada distonia, perubahan nada serat otot papiler, dilatasi (ekspansi) ventrikel kiri, yang memberikan kelebihan hemodinamik jantung.
Insufisiensi mitral organik berkembang sebagai akibat kerusakan anatomi pada pelat jaringan ikat katup itu sendiri, serta filamen tendon yang memperbaiki katup.
Gangguan hemodinamik dari jenis insufisiensi mitral ini memiliki karakter yang sama.
Pelanggaran hemodinamik dalam berbagai bentuk insufisiensi mitral
Sistol adalah rangkaian kontraksi miokardium ventrikel dan atrium yang berurutan dari fase tertentu dari siklus jantung.
Tekanan aorta secara signifikan melebihi tekanan atrium kiri, yang berkontribusi terhadap regurgitasi. Selama sistolik, terjadi aliran balik darah di atrium kiri, karena penutupan lubang atrioventrikular yang tidak lengkap oleh daun katup. Akibatnya, sebagian darah tambahan memasuki diastole. Selama diastole ventrikel, sejumlah besar darah mengalir dari atrium ke ventrikel kiri. Akibat pelanggaran ini, terjadi kelebihan beban pada bagian kiri jantung, yang berkontribusi pada peningkatan kekuatan kontraksi otot jantung. Hiperfungsi miokard diamati. Pada tahap awal perkembangan insufisiensi mitral ada kompensasi yang baik.
Insufisiensi mitral menyebabkan hipertrofi ventrikel kiri dan atrium kiri, mengakibatkan peningkatan tekanan pada pembuluh paru. Spasme arteriol paru-paru menyebabkan hipertensi pulmonal, yang mengakibatkan perkembangan hipertrofi ventrikel kanan, insufisiensi katup trikuspid.
Insufisiensi katup mitral: gejala, diagnosis
Dengan kompensasi insufisiensi katup mitral yang baik, gejala tidak muncul. Insufisiensi mitral yang parah ditandai dengan gejala berikut:
- Sesak napas dan irama jantung yang tidak normal selama aktivitas fisik (kemudian saat istirahat);
- Kardialgia;
- Peningkatan kelelahan;
- Asma jantung (serangan sesak napas parah);
- Nyeri, bengkak di hipokondrium kanan, akibat pembesaran hati;
- Busung ekstremitas bawah;
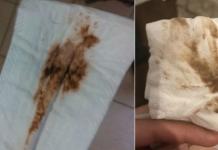
- Batuk kering dengan sedikit dahak, jarang dengan kotoran darah;
- Nyeri di daerah jantung yang menusuk, menekan, sakit, tidak terkait dengan aktivitas fisik.
Dengan insufisiensi katup mitral terkompensasi, gejala mungkin tidak muncul selama beberapa tahun. Tingkat keparahan gejala disebabkan oleh kekuatan regurgitasi.
Untuk diagnosis insufisiensi mitral, metode berikut digunakan:
- EKG memungkinkan Anda mengidentifikasi tanda-tanda kelebihan beban dan hipertrofi ventrikel kiri dan atrium, pada tahap ketiga - jantung kanan;
- EchoCG - penentuan hipertrofi dan dilatasi jantung kiri;
- pemeriksaan rontgen organ dada- penentuan derajat hipertensi vena pulmonal, derajat penonjolan arkus atrium;
- Ventrikulografi - penentuan keberadaan dan tingkat regurgitasi;
- Kateterisasi ventrikel - penentuan dinamika tekanan di ventrikel jantung.
Saat ini, ada overdiagnosis insufisiensi mitral. Metode modern penelitian telah menunjukkan bahwa tingkat regurgitasi minimal dapat terjadi pada tubuh yang sehat.
Insufisiensi katup mitral derajat 1: gambaran klinis
Insufisiensi katup mitral derajat 1 ditandai dengan kompensasi hemodinamik dan ketidakmampuan katup untuk mencegah aliran balik darah, yang dicapai dengan hiperfungsi ventrikel kiri dan atrium. Tahap penyakit ini ditandai dengan tidak adanya gejala kegagalan peredaran darah, kesejahteraan pasien selama aktivitas fisik. Saat mendiagnosis insufisiensi katup mitral derajat 1, sedikit perluasan batas jantung ke kiri, adanya bising sistolik. Tidak ada tanda-tanda disfungsi katup pada elektrokardiogram.
Insufisiensi katup mitral 2 derajat: gambaran klinis
 Insufisiensi katup mitral derajat 2 ditandai dengan perkembangan bentuk pasif hipertensi pulmonal vena. Tahap ini ditandai dengan sejumlah gejala gangguan peredaran darah: sesak napas dan jantung berdebar saat aktivitas fisik dan saat istirahat, batuk, serangan asma jantung, hemoptisis. Saat mendiagnosis insufisiensi katup mitral derajat 2, perluasan batas jantung ke kiri (1 - 2 cm), ke kanan (hingga 0,5 cm) dan ke atas, murmur sistolik terdeteksi. Elektrokardiogram menunjukkan perubahan pada komponen atrium.
Insufisiensi katup mitral derajat 2 ditandai dengan perkembangan bentuk pasif hipertensi pulmonal vena. Tahap ini ditandai dengan sejumlah gejala gangguan peredaran darah: sesak napas dan jantung berdebar saat aktivitas fisik dan saat istirahat, batuk, serangan asma jantung, hemoptisis. Saat mendiagnosis insufisiensi katup mitral derajat 2, perluasan batas jantung ke kiri (1 - 2 cm), ke kanan (hingga 0,5 cm) dan ke atas, murmur sistolik terdeteksi. Elektrokardiogram menunjukkan perubahan pada komponen atrium.
Insufisiensi katup mitral grade 3: gambaran klinis
Dengan insufisiensi katup mitral grade 3, hipertrofi ventrikel kanan berkembang, yang disertai dengan gejala khas: pembesaran hati, edema, dan peningkatan tekanan vena.
Diagnosis insufisiensi katup mitral derajat 3 menunjukkan perluasan batas otot jantung yang signifikan, bising sistolik yang intens. Elektrokardiogram menunjukkan adanya gigi mitral, tanda-tanda hipertrofi ventrikel kiri.
Pengobatan insufisiensi katup mitral, prognosis
Pengobatan insufisiensi katup mitral diatur oleh aturan tunggal: pasien dengan insufisiensi mitral yang didiagnosis adalah pasien bedah. Patologi ini tidak tunduk pada koreksi medis. Tugas ahli jantung adalah mempersiapkan pasien dengan benar untuk operasi.
Perawatan konservatif insufisiensi katup mitral ditujukan untuk mengontrol detak jantung, serta mencegah komplikasi tromboemboli, mengurangi tingkat regurgitasi. Pengobatan simtomatik juga digunakan.
Selama operasi, katup mitral ditanamkan.
Prakiraan untuk insufisiensi mitral sepenuhnya bergantung pada derajat regurgitasi, tingkat keparahan defek katup, dan dinamika penyakit.
Video dari YouTube tentang topik artikel:
Katup mitral ada pada setiap orang dan terletak di antara atrium dan ventrikel jantung. Kondisi ketika ada celah antara selebaran katup disebut insufisiensi katup mitral. Penyakit ini berbahaya karena perkembangannya dan keterkaitannya dengan malformasi lain dari sistem jantung.
Penyebab patologi ini bisa berupa penyakit jantung bawaan dan infeksi yang belum sembuh. Hampir selalu, penyakit ini disertai dengan penyakit jantung lainnya.
Sayangnya, setiap orang rentan terhadap insufisiensi mitral, bahkan anak kecil sekalipun. Mari kita pertimbangkan lebih detail apa itu insufisiensi katup mitral, etiologi dan patogenesis penyakit, gejala utama, metode pengobatan dan pencegahan.
Ketidakcukupan katup mitral - deskripsi
insufisiensi katup mitralInsufisiensi mitral adalah penyakit jantung di mana terjadi aliran balik darah dari ventrikel kiri ke atrium kiri selama kontraksi ventrikel jantung karena penutupan katupnya yang tidak lengkap. Insufisiensi mitral adalah jenis penyakit katup jantung yang paling umum.
Ini terdeteksi pada separuh pasien dengan kelainan jantung, terutama dalam kombinasi dengan stenosis mitral (penyempitan lubang atrioventrikular kanan) dan dengan cacat aorta - stenosis (penyempitan aorta pada tingkat katup) atau insufisiensi katup aorta (penutupan longgar katup selebaran katup aorta pada saat relaksasi ventrikel).
Ketidakcukupan katup mitral jarang terjadi secara terpisah (yaitu, tanpa kelainan jantung lainnya) - hanya pada setiap pasien kelima puluh dengan penyakit jantung.
Inti dari cacat ini adalah pelanggaran fungsi penutupan katup karena deformasi fibrosa katup, struktur subvalvular, dilatasi cincin fibrosa atau pelanggaran integritas elemen katup mitral, yang menyebabkan kembalinya sebagian darah dari ventrikel kiri ke atrium.
Gangguan hemodinamik intrakardiak ini disertai dengan penurunan volume sirkulasi darah menit, perkembangan sindrom hipertensi paru.

Indikator utama insufisiensi katup mitral adalah adanya regurgitasi darah kembali ke atrium kiri. Dengan demikian, tingkat kekurangan dibedakan.
- Saya derajat - regurgitasi diekspresikan dengan lemah. Ada sedikit aliran darah ke atrium, yang ditentukan di katup.
- Derajat II - aliran darah regurgitasi mencapai tengah atrium.
- Derajat III - aliran darah mencapai dinding posterior atrium. Terjadi dekompensasi cacat.
Hal ini mengarah pada fakta bahwa lebih banyak darah terakumulasi di atrium daripada yang seharusnya (yang masuk normal + ditinggalkan). Darah ini memasuki ventrikel dan menyebabkannya berkontraksi dengan kekuatan lebih dari yang seharusnya.
Hal ini menyebabkan hipertrofi ventrikel (kiri). Dengan demikian, cacat tersebut dikompensasi.
Lebih banyak darah dilemparkan kembali. Sekarang atrium tidak mampu mengeluarkan semua darah tanpa fluktuasi tekanan yang signifikan. Ada peningkatan tekanan di atrium kiri. Dengan demikian, tekanan di pembuluh paru juga meningkat.
Terjadi perluasan atrium kiri, karena otot tidak lagi mampu mendorong keluar semua darah. Dalam kasus yang sangat lanjut, ukuran ventrikel kanan juga dapat meningkat (sulit untuk memompa darah ke paru-paru, di mana terjadi stagnasi). Namun, ini cukup langka.

Semua insufisiensi katup mitral dapat dibagi menjadi tiga kelompok, tergantung pada akar penyebab cacat tersebut.
- kegagalan organik. Dalam kasus ini, penyebab kekurangan terletak pada katup itu sendiri, yang dipengaruhi oleh beberapa faktor.
Sekitar 75% orang memiliki penyebab seperti rematik. Ada sejumlah penyebab lain dari gangguan organik:
- lupus eritematosus sistemik - katup mengandung banyak jaringan ikat, yang terkena penyakit autoimun;
- scleroderma - penyakit ini juga berlaku untuk penyakit pada jaringan ikat;
- degenerasi myxomatous dari katup mitral - puncaknya terpengaruh, kehilangan kemampuan untuk menutup rapat pembukaan atrioventrikular;
- endokarditis infektif - cukup sering mikroorganisme mempengaruhi selebaran katup;
- kalsifikasi cincin katup mitral;
- yang juga perlu disebutkan adalah sejumlah kondisi di mana selebaran katup atau akord yang membentuknya lepas.
Insufisiensi katup mitral dibagi menjadi empat derajat menurut tingkat keparahannya. Prolaps tahap 1 - paling banyak bentuk ringan. Dalam hal ini, aliran darah balik tidak lebih dari 20% dan seluruh volume tetap dalam batas atrium. Sangat sering, penyakit ini didiagnosis bersamaan dengan masalah jantung lainnya.
Kekurangan derajat 1 sulit untuk didiagnosis, karena hampir tidak menimbulkan gejala yang terlihat, dan juga memungkinkan seseorang menjalani kehidupan normal. Penyakit ini tidak mencegah kehamilan. Semua penyebab yang menyebabkan munculnya penyakit derajat 1 dibagi menjadi bawaan dan didapat.
Dalam kasus pertama, penyakit jantung bisa turun temurun, terjadi selama perkembangan janin. Tetapi paling sering penyakit ini didapat (dalam 99,4% kasus). Alasan yang menyebabkan perkembangan penyakit tingkat 1 adalah:
- Reumatik. Kekalahan ini dinyatakan sebagai ketidakmampuan sistem kekebalan untuk melawan beberapa jenis streptokokus. Pada saat yang sama, rematik sendi berkembang, kerusakan katup lainnya.
- Iskemia jantung. Otot korda dan papiler yang bertanggung jawab untuk menutup katup melemah atau robek.
- Cedera traumatis. Paling sering menyebabkan perjalanan penyakit yang lebih jelas.
- Lupus eritematosus sistemik. Pasien mengalami lesi pada jaringan ikat.Ketidakcukupan katup mitral dapat bersifat bawaan dan didapat, termasuk yang membentuk katup.
- Endokarditis infektif. Kekalahan mikroorganisme patogen dari selebaran katup mitral.
- Skleroderma. Penyakit lain yang mempengaruhi sel jaringan ikat.
- Degenerasi myxomatous dari katup mitral. Katup yang memisahkan atrium kehilangan kemampuan untuk menutup rapat, meninggalkan celah.
- Ketidakcukupan relatif. Katupnya normal, tetapi karena deformasi ventrikel kiri dan peregangan lubang, ia kehilangan kemampuan untuk menutupnya dengan rapat.
- ketidakcukupan fungsional. Patologi yang terkait dengan otot papiler dan miokardium.
Penyakit ini memanifestasikan dirinya pada pria dan wanita, terutama selama kehamilan. Paling penyebab umum(75% kasus) - penyakit menular, patogen. Perawatan tepat waktu penyakit akan menjadi pencegahan terbaik dari ketidakcukupan derajat 1.
Insufisiensi katup mitral pada anak-anak
Kondisi ini sering ditemukan pada anak kecil dan bersifat bawaan atau didapat. Penyakit ini bisa mulai berkembang pada bayi bahkan di dalam kandungan, yang bisa terjadi karena alasan berikut:
- ketika calon ibu menerima dosis paparan radiasi;
- di bawah pengaruh paparan sinar-X ibu;
- dalam kasus pembawa berbagai infeksi oleh ibu dari calon bayi;
- keturunan;
- malformasi genetik bayi dalam kandungan, termasuk yang terkait dengan masalah jaringan ikat (sindrom Marfan dan Ehlers-Danlos).
Registrasi penyakit ini pada seorang anak jauh lebih lambat dari kelahirannya dikaitkan dengan pengaruh faktor-faktor berikut pada tubuhnya:
- intervensi bedah sebelumnya pada jantung;
- endokarditis;
- valvulitis;
- cedera jantung.
Ada masalah kesehatan anak seperti itu, di mana katup bikuspid mengalami kekurangan fungsional, khususnya:
- formasi tumor;
- kematian atau deformasi sebagian dari beberapa area jantung yang terletak di dekat katup dan bertanggung jawab atas pergerakannya;
- pecahnya jaringan ikat, di mana otot jantung bersentuhan dengan otot papiler;
- divergensi selebaran katup karena peningkatan batas cincin berserat.
Penyebab lain penyakit pada anak-anak dapat berupa:
- reumatik;
- kardiomiopati dilatasi;
- lupus eritematosus sistemik;
- miokarditis;
- prolaps katup mitral;
- penyakit iskemik hati;
- hipertensi arteri;
- penyakit jantung aorta.
Varian bawaan dari penyakit ini berkembang sangat cepat dan memicu gagal jantung pada anak. Gejala dalam manifestasi umum ditandai oleh:
- ketidakmampuan anak untuk aktivitas atau aktivitas fisik yang berkepanjangan;
- penurunan berat badan, keterlambatan pertumbuhan;
- gangguan nafsu makan;
- rasa sakit di jantung dan dada;
- munculnya sesak napas;
- adanya batuk kering;
- kelesuan;
- melacak murmur jantung;
- pembentukan punuk jantung.
Tahap awal insufisiensi mitral di masa kecil dapat melanjutkan tanpa manifestasi yang terlihat, membuat dirinya terasa hanya selama transisi ke lebih bentuk parah. Seringkali kondisi ini disertai dengan berbagai masalah jantung - stenosis, prolaps, dan sebagainya.
Gambaran klinis penyakit ini bervariasi menurut stadiumnya:
- Yang pertama adalah manifestasi ketidakcukupan minimal karena kerja ganda bagian kiri jantung anak.
- Yang kedua adalah volume darah yang mengalir berlawanan arah, sama dengan 20-40% sistolik. Di paru-paru, darah bisa mulai menumpuk, membentuk stagnasi.
- Yang ketiga adalah bentuk penyakit yang lebih parah. Sekitar 40-60% darah bergerak ke arah yang salah, yang memicu perkembangan gagal jantung;
- Keempat - regurgitasi lebih dari 60%, aliran darah memenuhi seluruh atrium kiri, menyebabkan gangguan hemodinamik.
Regurgitasi (jalan yang berlawanan dengan normal) mencapai 20% dari volume darah sistolik (yang disebut jumlah darah yang dikeluarkan oleh ventrikel jantung dalam satu kontraksi).
Akibatnya, kesehatan bayi memburuk, cepat lelah, sesak napas, menderita batuk kering, kadang disertai bercak darah di dahak.
Diagnosis penyakit pada masa kanak-kanak dilakukan melalui prosedur jantung non-invasif:
- pemeriksaan USG;
- elektrokardiogram;
- ekokardiografi;
- tomografi komputer spiral;
- pencitraan resonansi magnetik;
- radiografi.
Dalam situasi tertentu, prosedur diagnostik tambahan diperlukan - kardiografi koroner dan kateterisasi rongga jantung.
Dokter dengan hati-hati memeriksa anak itu, mengevaluasinya perkembangan fisik, warna kulit dan elastisitas, mengukur denyut nadi dan tekanan darah. Bagian penting dari pemeriksaan adalah mendengarkan irama jantung, nada dan suara, serta mencari suara asing selama kerja paru-paru.
Perkusi di area dada memungkinkan Anda untuk memperjelas ukuran jantung, posisi dan batasannya. Pengumpulan dan analisis anamnesis penyakit dan kehidupan melibatkan klarifikasi keluhan, gejala penyakit, serta penyakit penyebab. Selain itu, tes urin dan darah ditentukan.
Kurangnya pengobatan menyebabkan komplikasi yang tidak dapat diperbaiki dan kerusakan pada organ dalam anak, hingga kematian. Karena tubuh bayi terus tumbuh, ukuran jantung juga bertambah, oleh karena itu operasi jantung harus diulang beberapa kali. Anak tersebut berada di bawah pengawasan seumur hidup oleh ahli jantung dan ahli bedah jantung.
Karena insufisiensi mitral sering terjadi sebagai komplikasi dari beberapa penyakit penyebab, penting untuk menghilangkan penyakit ini untuk mengembalikan fungsi katup.
Perjalanan tanpa gejala dari tahap kronis penyakit ini tidak memerlukan penunjukan tindakan terapeutik khusus. Tahapan penyakit yang tersisa melibatkan penggunaan obat-obatan khusus, yang tugasnya meliputi:
- pemeliharaan / stabilisasi irama jantung;
- pencegahan/pengobatan kegagalan sirkulasi.
Terapi konservatif tidak memberikan efek yang diinginkan dalam kasus insufisiensi tahap akhir, yang menjelaskan perlunya operasi bedah (plastik atau menggunakan prostesis).

Penyebab utama insufisiensi katup mitral bersifat rematik. Selain itu, insufisiensi mitral organik dapat terjadi dengan endokarditis infektif, endokarditis verukosa Libman-Sachs, dengan penyakit sistemik jaringan ikat.
Regurgitasi mitral fungsional (relatif) dapat terjadi dengan dilatasi tajam ventrikel kiri dengan defek aorta ("mitralisasi" defek aorta, kardiomiopati dilatasi, aneurisma ventrikel kiri, prolaps selebaran katup mitral, kalsifikasi cincin katup), melanggar mekanisme penyempitannya selama sistolik ventrikel.
Kemungkinan mengembangkan insufisiensi mitral setelah komisurotomi mitral tidak dikecualikan. Sepanjang perjalanan, merupakan kebiasaan untuk membedakan insufisiensi mitral akut dan kronis.
Insufisiensi mitral akut:
- pecahnya tali tendon akibat endokarditis infektif, infark miokard, trauma;
- kerusakan otot papiler;
- lesi katup sebagai komplikasi dalam intervensi bedah pada jantung, perforasi pada endokarditis infektif.
Insufisiensi mitral kronis:
- kasih sayang rematik;
- penyakit sistemik;
- penyakit bawaan atau keturunan;
- kardiomiopati hipertrofik;
- kalsifikasi katup mitral;
- tumor.
Penutupan katup mitral yang tidak sempurna memungkinkan darah mengalir kembali (regurgitasi) dari ventrikel ke atrium selama sistolik. Kelebihan darah di atrium kiri meregangkan dindingnya, sedangkan peningkatan aliran darah ke ventrikel kiri menyebabkannya membesar dan kemudian menjadi hipertrofi.
Di masa depan, dengan melemahnya atrium kiri dan di bawah pengaruh gelombang regurgitasi, miokardium atrium kehilangan nadanya, tekanan dalam rongga atrium kiri meningkat, yang secara retrograde ditransmisikan ke vena pulmonal - vena hipertensi paru yang berakhir dengan dekompensasi ventrikel kanan progresif.
Fitur hemodinamik pada insufisiensi mitral:
- regurgitasi hingga 5 ml tidak penting secara praktis;
- manifestasi klinis - dengan regurgitasi di atrium kiri, setidaknya 10 ml;
- kompensasi jangka panjang dari cacat (disediakan oleh ventrikel kiri yang mengalami hipertrofi menurut mekanisme Frank-Starling);
- perkembangan yang cepat dengan dekompensasi.
Peningkatan volume sekuncup dan menit jantung, penurunan volume sistolik akhir dan tidak adanya hipertensi pulmonal adalah indikator keadaan hemodinamik yang terkompensasi.

Cacat ini cukup berhasil dikompensasi oleh cadangan internal tubuh (terutama jantung). Oleh karena itu, pasien mengalami ketidaknyamanan untuk waktu yang lama dan tidak meminta bantuan dokter. Namun, sejumlah gejala yang kurang lebih spesifik dapat dicatat.
- Batuk, awalnya kering, kemudian dengan penambahan dahak berlumuran darah, muncul dengan peningkatan keparahan stasis darah di pembuluh paru-paru.
- Sesak napas - terjadi akibat stagnasi darah di pembuluh paru-paru.
- Palpitasi, perasaan detak jantung tidak teratur, gagal jantung, kudeta di bagian kiri dada - terjadi ketika aritmia (gangguan irama jantung) berkembang karena kerusakan otot jantung dengan proses yang sama yang menyebabkan insufisiensi katup mitral (misalnya jantung cedera atau miokarditis - radang otot jantung ) dan dengan mengubah struktur atrium.
- Kelemahan umum dan penurunan kinerja dikaitkan dengan pelanggaran distribusi darah dalam tubuh.
Namun, semua gejala tersebut juga dapat terwujud pada kelainan dan penyakit jantung lainnya, sehingga gambaran klinis tidak dapat menjadi dasar untuk menegakkan diagnosis, sejumlah penelitian sedang dilakukan.
Secara klinis, pada tahap kompensasi cacat, pasien merasa puas, mereka dapat melakukan aktivitas fisik yang signifikan, patologi terdeteksi secara kebetulan.
Di masa depan, dengan penurunan fungsi kontraktil kiri. ventrikel dan peningkatan tekanan dalam sirkulasi paru, pasien mengeluh sesak napas saat berolahraga dan jantung berdebar. Serangan asma jantung, sesak napas saat istirahat bisa bergabung.
Mungkin munculnya batuk, jarang - hemoptisis. Cardialgia diamati - menusuk, sakit, menekan, tanpa hubungan yang jelas dengan aktivitas fisik. Kegagalan ventrikel kiri dapat digabungkan dengan kegagalan ventrikel kanan (edema, nyeri di hipokondrium kanan akibat pembesaran hati dan peregangan kapsul), kemudian - dekompensasi total.
Pada pemeriksaan fisik, perhatian tertuju pada akrosianosis dan fasies mitralis, terkadang "punuk jantung". Pada palpasi, ditemukan impuls apikal difus yang meningkat, karena hipertrofi dan dilatasi ventrikel kiri, terlokalisasi di ruang interkostal kelima keluar dari garis midklavikula atau di ruang interkostal keenam (lebih sering pada pasien muda).
Batas-batas redup jantung relatif meluas ke kiri, atas dan kanan. Auskultasi jantung: nada pertama melemah di puncak (hingga tidak ada sama sekali) - karena tidak ada "periode penutupan katup", fluktuasi yang disebabkan oleh gelombang regurgitasi dapat terjadi.
Bunyi jantung ketiga patologis yang meningkat sering terdengar, karena fluktuasi dinding ventrikel kiri. Nada memiliki perbedaan utama: timbre tuli, terdengar di area terbatas.
Tanda defek yang menentukan adalah murmur sistolik - lembut, bertiup, menurun, berakhir sebelum nada kedua muncul, menyebar ke daerah aksila, terdengar sebanyak mungkin saat menarik napas dalam-dalam pada posisi pasien berbaring miring ke kiri . Semakin keras dan semakin lama bising sistolik, semakin parah insufisiensi mitralnya.
Di atas arteri pulmonal - aksen nada kedua, diekspresikan secara moderat dan terkait dengan perkembangan kemacetan di lingkaran kecil. Seringkali pemisahan nada kedua terdengar, terkait dengan penundaan komponen nada aorta, karena periode pengeluaran peningkatan jumlah darah dari ventrikel kiri menjadi lebih lama.
Saat memeriksa paru-paru, ditemukan tanda-tanda yang menunjukkan kemacetan di sirkulasi paru (melemahnya pernapasan, pemendekan suara perkusi, krepitasi atau gelembung kecil, rales lembab yang tidak sehat di bagian posterior bawah paru-paru).
Di masa depan, melemahnya ventrikel kanan menyebabkan stagnasi darah dalam sirkulasi sistemik, yang secara klinis dimanifestasikan oleh peningkatan hati, pembengkakan ekstremitas bawah. Pada tahap selanjutnya, sirosis hati kongestif, asites berkembang.
Denyut nadi dan tekanan darah dengan cacat kompensasi tetap normal, dengan dekompensasi, denyut nadi dipercepat, tekanan darah mungkin sedikit menurun. Pada tahap selanjutnya, fibrilasi atrium sering diamati.

Sudah selama pemeriksaan rutin, perubahan pada katup mitral dapat dicurigai:
- keluhan khas pasien memungkinkan kami untuk menilai derajat gagal jantung;
- auskultasi mengungkapkan kebisingan;
- dengan perkusi, batas redup jantung digeser ke sisi kiri.
Diagnostik utama metode signifikan dengan insufisiensi mitral, USG jantung digunakan, yang dapat dilengkapi dengan dopplerografi, yang memungkinkan untuk menilai tingkat regurgitasi dengan lebih jelas.
Dengan ECHO-KG, penyebab munculnya penyakit jantung, serta komplikasi dari kondisi ini dapat ditentukan. Berdasarkan pengukuran yang diperoleh, seseorang dapat menilai tingkat kekurangannya.
Perlu dicatat bahwa penyakit katup mitral terisolasi cukup jarang dan dalam banyak kasus disebabkan oleh perubahan rematik.
Jauh lebih sering, USG jantung menunjukkan insufisiensi gabungan katup mitral dan trikuspid. Perubahan seperti itu dengan cepat menyebabkan dekompensasi gagal jantung dan memerlukan intervensi medis segera.
Metode diagnostik tambahan adalah:
- EKG, yang hanya berubah dengan transformasi sekunder otot jantung.
- Rontgen dada, di mana orang dapat mencurigai peningkatan ukuran jantung secara umum.
- EKG trans-esofagus sangat membantu dalam mendiagnosis aritmia atrium.
- Pemantauan harian dilakukan dengan paroksismal aritmia.
- Fonokardiografi dapat mendeteksi kebisingan.
- Dengan ventrikulografi menggunakan kontras khusus, Anda dapat menentukan tingkat regurgitasi dengan lebih akurat.
- Angiografi koroner dilakukan sebagai persiapan pra operasi atau jika dicurigai adanya defek iskemik.
- Analisis riwayat penyakit dan keluhan - sudah berapa lama sesak napas, jantung berdebar, batuk muncul (awalnya kering, kemudian dahak bercampur darah), yang dikaitkan dengan kejadiannya oleh pasien.
- Analisis riwayat hidup. Ternyata pasien dan kerabat dekatnya sakit apa, dengan siapa pasien berprofesi (apakah dia pernah kontak dengan patogen penyakit menular), apakah ada penyakit menular.
- Pemeriksaan fisik. Pada pemeriksaan, terdapat sianosis (sianosis) pada kulit, "mitral blush" (pewarnaan merah cerah pada pipi pasien akibat gangguan oksigenasi darah), "punuk jantung" adalah tonjolan berdenyut di sebelah kiri tulang dada (tulang tengah). dada tempat tulang rusuk menempel) di belakang karena peningkatan yang signifikan pada ventrikel kiri jantung.
- Analisis darah dan urin. Itu dilakukan untuk mengidentifikasi proses inflamasi dan penyakit yang menyertai.
- Kimia darah. Tingkat kolesterol (zat seperti lemak), gula dan protein darah total, kreatinin (produk pemecahan protein), asam urat (produk pemecahan purin - zat dari inti sel) ditentukan untuk mengidentifikasi kerusakan organ yang terjadi bersamaan.
- Tes darah imunologis. Kandungan antibodi terhadap berbagai mikroorganisme dan otot jantung (protein khusus yang diproduksi oleh tubuh yang dapat menghancurkan zat asing atau sel-sel tubuhnya sendiri) dan kadar protein C-reaktif (protein yang kadarnya meningkat dalam darah selama peradangan apa pun). ) akan ditentukan.
- Studi elektrokardiografi (EKG) - memungkinkan Anda menilai ritme detak jantung, adanya gangguan detak jantung(misalnya kontraksi dini jantung), ukuran jantung dan kelebihannya.
- Fonokardiogram (metode untuk menganalisis bunyi jantung) dengan insufisiensi katup mitral menunjukkan adanya kebisingan sistolik (yaitu, selama kontraksi ventrikel jantung) dalam proyeksi katup bikuspid.
- Ekokardiografi (EchoCG - pemeriksaan ultrasonografi (ultrasonografi) jantung) adalah metode utama untuk menentukan keadaan katup mitral.
- Sinar-X organ dada - mengevaluasi ukuran dan lokasi jantung, perubahan konfigurasi jantung (penonjolan bayangan jantung dalam proyeksi atrium kiri dan ventrikel kiri), munculnya stagnasi darah dalam pembuluh paru-paru.
- Kateterisasi rongga jantung adalah metode diagnostik berdasarkan pengenalan kateter (alat medis dalam bentuk tabung) ke dalam rongga jantung dan mengukur tekanan di atrium kiri dan ventrikel kiri.
- Spiral CT scan(SCT) - metode yang didasarkan pada pengambilan serangkaian sinar-x pada kedalaman yang berbeda, dan pencitraan resonansi magnetik (MRI) - metode yang didasarkan pada membangun rantai air ketika magnet yang kuat diterapkan ke tubuh manusia - memungkinkan Anda mendapatkan gambaran gambaran jantung yang akurat.
- Kardiografi koroner (CCG) adalah metode di mana kontras (pewarna) disuntikkan ke dalam pembuluh jantung dan rongga jantung sendiri, yang memungkinkan untuk mendapatkan gambar yang akurat dari mereka, serta untuk mengevaluasi pergerakannya. aliran darah.
Anamnesis dapat menunjukkan proses rematik, penyakit radang, trauma dada, tumor.
Dengan perkusi (mengetuk), ekspansi jantung ke kiri ditentukan. Auskultasi (mendengarkan) jantung mengungkapkan kebisingan pada sistol (periode kontraksi ventrikel jantung) di daerah puncak jantung.
Untuk insufisiensi katup mitral, temuan paling khas pada EKG adalah peningkatan atrium kiri dan ventrikel kiri.
Area lubang atrioventrikular kiri diukur, selebaran katup mitral diperiksa untuk perubahan bentuknya (misalnya, kerutan selebaran atau adanya celah di dalamnya), penutupan longgar selama kontraksi ventrikel jantung, adanya vegetasi (struktur tambahan pada selebaran katup).
Ekokardiografi juga mengevaluasi ukuran rongga jantung dan ketebalan dindingnya, kondisi katup jantung lainnya, penebalan endokardium (lapisan dalam jantung), dan adanya cairan di perikardium (kantung perikardial).
Ekokardiografi Doppler (pemeriksaan ultrasonografi terhadap pergerakan darah melalui pembuluh dan bilik jantung) mengungkapkan aliran balik darah dari ventrikel kiri ke atrium kiri selama kontraksi ventrikel, serta peningkatan tekanan pada arteri pulmonal(pembuluh yang membawa darah ke paru-paru).
Dengan insufisiensi katup mitral, tekanan di atrium kiri menjadi hampir sama dengan di ventrikel kiri.
Ini dilakukan saat merencanakan perawatan bedah untuk cacat atau kecurigaan penyakit jantung koroner yang menyertai.
Pengobatan insufisiensi mitral
Penyakit ringan tanpa gejala perlakuan khusus tidak diperlukan.
Insufisiensi katup mitral sedang bukan merupakan indikasi untuk pembedahan. Dalam hal ini, pengobatan dilakukan dengan bantuan obat-obatan:
- penghambat ACE mencegah transformasi sekunder miokardium jantung dan mengurangi gejala gagal jantung;
- beta-blocker mengurangi frekuensi kontraksi ventrikel kiri, sehingga meningkatkan fraksi ejeksi;
- diuretik mempercepat pembuangan cairan dari tubuh dan menghilangkan gejala stagnasi;
- vasodilator mengurangi beban kerja jantung dengan menyimpan darah dan cairan di arteri perifer;
- glikosida jantung merangsang kontraksi jantung dan membantu melawan aritmia;
- masuk akal untuk menggunakan antikoagulan dengan bentuk fibrilasi atrium yang konstan;
- antibiotik diresepkan untuk endokarditis infektif;
- obat hormonal dapat mempengaruhi jalannya rematik.
Dalam kasus perkembangan regurgitasi akut, counterpulsation balon intra-aorta dapat digunakan. Selama prosedur ini, balon penggembung oval khusus dimasukkan ke dalam aorta pasien, yang terbuka sebagai antifase terhadap kontraksi jantung.
Akibatnya, aliran darah koroner meningkat dan fraksi ejeksi juga meningkat. Tindakan ini bersifat sementara dan cocok terutama untuk iskemia otot papiler, atau sebagai persiapan pra operasi.
- Perlu untuk mengobati penyakit yang mendasari - penyebab insufisiensi katup mitral.
- Perawatan obat diindikasikan untuk komplikasi insufisiensi mitral (misalnya, pengobatan gagal jantung, gangguan irama jantung, dll.)
- Insufisiensi katup mitral ringan atau sedang tidak memerlukan perawatan khusus.
Pada insufisiensi mitral berat dan berat, operasi: perbaikan atau penggantian katup mitral.
- Perawatan bedah untuk insufisiensi katup trikuspid dilakukan secara eksklusif di bawah cardiopulmonary bypass (selama operasi, darah dipompa ke seluruh tubuh bukan oleh jantung, tetapi oleh pompa listrik).
Jenis operasi:
- Operasi plastik (yaitu, normalisasi aliran darah melalui lubang atrioventrikular kiri sambil mempertahankan katup mitralnya sendiri) dilakukan dengan insufisiensi katup mitral 2-3 derajat dan tidak adanya perubahan yang nyata pada katupnya.
- Annular annuloplasty (perbaikan katup) dengan menjahit cincin pendukung di dasar daun katup mitral. Cincin itu terdiri dari alas logam yang dilapisi kain sintetis;
- Pemendekan akord (filamen tendon yang menempelkan otot papiler ke otot jantung - otot bagian dalam jantung yang menyediakan gerakan katup);
- Penghapusan bagian dari selebaran posterior memanjang dari katup mitral.
- prostesis biologis (terbuat dari aorta (yaitu, pembuluh terbesar) hewan) - digunakan pada anak-anak dan wanita yang sedang merencanakan kehamilan;
- katup mekanis (terbuat dari paduan logam medis khusus) digunakan dalam semua kasus lainnya.
- Setelah implantasi (implantasi) prostesis mekanis, pasien perlu terus-menerus mengonsumsi obat dari kelompok antikoagulan tidak langsung (obat yang mengurangi pembekuan darah dengan menghalangi sintesis zat yang diperlukan untuk pembekuan oleh hati).
- Setelah implantasi prostesis biologis, terapi antikoagulan dilakukan dalam waktu singkat (1-3 bulan).
- Setelah valve plasty, terapi antikoagulan tidak dilakukan.

Seiring dengan pengobatan penyakit yang mendasari pada tahap 1 dan 2 insufisiensi, pengobatan simtomatik suportif dan korektif dilakukan:
- Penggunaan vasodilator untuk mengatur tekanan sistolik di aorta, aksi penghambat ACE dalam hal ini dianggap yang paling banyak dipelajari;
- Adrenoblocker;
- Penggunaan antikoagulan untuk menghindari trombosis;
- Diuretik dan antioksidan;
- Antibiotik sebagai profilaksis, terutama untuk prolaps.
Perlu dicatat kesia-siaan perawatan obat dan mencegah kemunduran kondisi pasien sedemikian rupa sehingga konsekuensi yang tidak dapat diubah di jantung akan menurunkan prognosis untuk operasi yang berhasil atau membuat operasi menjadi tidak mungkin, karena semakin sulit operasinya, semakin tinggi tingkat kematian.
Dengan bantuan obat-obatan, kondisi pasien dapat distabilkan, tetapi bahkan dengan latar belakang obat-obatan, penyakit ini sering berkembang.
Pembedahan untuk penyakit

Tidak mungkin menyembuhkan cacat katup mitral sepenuhnya, terutama di perbatasan 2, pada tahap 3 dan 4 dengan obat-obatan.
Jika penyakit berkembang atau insufisiensi akut terjadi, dan tidak ada alasan kuat untuk membatalkan operasi, operasi adalah satu-satunya metode pengobatan yang efektif.
Selama operasi, plastik atau prostetik dari area yang diperlukan dilakukan, pasien terhubung ke sistem sirkulasi darah buatan selama operasi berlangsung.
Operasi plastik digunakan bila tidak ada perubahan nyata pada struktur katup katup mitral. Bergantung pada patologi (prolaps, selempang "meronta-ronta", dll.), Berikut ini dilakukan:
- Koreksi ukuran daun katup;
- Pemendekan filamen tendon (pengaturan gerakan katup);
- Koreksi ukuran cincin mitral, di dasar katupnya dijahit cincin khusus (annuloplasty).
Commissurotomy (perluasan lumen katup mitral) dapat dilakukan secara transthoracically, tanpa koneksi ke mesin jantung-paru. Dalam kasus kalsifikasi dan mobilitas katup yang rendah, operasi lengkap dilakukan dengan koneksi bypass kardiopulmoner.
Komisurotomi dapat menghilangkan cacat serius, tetapi setelah operasi semacam itu, stenosis selanjutnya dapat berkembang.
Valvuloplasti ditujukan untuk memperbaiki katup yang menyempit.
Valvuloplasti balon tidak memerlukan pemutusan jantung dari sistem peredaran darah, operasi dilakukan melalui sayatan di arteri atau vena paha. Ini adalah operasi teraman, memberikan jumlah komplikasi minimum.
Operasi rekonstruktif hemat katup pada anak-anak, seperti dekalsifikasi selebaran, dan komisuroplasti memiliki prognosis yang baik. Tetapi dalam tiga dari sepuluh kasus, Anda harus melakukan operasi kedua untuk mengganti katup mitral.
Untuk menghindari hal ini, tingkat regurgitasi diukur pada periode pra operasi, parameter yang tepat dari katup mitral, annulus mitral ditentukan, indikatornya dibandingkan dengan parameter tubuh anak, dan perkiraan prognosis dihitung sesuai dengan itu. disarankan untuk melakukan operasi rekonstruktif atau segera melakukan prostetik katup mitral.
Prostetik katup mitral digunakan bila ada perubahan nyata pada katup atau bila operasi plastik tidak efektif. Untuk anak-anak, prostesis biologis yang terbuat dari aorta hewan digunakan, yang biasanya berakar dengan baik.
Operasi memungkinkan Anda untuk menghilangkan hampir semua cacat, selanjutnya tidak menyebabkan perkembangan stenosis dan setelah enam bulan periode pasca operasi anak akan dapat menjalani kehidupan yang utuh.

Untuk mencegah penyakit dilakukan pemeriksaan tahunan, jika penyakitnya asimtomatik, maka satu-satunya tindakan pencegahan adalah prosedur USG jantung tahunan. Hal ini diperlukan untuk mencegah dan mendeteksi terlebih dahulu setiap perubahan pada kerja jantung.
Tindakan pencegahan juga ditentukan jika terjadi cacat sekunder. Dalam hal ini, semua tindakan ditujukan untuk menghilangkan fokus infeksi kronis yang menyebabkan kekurangan. Selain itu hilangkan tanda-tanda hiperkolesterolemia. Pasien harus secara teratur melakukan diagnosa dan mengunjungi dokter.
Tunduk pada semua rekomendasi dokter, serta jika Anda mematuhinya gaya hidup sehat hidup, maka masalah katup mitral mungkin tidak muncul dengan sendirinya sepanjang hidup. Penyakit ini tidak terlalu mempengaruhi kinerja seseorang dan tidak memiliki kontraindikasi.
Ketidakcukupan katup mitral derajat 1 adalah bentuk penyakit ringan. Sulit untuk didiagnosis. Tidak memerlukan operasi bedah.
Perawatan untuk setiap gagal jantung adalah wajib, tanpa perawatan tepat waktu, kemacetan organ dan komplikasi yang tidak dapat diubah berkembang. derajat yang bervariasi, tetapi bahkan dengan pengobatan obat penekan, angka kematian tetap tinggi.
Secara alami, setiap operasi jantung memiliki risiko, kematian setelah operasi jantung terbuka adalah 1-3% untuk anak-anak dan meningkat seiring dengan jumlah penyakit yang menyertai.
Valvuloplasty dan kamisurotomy adalah tindakan sementara, pengobatan ketidakcukupan dengan metode ini tidak mungkin dan seiring waktu prosedur harus diulang secara berkala. Setelah prostetik, pasien menerima perawatan pasca operasi dan berada di bawah pengawasan dokter seumur hidup.
Selama resepsi, auskultasi jantung anak wajib dilakukan, penelitian lain ditentukan sesuai kebutuhan.
Sumber » hospital-israel.ru; lookmedbook.ru; pirogov-center.ru; iserdce.ru; www.mirbodrosti.com; detstrana.ru; bedah tulang.ru; lecheniedetej.ru"
serdtse1.ru
Deskripsi penyakit
Insufisiensi katup mitral (MIV) adalah anomali jantung yang paling umum. Dari semua pasien 70% menderita bentuk NMC yang terisolasi. Biasanya, endokarditis rematik adalah penyebab utama perkembangan penyakit ini. Seringkali setahun setelah serangan pertama, kondisi jantung menyebabkan insufisiensi kronis, yang penyembuhannya cukup sulit.
Kelompok risiko tertinggi termasuk orang dengan valvulitis. Penyakit ini merusak selebaran katup, akibatnya mereka mengalami proses kerutan, kehancuran, dan secara bertahap menjadi lebih pendek dari panjang aslinya. Jika valvulitis berada pada stadium lanjut, kalsifikasi berkembang.
Endokarditis septik menyebabkan penghancuran banyak struktur jantung, sehingga NMC memiliki paling banyak manifestasi yang kuat. Flap katup berdampingan satu sama lain tidak cukup erat. Ketika mereka tidak sepenuhnya tertutup melalui katup, terlalu banyak aliran darah, yang memprovokasi reboot dan pembentukan proses stagnan, peningkatan tekanan. Semua tanda mengarah pada meningkatnya ketidakcukupan MK.
Penyebab dan faktor risiko
NMC memengaruhi orang yang memiliki satu atau lebih patologi berikut:

- predisposisi bawaan.
- Sindrom displasia jaringan ikat.
- Prolaps katup mitral, ditandai dengan regurgitasi 2 dan 3 derajat.
- Kehancuran dan kerusakan akord, pecahnya katup MC karena cedera di area dada.
- Pecahnya katup dan akord dalam perkembangan endokarditis bersifat menular.
- Penghancuran alat yang menyatukan katup pada endokarditis akibat penyakit pada jaringan ikat.
- Infark bagian dari katup mitral dengan pembentukan bekas luka berikutnya di daerah subvalvular.
- Perubahan bentuk selebaran dan jaringan di bawah katup, dengan reumatik.
- Pembesaran annulus mitral dengan dilatasi kardiomiopati.
- Ketidakcukupan fungsi katup dalam perkembangan kardiomiopati hipertrofik.
- Ketidakcukupan MK karena operasi.
Insufisiensi mitral sering disertai dengan cacat lain - stenosis katup mitral.
Jenis, bentuk, tahapan
Di NMK perkiraan volume sekuncup total ventrikel kiri. Bergantung pada jumlahnya, penyakit ini dibagi menjadi 4 derajat keparahan (dalam persentase, bagian dari darah yang didistribusikan secara tidak benar ditunjukkan):
- I (paling lembut) - hingga 20%.
- II (sedang) - 20-40%.
- III (bentuk sedang) - 40-60%.
- IV (paling parah) - lebih dari 60%.
Menurut bentuk perjalanannya, penyakit ini dapat dibagi menjadi akut dan kronis:

Saat menentukan ciri-ciri pergerakan katup mitral, mereka membedakannya 3 jenis klasifikasi patologi:
- 1 - tingkat standar mobilitas selebaran (dalam hal ini, manifestasi yang menyakitkan adalah dilatasi cincin berserat, perforasi selebaran).
- 2 - penghancuran katup (akor mengalami kerusakan paling parah, karena meregang atau robek, dan integritas otot papiler juga terganggu.
- 3 - penurunan mobilitas katup (sambungan paksa komisura, pengurangan panjang akord, serta fusinya).
Bahaya dan komplikasi
Dengan perkembangan NMC secara bertahap, pelanggaran berikut muncul:
- Perkembangan tromboemboli karena stagnasi konstan sebagian besar darah.
- trombosis katup.
- Stroke. Trombosis katup yang terjadi sebelumnya sangat penting dalam faktor risiko stroke.
- Fibrilasi atrium.
- Gejala gagal jantung kronis.
- Regurgitasi mitral (kegagalan sebagian untuk melakukan fungsi katup mitral).
Gejala dan tanda
Tingkat keparahan dan keparahan MCT tergantung pada tingkat perkembangannya di dalam tubuh:
- 1 tahap penyakit tidak memiliki gejala yang spesifik.
- 2 tahap tidak memungkinkan pasien untuk melakukan aktivitas fisik dalam mode akselerasi, karena sesak napas, takikardia, nyeri di dada, gangguan irama jantung, dan ketidaknyamanan segera muncul. Auskultasi pada insufisiensi mitral menentukan peningkatan intensitas nada, adanya kebisingan latar belakang.
- 3 tahap ditandai dengan insufisiensi ventrikel kiri, patologi hemodinamik. Pasien menderita sesak napas terus-menerus, ortopnea, detak jantung yang dipercepat, ketidaknyamanan dada, kulit lebih pucat daripada sehat.
Pelajari lebih lanjut tentang regurgitasi mitral dan hemodinamik dari klip video:
Kapan harus ke dokter dan kepada siapa
Jika gejala karakteristik MCT terdeteksi, perlu dilakukan segera hubungi ahli jantung untuk menghentikan penyakit pada tahap awal. Dalam hal ini, Anda dapat menghindari kebutuhan untuk berkonsultasi dengan dokter lain.
Kadang-kadang ada kecurigaan etiologi rheumatoid dari timbulnya penyakit. Maka Anda harus mengunjungi rheumatologist untuk diagnosis dan resep pengobatan yang tepat. Jika ada kebutuhan untuk intervensi bedah, perawatan dan selanjutnya masalahnya diselesaikan oleh ahli bedah jantung.
Metode umum untuk mendeteksi NMC:

Pelajari lebih lanjut tentang gejala dan diagnosis dari video:
Penting untuk membedakan NMC dari patologi jantung lainnya:
- Miokarditis dalam bentuk parah.
- Cacat jantung bawaan dan didapat dari etiologi terkait.
- Kardiomiopati.
- Prolaps MK.
Metode Terapi
Dengan gejala NMC yang parah, pasien diindikasikan untuk intervensi bedah. Operasi mendesak karena alasan berikut:

- Pada tahap kedua dan selanjutnya, meskipun volume darah yang dikeluarkan berasal dari 40% dari jumlah totalnya.
- Tanpa efek dari terapi antibiotik dan eksaserbasi endokarditis menular.
- Deformasi yang diperkuat, sklerosis katup dan jaringan yang terletak di ruang subvalvular.
- Jika ada tanda-tanda disfungsi progresif ventrikel kiri, bersamaan dengan gagal jantung umum, terjadi pada 3-4 derajat.
- Gagal jantung pada tahap awal juga bisa menjadi alasan pembedahan, namun untuk pembentukan indikasi, tromboemboli pembuluh darah besar yang terletak di sirkulasi sistemik harus dideteksi.
Operasi berikut dipraktikkan:
- Operasi rekonstruktif yang mempertahankan katup diperlukan untuk koreksi CVD di masa kanak-kanak.
- Commissuroplasty dan dekalsifikasi selebaran diindikasikan untuk insufisiensi MV yang parah.
- Chordoplasty dirancang untuk menormalkan mobilitas katup.
- Translokasi kabel ditampilkan saat jatuh.
- Fiksasi bagian otot papiler dilakukan dengan menggunakan gasket Teflon. Ini diperlukan saat memisahkan kepala otot dari komponen lainnya.
- Prostetik akord diperlukan saat benar-benar hancur.
- Valvuloplasty menghindari kekakuan selebaran.
- Anuloplasty dirancang untuk membebaskan pasien dari regurgitasi.
- Prostetik katup dilakukan dengan deformasi parah atau perkembangan fibrosklerosis yang tidak dapat diperbaiki yang mengganggu kehidupan normal. Prostesis mekanis dan biologis digunakan.
Pelajari tentang operasi invasif minimal untuk penyakit ini dari klip video:
Apa yang diharapkan dan tindakan pencegahan
Dengan perkembangan NMC, prognosis menentukan tingkat keparahan perjalanan penyakit, yaitu tingkat regurgitasi, munculnya komplikasi dan perubahan struktur jantung yang tidak dapat diubah. Kelangsungan hidup selama 10 tahun setelah diagnosis lebih tinggi dibandingkan dengan patologi parah serupa.
Jika insufisiensi katup sedang atau sedang, wanita memilikinya kemampuan melahirkan dan melahirkan anak. Ketika penyakit menjadi kronis, semua pasien harus menjalani USG tahunan dan mengunjungi ahli jantung. Jika kerusakan terjadi, kunjungan ke rumah sakit harus dilakukan lebih sering.
Pencegahan NMC adalah dalam pencegahan atau pengobatan segera penyakit yang menyebabkan patologi ini. Semua penyakit atau manifestasi insufisiensi katup mitral karena katupnya yang salah atau berkurang harus segera didiagnosis dan diobati tepat waktu.
NMC adalah patologi berbahaya yang menyebabkan proses destruktif parah di jaringan jantung, oleh karena itu perlu perawatan yang tepat. Pasien, tunduk pada rekomendasi dokter, mungkin beberapa saat setelah dimulainya pengobatan
Patologi ditandai dengan regurgitasi darah ke atrium kiri dari ventrikel kiri. Mari kita pertimbangkan secara rinci apa itu, sifat perkembangan dan Gambaran klinis perjalanan insufisiensi katup mitral pada derajat 1, 2 dan 3 penyakit, metode pengobatannya dan prognosis untuk kembali ke kehidupan normal.
Deskripsi penyakit
Insufisiensi katup mitral (MIV) adalah anomali jantung yang paling umum. Dari semua pasien, 70% menderita bentuk NMC yang terisolasi. Biasanya, endokarditis rematik adalah penyebab utama perkembangan penyakit ini. Seringkali setahun setelah serangan pertama, kondisi jantung menyebabkan insufisiensi kronis, yang penyembuhannya cukup sulit.
Kelompok risiko tertinggi termasuk orang dengan valvulitis. Penyakit ini merusak selebaran katup, akibatnya mereka mengalami proses kerutan, kehancuran, dan secara bertahap menjadi lebih pendek dari panjang aslinya. Jika valvulitis berada pada stadium lanjut, kalsifikasi berkembang.
Endokarditis septik menyebabkan kerusakan banyak struktur jantung, sehingga NMC memiliki manifestasi yang paling parah. Flap katup berdampingan satu sama lain tidak cukup erat. Ketika mereka tidak sepenuhnya tertutup melalui katup, terlalu banyak darah keluar, yang memicu boot ulang dan pembentukan proses stagnan, peningkatan tekanan. Semua tanda mengarah pada meningkatnya ketidakcukupan MK.
Penyebab dan faktor risiko
NMC memengaruhi orang yang memiliki satu atau lebih patologi berikut:
- predisposisi bawaan.
- Sindrom displasia jaringan ikat.
- Prolaps katup mitral, ditandai dengan regurgitasi 2 dan 3 derajat.
- Kehancuran dan kerusakan akord, pecahnya katup MC karena cedera di area dada.
- Pecahnya katup dan akord dalam perkembangan endokarditis bersifat menular.
- Penghancuran alat yang menyatukan katup pada endokarditis akibat penyakit pada jaringan ikat.
- Infark bagian dari katup mitral dengan pembentukan bekas luka berikutnya di daerah subvalvular.
- Perubahan bentuk katup dan jaringan di bawah katup, dengan rematik.
- Pembesaran cincin mitral pada kardiomiopati dilatasi.
- Ketidakcukupan fungsi katup dalam perkembangan kardiomiopati hipertrofik.
- Ketidakcukupan MK karena operasi.
Insufisiensi mitral sering disertai dengan cacat lain - stenosis katup mitral.
Jenis, bentuk, tahapan
Dengan NMC, volume sekuncup total darah ventrikel kiri dinilai. Bergantung pada jumlahnya, penyakit ini dibagi menjadi 4 derajat keparahan (dalam persentase, bagian dari darah yang didistribusikan secara tidak benar ditunjukkan):
- I (paling lembut) - hingga 20%.
- II (sedang) -%.
- III (bentuk sedang) -%.
- IV (paling parah) - lebih dari 60%.
Menurut bentuk perjalanannya, penyakit ini dapat dibagi menjadi akut dan kronis:
Saat menentukan fitur pergerakan katup mitral, 3 jenis klasifikasi patologi dibedakan:
- 1 - tingkat standar mobilitas selebaran (dalam hal ini, manifestasi yang menyakitkan adalah dilatasi cincin berserat, perforasi selebaran).
- 2 - penghancuran katup (akor mengalami kerusakan paling parah, karena meregang atau robek, dan integritas otot papiler juga terganggu.
- 3 - penurunan mobilitas katup (sambungan paksa komisura, pengurangan panjang akord, serta fusinya).
Bahaya dan komplikasi
Dengan perkembangan NMC secara bertahap, pelanggaran berikut muncul:
- Perkembangan tromboemboli karena stagnasi konstan sebagian besar darah.
- trombosis katup.
- Stroke. Trombosis katup yang terjadi sebelumnya sangat penting dalam faktor risiko stroke.
- Fibrilasi atrium.
- Gejala gagal jantung kronis.
- Regurgitasi mitral (kegagalan sebagian untuk melakukan fungsi katup mitral).
Gejala dan tanda
Tingkat keparahan dan keparahan MCT tergantung pada tingkat perkembangannya di dalam tubuh:
- Penyakit stadium 1 tidak memiliki gejala spesifik.
- Tahap 2 tidak memungkinkan pasien untuk berolahraga dalam mode akselerasi, karena sesak napas, takikardia, nyeri di dada, gangguan irama jantung, ketidaknyamanan segera muncul. Auskultasi pada insufisiensi mitral menentukan peningkatan intensitas nada, adanya kebisingan latar belakang.
- Tahap 3 ditandai dengan kegagalan ventrikel kiri, patologi hemodinamik. Pasien menderita sesak napas terus-menerus, ortopnea, detak jantung yang cepat, merasa tidak nyaman di dada, kulit mereka lebih pucat daripada dalam keadaan sehat.
Pelajari lebih lanjut tentang regurgitasi mitral dan hemodinamik dari klip video:
Kapan harus ke dokter dan kepada siapa
Jika gejala karakteristik MCT teridentifikasi, perlu segera menghubungi ahli jantung untuk menghentikan penyakit pada tahap awal. Dalam hal ini, Anda dapat menghindari kebutuhan untuk berkonsultasi dengan dokter lain.
Kadang-kadang ada kecurigaan etiologi rheumatoid dari timbulnya penyakit. Maka Anda harus mengunjungi rheumatologist untuk diagnosis dan resep pengobatan yang tepat. Jika ada kebutuhan untuk intervensi bedah, perawatan dan penghapusan masalah selanjutnya dilakukan oleh ahli bedah jantung.
Diagnostik
Metode umum untuk mendeteksi NMC:
- Fisik. Kecepatan dan keseragaman denyut nadi dinilai, ciri-ciri perubahan tekanan darah, ekspresi kebisingan di paru-paru karakter sistolik.
Dokter selama pemeriksaan memperhatikan sifat pernapasan pasien. Dengan penyakitnya, sesak napas tidak berhenti bahkan ketika pasien dipindahkan ke posisi horizontal, itu memanifestasikan dirinya dengan mengesampingkan gangguan, rangsangan fisik dan mental. Pada pemeriksaan, ada pasta penampilan kaki dan tungkai, penurunan diuresis.
Pelajari lebih lanjut tentang gejala dan diagnosis dari video:
Penting untuk membedakan NMC dari patologi jantung lainnya:
- Miokarditis dalam bentuk parah.
- Cacat jantung bawaan dan didapat dari etiologi terkait.
- Kardiomiopati.
- Prolaps MK.
Anda dapat membaca tentang gejala insufisiensi katup aorta dan perbedaan antara penyakit jantung ini dan yang dijelaskan dalam artikel ini di materi lain.
Baca juga informasi tentang bagaimana penyakit Behcet muncul dan apa yang berbahaya, dengan metode pengobatan patologi vaskular yang kompleks ini.
Metode Terapi
Dengan gejala NMC yang parah, pasien diindikasikan untuk intervensi bedah. Operasi mendesak karena alasan berikut:
- Pada tahap kedua dan selanjutnya, meskipun volume darah yang dikeluarkan berasal dari 40% dari jumlah totalnya.
- Dengan tidak adanya efek terapi antibiotik dan eksaserbasi endokarditis menular.
- Deformasi yang diperkuat, sklerosis katup dan jaringan yang terletak di ruang subvalvular.
- Jika ada tanda-tanda disfungsi progresif ventrikel kiri, bersamaan dengan gagal jantung umum, terjadi pada 3-4 derajat.
- Gagal jantung pada tahap awal juga bisa menjadi alasan pembedahan, namun untuk pembentukan indikasi, tromboemboli pembuluh darah besar yang terletak di sirkulasi sistemik harus dideteksi.
Operasi berikut dipraktikkan:
- Operasi rekonstruktif yang mempertahankan katup diperlukan untuk koreksi CVD di masa kanak-kanak.
- Commissuroplasty dan dekalsifikasi selebaran diindikasikan untuk insufisiensi MV yang parah.
- Chordoplasty dirancang untuk menormalkan mobilitas katup.
- Translokasi kabel ditampilkan saat jatuh.
- Fiksasi bagian otot papiler dilakukan dengan menggunakan gasket Teflon. Ini diperlukan saat memisahkan kepala otot dari komponen lainnya.
- Prostetik akord diperlukan saat benar-benar hancur.
- Valvuloplasty menghindari kekakuan selebaran.
- Anuloplasty dirancang untuk membebaskan pasien dari regurgitasi.
- Prostetik katup dilakukan dengan deformasi parah atau perkembangan fibrosklerosis yang tidak dapat diperbaiki yang mengganggu kehidupan normal. Prostesis mekanis dan biologis digunakan.
Pelajari tentang operasi invasif minimal untuk penyakit ini dari klip video:
Apa yang diharapkan dan tindakan pencegahan
Dengan perkembangan NMC, prognosis menentukan tingkat keparahan perjalanan penyakit, yaitu tingkat regurgitasi, munculnya komplikasi dan perubahan struktur jantung yang tidak dapat diubah. Kelangsungan hidup selama 10 tahun setelah diagnosis lebih tinggi dibandingkan dengan patologi parah serupa.
Jika insufisiensi katup memanifestasikan dirinya dalam bentuk sedang atau sedang, wanita memiliki kesempatan untuk melahirkan dan melahirkan anak. Ketika penyakit menjadi kronis, semua pasien harus menjalani USG tahunan dan mengunjungi ahli jantung. Jika kerusakan terjadi, kunjungan ke rumah sakit harus dilakukan lebih sering.
Pencegahan NMC adalah untuk mencegah atau segera mengobati penyakit yang menyebabkan patologi ini. Semua penyakit atau manifestasi insufisiensi katup mitral karena katupnya yang salah atau berkurang harus segera didiagnosis dan diobati tepat waktu.
NMC adalah patologi berbahaya yang menyebabkan proses destruktif parah di jaringan jantung, oleh karena itu perlu perawatan yang tepat. Pasien, tunduk pada rekomendasi dokter, dapat kembali ke kehidupan normal beberapa saat setelah dimulainya pengobatan dan menyembuhkan gangguan tersebut.
Tinjauan insufisiensi mitral, 1, 2 dan derajat penyakit lainnya
Dari artikel ini Anda akan belajar: apa itu insufisiensi katup mitral, mengapa berkembang, bagaimana manifestasinya. Derajat penyakit dan ciri-cirinya. Bagaimana menyingkirkan insufisiensi katup mitral.
Ketidakcukupan katup mitral adalah cacatnya, di mana selebarannya tidak dapat menutup sepenuhnya. Hal ini menyebabkan regurgitasi (aliran balik darah) dari ventrikel kiri ke atrium kiri.
Penyakit ini berbahaya karena menyebabkan gagal jantung, gangguan peredaran darah dan gangguan terkait pada organ dalam.
Cacat katup dapat disembuhkan sepenuhnya dengan operasi. Pengobatan konservatif lebih simtomatik.
Perawatan dilakukan oleh ahli jantung, ahli bedah jantung, ahli reumatologi.
Penyebab
Ini adalah cacat yang didapat, bukan bawaan. Hal ini dapat disebabkan oleh penyakit yang merusak jaringan ikat tubuh (karena katup terdiri dari jaringan ikat), penyakit jantung, dan kelainan pada katup itu sendiri.
Kemungkinan penyebab penyakit katup mitral:
Gejala, derajat dan tahapan
Penyakit ini dapat terjadi dalam bentuk akut dan kronis.
Insufisiensi mitral akut terjadi ketika akord tendon atau otot papiler pecah selama serangan jantung atau dengan endokarditis infektif, serta cedera jantung.
Kronis berkembang secara bertahap (dalam 5 tahap) karena penyakit kronis seperti rematik, lupus eritematosus sistemik, penyakit jantung koroner, dan juga karena patologi katup mitral itu sendiri (prolaps, degenerasi).
Gejala insufisiensi katup bikuspid akut:
- Penurunan tajam tekanan darah hingga syok kardiogenik.
- Gagal ventrikel kiri.
- Edema paru (dimanifestasikan dengan mati lemas, batuk, mengi, produksi dahak).
- ekstrasistol atrium.
- Fibrilasi atrium.
Derajat insufisiensi mitral
Tingkat keparahan cacat dapat ditentukan dengan ekokardiografi (ultrasound jantung). Itu tergantung pada volume darah yang mengalir kembali ke atrium kiri dan ukuran lubang yang tersisa saat daun katup menutup.
Karakteristik derajat keparahan:
Tahapan penyakit: karakteristik dan gejala
Bergantung pada tingkat keparahan cacat, tingkat keparahan gangguan peredaran darah dan gejala yang mengganggu pasien, ada 5 tahap:
- tahap kompensasi. Ini ditandai dengan insufisiensi katup mitral derajat 1 (volume regurgitasi kurang dari 30 ml). Tidak ada gangguan peredaran darah di kalangan kecil dan besar. Pasien tidak terganggu oleh gejala apa pun. Penyakit ini dapat dideteksi secara kebetulan selama pemeriksaan medis rutin.
- tahap subkompensasi. Tingkat keparahan menurut indikator EchoCG adalah sedang. Aliran balik darah ke atrium kiri menyebabkan ekspansi (dilatasi). Untuk mengimbangi gangguan peredaran darah, ventrikel kiri dipaksa berkontraksi lebih intensif, yang menyebabkan peningkatannya - hipertrofi. Dengan aktivitas fisik yang intens, sesak napas dan detak jantung yang meningkat muncul, yang sejauh ini mengindikasikan sedikit pelanggaran sirkulasi darah di lingkaran paru (kecil). Pembengkakan ringan pada tungkai (kaki dan tulang kering) mungkin terjadi.
- tahap dekompensasi. Tingkat keparahan regurgitasi adalah 2–3. Pada tahap ini, peredaran darah terganggu baik di lingkaran kecil maupun besar. Ini diekspresikan dengan sesak napas selama aktivitas fisik apa pun, peningkatan yang signifikan pada ventrikel kiri, nyeri tekan, sakit atau menusuk di bagian kiri dada (biasanya setelah aktivitas fisik), detak jantung tidak teratur intermiten.
- tahap distrofi. Tingkat keparahannya adalah yang ketiga (regurgitasi lebih dari 60 ml atau 50%). Fungsi tidak hanya kiri, tetapi juga ventrikel kanan terganggu. Ekokardiografi atau rontgen dada dapat mengungkapkan hipertrofi kedua ventrikel. Secara signifikan memperburuk sirkulasi darah di kedua lingkaran. Karena itu, ada pembengkakan parah di kaki, nyeri di hipokondrium kiri dan kanan (dapat terjadi saat istirahat), sesak napas setelah aktivitas fisik ringan atau saat istirahat, serangan asma jantung (mati lemas, batuk). Gangguan ginjal dan hati muncul. Pada tahap ini, insufisiensi katup trikuspid dapat ditambahkan ke insufisiensi katup mitral.
- Tahap terminal. Sesuai dengan 3 tahap gagal jantung kronis. Fungsi semua bagian jantung terganggu. Jantung tidak lagi mampu memasok darah ke semua organ dengan baik. Pasien khawatir tentang sesak napas saat istirahat, serangan asma jantung yang sering, gangguan pada kerja jantung, intoleransi terhadap aktivitas fisik apa pun, pembengkakan pada tungkai dan perut, nyeri pada jantung, aritmia (fibrilasi atrium, ekstrasistol atrium ). Tidak dapat diubah perubahan distrofik di dalam organ dalam(terutama di ginjal dan hati). Prognosisnya sangat tidak menguntungkan. Pengobatan tidak lagi efektif.
Diagnostik
Untuk mendeteksi penyakit, satu atau lebih prosedur digunakan:
- ekokardiografi konvensional;
- ekokardiografi transesofageal;
- x-ray rongga dada;
Perlakuan
Itu bisa bedah atau medis. Namun, perawatan obat tidak dapat sepenuhnya menghilangkan patologi. Insufisiensi mitral dapat disembuhkan sepenuhnya hanya dengan bantuan pembedahan.
Taktik untuk mengobati penyakit
Pada bentuk akut insufisiensi mitral, obat-obatan segera diberikan untuk meredakan gejala, dan kemudian operasi dilakukan.
Dalam bentuk kronis, taktik pengobatan bergantung pada stadiumnya.
Perawatan medis
Dalam bentuk akut penyakit, nitrat (Nitrogliserin) dan obat inotropik non-glikosida (misalnya, Dobutamin) diberikan sebagai pertolongan pertama kepada pasien. Setelah itu, operasi darurat dilakukan.
Dalam bentuk kronis, pengobatan harus ditujukan untuk meningkatkan fungsi jantung dan sirkulasi darah, serta untuk menghilangkan penyakit yang mendasarinya.
Diuretik, beta-blocker, antagonis aldosteron, nitrat, antiaritmia, penghambat ACE digunakan untuk memperbaiki gangguan peredaran darah. Jika risiko trombosis meningkat - agen antiplatelet.
Pengobatan penyakit yang mendasari yang menyebabkan patologi katup mitral:
Operasi
Ini diresepkan untuk bentuk penyakit akut, serta untuk tahap kedua dan lebih tinggi dari bentuk kronis.
Dalam praktik bedah modern, dua jenis operasi digunakan:
- plastik katup. Ini adalah rekonstruksi katupnya sendiri (menjahit katupnya, tali tendon).
- prostetik katup. Ini adalah penggantinya dengan prostesis yang berasal dari buatan atau biologis.
Dengan melakukan operasi tepat waktu, perkembangan cacat lebih lanjut dan gagal jantung terkait dapat dicegah.
Pencegahan
Langkah-langkah pencegahan terdiri dari mengobati penyakit yang mendasarinya bahkan sebelum timbulnya insufisiensi mitral (pengobatan tepat waktu endokarditis dengan antibiotik, penerimaan yang benar obat yang diresepkan dokter untuk rematik, dll).
Hilangkan faktor-faktor yang meningkatkan risiko penyakit jantung: merokok, alkoholisme, sering mengonsumsi makanan berlemak, asin, dan pedas, pola minum yang tidak tepat, kurang tidur, mobilitas rendah, obesitas, stres, pembagian kerja dan waktu istirahat yang tidak rasional.
Hidup dengan regurgitasi mitral
Jika cacatnya tingkat pertama dan dalam tahap kompensasi, Anda hanya dapat bertahan dengan pengawasan dokter dan minum obat dalam jumlah minimum. Kunjungi ahli jantung dan lakukan ekokardiogram setiap enam bulan.
Aktivitas fisik dalam batas wajar tidak dikontraindikasikan, namun beban olahraga yang bersifat kompetitif dikecualikan pada setiap tahap cacat.
Sejauh menyangkut kehamilan, tahap awal cacat tanpa gangguan peredaran darah yang nyata, adalah mungkin, tetapi persalinan akan berlangsung terus operasi caesar. Dengan penyakit stadium 2 ke atas, kehamilan yang berhasil hanya mungkin terjadi setelah cacat dihilangkan.
Ikuti gaya hidup sehat setelah penggantian katup untuk mencegah penyakit kardiovaskular. Jika Anda memerlukan pembedahan (termasuk gigi) atau prosedur diagnostik invasif di masa mendatang, beri tahu dokter Anda terlebih dahulu tentang adanya katup prostetik, karena Anda akan diberi resep obat khusus untuk mencegah peradangan dan pembekuan darah di jantung.
Ramalan
Prognosis tergantung pada penyebab cacat.
- Dalam kebanyakan kasus, ini tidak menguntungkan, karena penyakit yang mendasarinya (rematik, lupus, sindrom Marfan, penyakit jantung koroner) sulit diobati dan tidak dapat dihentikan sepenuhnya. Dengan demikian, penyakit ini dapat menyebabkan kerusakan lain pada jantung, pembuluh darah, dan organ dalam.
- Jika cacat disebabkan oleh endokarditis atau perubahan degeneratif pada katup itu sendiri, prognosisnya lebih baik. Penyembuhan dimungkinkan jika operasi tepat waktu untuk prostetik plastik atau katup. Prostesis yang dipasang akan bertahan dari 8 hingga 20 tahun atau lebih, tergantung varietasnya.
- Prognosis untuk cacat tingkat keparahan 1, yang tidak disertai dengan gangguan peredaran darah, bisa menguntungkan. Dengan taktik pengamatan yang tepat, serta dalam pengobatan penyakit yang mendasarinya, insufisiensi mitral mungkin tidak berkembang selama bertahun-tahun.
Perawatan jantung dan pembuluh darah © 2016 | Peta situs | Kontak | Kebijakan Privasi | Perjanjian Pengguna | Saat mengutip dokumen, diperlukan tautan ke situs yang menunjukkan sumbernya.
Penyakit jantung
iserdce
Insufisiensi katup mitral 1, 2, 3 derajat: penyebab, diagnosis, dan pengobatan
Jantung setiap orang memiliki empat ruang berotot, di antaranya terdapat katup. Pekerjaan normal mereka memberikan aliran darah yang terarah. Jika fungsinya terganggu, sejumlah darah dipertahankan, yang menyebabkan pelanggaran sekunder terhadap struktur jaringan otot. Katup mitral terletak di antara atrium di satu sisi dan ventrikel kiri di sisi lain. Ketidakcukupannya adalah penyakit jantung yang paling umum, namun biasanya disertai dengan perubahan lain pada alat katup.
Penyebab
Semua penyebab insufisiensi katup mitral dibagi menjadi yang muncul selama peletakan organ (bawaan) dan didapat. Yang terakhir termasuk:
- kerusakan rematik (sekitar 15%);
- skleroderma;
- lupus eritematosus sistemik;
- degenerasi myxomatous;
- pecahnya akord idiopatik;
- penyakit Barlow;
- disfungsi otot papiler dengan latar belakang iskemia (sekitar 10%);
- kalsifikasi selebaran katup;
- endokarditis infektif;
- konsekuensi pembedahan (valvuloplasti);
- insufisiensi sekunder relatif dengan perubahan rongga jantung (aneurisma ventrikel kiri, dilatasi atrium kiri dengan latar belakang iskemia, kardiomiopati dilatasi atau hipertensi);
- prolaps katup mitral.
Perubahan bawaan meliputi:
- patologi jaringan ikat herediter (sindrom Elens-Danlo dan Marfan);
- pelanggaran pembentukan jantung pada periode prenatal;
- pemisahan selebaran anterior katup dalam kasus komunikasi atrioventrikular terbuka.
Penyebab cacat dapat dikaitkan dengan perubahan bawaan, patologi keturunan, atau akibat penyakit yang didapat.
Klasifikasi
Faktor utama dalam patogenesis insufisiensi katup mitral adalah aliran darah balik, atau regurgitasi. Mengingat volume arus balik, ada beberapa derajat insufisiensi mitral:
- Ketidakcukupan katup mitral derajat 1 disertai dengan jumlah regurgitasi yang tidak signifikan, yaitu kurang dari 25%. Dalam hal ini, arus balik tidak menembus secara mendalam dan tetap berada dalam komunikasi atrioventrikular. Cacat tersebut paling sering dikompensasi, yaitu pasien mungkin tidak mengalami gejala apa pun dan merasa puas. Perubahan tidak terdeteksi pada EKG. Hanya dengan sonografi Doppler seseorang dapat melihat aliran multi arah dan mengevaluasi kecepatannya.
- Ketidakcukupan katup mitral derajat 2 sudah dianggap sebagai penyakit yang lebih serius di mana perubahan sekunder pada otot jantung dapat terjadi. Pada saat yang sama, volume regurgitasi mencapai 50%, oleh karena itu sering terjadi hipertensi pulmonal. Peningkatan jumlah darah di pembuluh menyebabkan munculnya gejala (sesak napas, batuk, denyut nadi cepat). Karena perluasan batas jantung, perubahan EKG mungkin muncul. Ultrasonografi Doppler menunjukkan bahwa aliran balik darah mencapai tengah atrium.
- Insufisiensi katup mitral derajat 3 dianggap sebagai proc paling serius dan, jika tidak ditangani, sering menyebabkan kecacatan dan keterbatasan kemampuannya. Semburan darah pada saat yang sama mencapai dinding posterior atrium, dan volume regurgitasi bisa melebihi 90%. Akibatnya, sebagian besar darah yang memasuki ventrikel mengalir kembali ke atrium, dan jantung menjadi tidak efisien. Dalam hal ini, cacat seperti itu selalu dikompensasi. Ada tanda-tanda stagnasi di kedua lingkaran sirkulasi darah. Karena penambahan perubahan sekunder pada miokardium (hipertrofi ventrikel kiri), perubahan juga terdeteksi pada EKG. Perbatasan jantung secara signifikan bergeser ke sisi kiri.
Menurut perjalanan klinis, insufisiensi katup mitral bisa akut atau kronis. Jenis patologi pertama biasanya dikaitkan dengan perubahan mendadak, misalnya ruptur atau iskemia otot papiler pada infark miokard inferior. Perjalanan kronis ditandai dengan peningkatan insufisiensi secara bertahap dengan latar belakang proses yang lamban, misalnya, dengan transformasi jantung secara bertahap menjadi kardiomiopati dilatasi atau penyakit rematik.
Gejala
Gejala insufisiensi katup mitral dalam keadaan terkompensasi mungkin tidak ada atau hanya muncul dengan aktivitas fisik yang intens. Di masa depan, dalam perjalanan penyakit kronis, transformasi ventrikel kiri secara bertahap terjadi, karena memiliki beban yang besar. Kondisi ini menyebabkan perluasan rongga dan penebalan dinding (hipertrofi). Pertama, ada kekurangan aliran darah di lingkaran kecil, lalu di lingkaran besar. Dengan kegagalan ventrikel kanan sekunder, adalah mungkin untuk mengidentifikasi:
- edema ekstremitas bawah;
- pembesaran hati karena kemacetan vena;
- akumulasi cairan di rongga tubuh (perut, pleura, perikardium);
- aritmia, lebih sering fibrilasi atrium;
- akrosianosis perifer dan hipoksia.
Dengan perkembangan akut insufisiensi mitral, bilik jantung tidak punya waktu untuk beradaptasi dengan kondisi hemodinamik baru, sehingga gejala gagal ventrikel kiri muncul lebih dulu.
- sesak napas, yang meningkat dalam posisi horizontal;
- kardiopalmus;
- batuk dengan dahak merah muda;
- rales lembab;
- edema paru.
Semua gejala ini juga dapat diamati dengan dekompensasi bentuk penyakit kronis.
Diagnostik
Sudah selama pemeriksaan rutin, perubahan pada katup mitral dapat dicurigai:
- keluhan khas pasien memungkinkan kami untuk menilai derajat gagal jantung;
- auskultasi mengungkapkan kebisingan;
- dengan perkusi, batas redup jantung digeser ke sisi kiri.
Metode diagnostik utama yang signifikan untuk insufisiensi mitral adalah ultrasonografi jantung, yang dapat dilengkapi dengan Dopplerografi, yang memungkinkan untuk menilai tingkat regurgitasi dengan lebih jelas.
Dengan ECHO-KG, penyebab munculnya penyakit jantung, serta komplikasi dari kondisi ini dapat ditentukan. Berdasarkan pengukuran yang diperoleh, seseorang dapat menilai tingkat kekurangannya.
Perlu dicatat bahwa penyakit katup mitral terisolasi cukup jarang dan dalam banyak kasus disebabkan oleh perubahan rematik. Jauh lebih sering, USG jantung menunjukkan insufisiensi gabungan katup mitral dan trikuspid. Perubahan seperti itu dengan cepat menyebabkan dekompensasi gagal jantung dan memerlukan intervensi medis segera.
Metode diagnostik tambahan adalah:
- EKG, yang hanya berubah selama transformasi sekunder otot jantung;
- X-ray dada, di mana orang dapat mencurigai peningkatan ukuran jantung secara umum;
- EKG trans-esofagus membantu mendiagnosis aritmia atrium;
- pemantauan harian dilakukan dengan serangan aritmia;
- fonokardiografi mengungkapkan kebisingan;
- dengan ventrikulografi menggunakan kontras khusus, dimungkinkan untuk mengidentifikasi tingkat regurgitasi dengan lebih akurat;
- angiografi koroner dilakukan sebagai persiapan pra operasi atau jika sifat iskemik dari defek dicurigai.
Perlakuan
Penyakit derajat ringan, yang tidak disertai dengan munculnya gejala, tidak memerlukan perawatan khusus.
Insufisiensi katup mitral sedang bukan merupakan indikasi untuk pembedahan. Dalam hal ini, pengobatan dilakukan dengan bantuan obat-obatan:
- Penghambat ACE mencegah transformasi sekunder miokardium jantung dan mengurangi gejala gagal jantung;
- beta-blocker mengurangi frekuensi kontraksi ventrikel kiri, sehingga meningkatkan fraksi ejeksi;
- diuretik mempercepat pembuangan cairan dari tubuh dan menghilangkan gejala stagnasi;
- vasodilator mengurangi beban kerja jantung dengan menyimpan darah dan cairan di arteri perifer;
- glikosida jantung merangsang kontraksi jantung dan membantu melawan aritmia;
- masuk akal untuk menggunakan antikoagulan dengan bentuk fibrilasi atrium yang konstan;
- antibiotik diresepkan untuk endokarditis infektif;
- obat hormonal dapat mempengaruhi jalannya rematik.
Dalam kasus perkembangan regurgitasi akut, counterpulsation balon intra-aorta dapat digunakan. Selama prosedur ini, balon penggembung oval khusus dimasukkan ke dalam aorta pasien, yang terbuka sebagai antifase terhadap kontraksi jantung. Akibatnya, aliran darah koroner meningkat dan fraksi ejeksi juga meningkat. Tindakan ini bersifat sementara dan cocok terutama untuk iskemia otot papiler, atau sebagai persiapan pra operasi.
Dengan insufisiensi katup mitral derajat 3, satu-satunya jalan keluar adalah koreksi bedah untuk cacat tersebut.
Paling operasi radikal penggantian katup mitral dipertimbangkan. Pada saat yang sama, pembukaan dada dilakukan dan sambungan lebih lanjut dari mesin jantung-paru dan penghentian sementara aktivitas jantung. Implan yang akan dipasang dapat terbuat dari paduan logam atau bersifat organik (katup hewani). Masa rehabilitasi setelah operasi cukup lama, namun hasilnya biasanya bagus.
Dengan tidak adanya perubahan serius pada selebaran katup, perawatan dapat dilakukan dengan menggunakan operasi pengawetan organ:
- plastik katup;
- annuloplasti;
- pemendekan akord;
- jahitan otot papiler yang rusak.
Prakiraan dan pencegahan
Prognosis untuk kelainan jantung ini tergantung pada penyebabnya, tingkat regurgitasi, adanya komplikasi dan perubahan sekunder. Tingkat kelangsungan hidup sepuluh tahun rata-rata adalah sekitar 60%, yang jauh lebih tinggi dibandingkan dengan stenosis aorta.
Dengan insufisiensi katup mitral sedang atau dalam kasus derajat ringan, tidak ada kontraindikasi untuk kehamilan dan persalinan. Semua pasien dengan penyakit ini harus setiap tahun, dan dengan perkembangan atau munculnya tanda-tanda baru lebih sering, menjalani pemeriksaan oleh ahli jantung dan USG. Ini akan memungkinkan waktu untuk memperhatikan kemunduran kondisi dan melakukan perawatan yang diperlukan.
🔻🔻Ketidakcukupan katup mitral - metode terapi, gejala dan tanda patologi
Fungsionalitas peralatan katup yang tidak memadai memengaruhi kerja seluruh organisme. Ketidakcukupan katup mitral dapat memicu perkembangan komplikasi serius dan memerlukan perawatan.
Gejala proses patologis
Ciri dari kondisi ini adalah tidak adanya tanda-tanda kerusakan yang jelas dalam jangka panjang. Otot jantung berhasil mengkompensasi penyimpangan selama beberapa tahun. Deteksi cacat sering terjadi selama inspeksi berkala, saat menentukan kebisingan karakteristik. Anomali suara terbentuk di bawah pengaruh aliran darah yang kembali ke atrium kiri selama kontraksi ventrikel dengan nama yang sama.
Dengan latar belakang kekurangan, ventrikel sisi kiri mulai meningkat volumenya - karena pemompaan dalam jumlah yang meningkat. Terjadi peningkatan pada setiap detak jantung, pasien merasakan detak jantung pada posisi horizontal di sisi kiri.
Selanjutnya, ada peningkatan atrium sisi kiri - untuk dapat menampung semua darah yang masuk. Departemen mulai menurun dengan cepat dengan latar belakang fibrilasi atrium. Fungsi pemompaan jantung terganggu karena kegagalan ritme kontraksi yang terbentuk di bawah pengaruh insufisiensi mitral.
Atrium mulai bergetar bukannya berkontraksi, dan perubahan dalam sistem peredaran darah memicu terjadinya pembekuan darah. Aliran darah terbalik yang jelas memicu perkembangan kinerja jantung yang tidak mencukupi.
Tanda-tanda patologi
Manifestasi gejala kelainan katup ditandai dengan:
- penurunan tekanan darah yang tajam - hingga munculnya keadaan syok kardiogenik;
- fungsi ventrikel kiri yang tidak mencukupi;
- pembengkakan jaringan paru-paru - keadaan mati lemas, refleks batuk, mengi dan produksi dahak;
- ekstrasistol atrium;
- fibrilasi atrium.
Alasan pembentukan penyimpangan patologis
Perkembangan penyimpangan patologis diamati dengan perubahan struktur atau kinerja alat katup atau otot jantung. Penyakit ini ditandai dengan kerusakan pada katup, jaringan otot, atau tali tendon organ. Penyakit yang menyertai menyebabkan pelanggaran pada alat katup.
Insufisiensi akut terbentuk di bawah pengaruh:
- transformasi dan penghancuran jaringan ikat katup mitral;
- pelanggaran integritas akord tendon;
- penurunan indikator fungsi otot;
- lesi rematik;
- neoplasma di daerah atrium.
Bentuk akut penyimpangan patologis bukan satu-satunya pilihan untuk perkembangan patologi. Proses lambat dan tersembunyi yang memicu penyimpangan kinerja jantung dapat berlanjut selama beberapa dekade. Pasien dalam bentuk kronis tidak memperhatikan perjalanan penyakit laten.
Varian kronis dari penyakit ini dipicu oleh:
- lesi rematik;
- lupus eritematosus;
- proses infeksi dan inflamasi;
- predisposisi genetik;
- proses inflamasi yang memengaruhi pembentukan perubahan struktur jaringan;
- intervensi bedah.
Tingkat perkembangan penyakit
Penyakit ini memiliki beberapa klasifikasi independen yang menjadi ciri patologi dari semua sisi. Spesialis membagi insufisiensi mitral menjadi tiga subspesies utama:
Insufisiensi mitral derajat 1 - bentuk kompensasi ditandai dengan aliran balik darah tidak lebih dari 20% dari total volume sistolik. Tidak ada manifestasi gejala penyimpangan, pasien tidak mengeluhkan kondisi umum.
Pada melakukan EKG tidak ada perubahan yang terdeteksi, pemeriksaan menunjukkan murmur sistolik dan sedikit perluasan batas jantung ke sisi kiri.
Insufisiensi mitral derajat 2 - bentuk subkompensasi - emisi terbalik dapat dicatat dalam kisaran 20 hingga 50% dan menyebabkan kemacetan di jaringan paru-paru. Untuk mengeluarkan darah, tubuh secara artifisial meningkatkan tekanan darah. Perkembangan hipertensi pulmonal dimulai.
Secara simtomatis, patologi dimanifestasikan oleh sesak napas, detak jantung yang meningkat pada saat aktivitas dan dalam keadaan istirahat total, batuk. Pada menguraikan EKG perubahan di daerah atrium ditekankan. Pemeriksaan fisik menunjukkan suara yang tidak standar pada saat sistolik dan batas otot jantung yang membesar: ke sisi kiri - tidak lebih dari 2 cm, ke kanan dan ke atas - hingga setengah cm.
Insufisiensi mitral derajat 3 - bentuk dekompensasi - aliran balik aliran darah mencapai 90%. Hipertrofi atrium sisi kiri tidak memungkinkannya untuk mendorong seluruh volume darah. Penyimpangan dimanifestasikan oleh pembengkakan jaringan, peningkatan hati, dan peningkatan tekanan vena. Jantung mengembang secara maksimal, terdengar bising sistolik yang diucapkan.
Menurut faktor etiologi dalam pembentukan penyimpangan patologis, ada beberapa jenis insufisiensi mitral:
- kongenital - terbentuk dalam proses perkembangan intrauterin, kira-kira antara usia kehamilan 12 dan 14 minggu;
- didapat - kerusakan pada elemen struktural organ terjadi selama hidup pasien, di bawah pengaruh prasyarat spesifik tertentu.
Pembagian berikut dilakukan sesuai dengan penyebab terbentuknya penyakit, di antara penyimpangannya ada:
- ketidakcukupan organik dengan kerusakan pada katup peralatan katup;
- ketidakcukupan relatif atau fungsional - tanpa tanda-tanda kerusakan yang jelas pada struktur selebaran katup.
Penyakit ini dapat berkembang pada tingkat yang berbeda:
- bentuk akut - dicatat beberapa jam setelah pembentukan penyimpangan patologis, yang memicu perubahan kinerja standar jantung;
- kronis - perbaikan setelah jangka waktu yang lama, setelah proses patologis yang lama (bentuk lesi laten tanpa tanda gejala yang jelas).
Diagnostik
Untuk mengidentifikasi akar penyebab tidak memadainya fungsi peralatan katup, spesialis awalnya mengumpulkan data anamnesis:
- perkiraan waktu manifestasi gejala pertama;
- informasi tentang kerabat dekat dengan lesi khas pada bagian kardiovaskular - untuk mengkonfirmasi atau mengecualikan fakta kecenderungan turun-temurun;
- diagnosis sebelumnya dari etiologi apa pun;
- auskultasi, perkusi, pemeriksaan kondisi kulit dilakukan.
Setelah diagnosis awal dibuat, pasien dikirim untuk pemeriksaan laboratorium dan diagnostik:
- analisis klinis urin dan darah;
- imunologi dan analisis biokimia darah dan urin;
- EKG - untuk menentukan irama jantung dan mengidentifikasi kemungkinan kelainan aritmia;
- ekokardiografi - teknik ini memungkinkan Anda memberikan gambaran komprehensif tentang keadaan organ dan pembuluh darah di sekitarnya;
Setelah menerima semua hasil yang diperlukan, ahli jantung meresepkan terapi individu yang diperlukan.
Metode untuk pengobatan insufisiensi katup mitral
Dengan bentuk proses patologis minor atau sedang, terapi khusus tidak ditentukan. Pasien dianjurkan untuk mempertimbangkan kembali cara hidup yang biasa dan secara berkala menghadiri konsultasi dengan ahli jantung - untuk dapat mencegah perkembangan penyimpangan lebih lanjut.
Dalam semua kasus lain, pengobatan ditujukan untuk menekan manifestasi gejala penyakit yang mendasarinya, yang merupakan prasyarat untuk pengembangan insufisiensi mitral. Spesialis meresepkan salah satu opsi perawatan - konservatif atau bedah.
Medis
Diperlukan obat-obatan dipulangkan sesuai dengan skema individu, tergantung pada kondisi umum pasien, usianya, tingkat keparahan penyakitnya. Obat-obatan yang biasa diresepkan meliputi:
- antikoagulan - diresepkan untuk mengurangi tingkat kepadatan darah;
- agen antiplatelet - diperlukan untuk mencegah pembentukan gumpalan darah;
- beta-blocker - menstabilkan indikator tekanan darah, meningkatkan fungsi otot jantung;
- diuretik - mencegah pembengkakan jaringan, membantu menghilangkan kelebihan cairan dari tubuh;
- Penghambat ACE - digunakan untuk mengurangi tingkat resistensi vaskular.
Durasi pengobatan tergantung pada tingkat kerusakan pada proses patologis.
Manipulasi bedah
Manipulasi operatif diperlukan jika terjadi kerusakan parah pada katup mitral dan ketidakcukupan fungsinya yang parah.
Operasi plastik diresepkan pada tahap kedua dan ketiga penyakit ini. Tiga opsi manipulasi digunakan:
- selempang - di dasarnya ada cincin pendukung yang dikurung;
- pengurangan panjang akord;
- pemotongan bagian memanjang dari selebaran posterior.
Prostetik - katup yang rusak diganti dengan bahan buatan atau alami. Jenis intervensi ini lebih sering diresepkan untuk anak-anak dan wanita yang akan melahirkan bayi di masa depan.
Metode operatif dilarang untuk penunjukan dalam kasus lesi derajat parah, dengan kinerja otot jantung yang tidak mencukupi, yang tidak dapat menerima paparan obat.
Non-obat
Dipraktekkan secara luas metode rakyat perawatan sama sekali tidak cocok untuk pengobatan patologi departemen kardiovaskular. Jamu dan ramuan tidak dapat secara serius memengaruhi alat katup yang sudah rusak, dan penolakan obat resmi akan menyebabkan perkembangan komplikasi dan kematian lebih lanjut.
- menolak untuk menggunakan minuman beralkohol dan rendah alkohol;
- menyembuhkan kecanduan nikotin;
- ubah jadwal harian - bangun dan tidur pada jam yang sama, amati waktu tidur malam - minimal 8 jam;
- pergi ke meja diet yang direkomendasikan;
- pantau berat badan - kelebihan berat badan apa pun berdampak buruk pada jantung, menciptakan beban tambahan untuknya.
Tabel pengobatan
Pola makan seimbang yang memastikan asupan vitamin dan mineral yang cukup ke dalam tubuh pasien merupakan salah satu poin penting dalam pengobatan yang ditentukan. Tabel terapi didasarkan pada prinsip-prinsip:
- moderasi dalam ukuran porsi;
- makanan pecahan - sekitar enam kali sehari, dengan volume masing-masing 200-250 ml;
- ekskresi makanan tinggi lemak hewani, kolesterol dan garam.
Pasien tidak diperbolehkan makan malam lebih dari tiga jam sebelum tidur. Untuk memasak gunakan cara memasak, mengukus, merebus.
Di bawah larangan ketat adalah jenis produk tertentu:
- varietas daging tinggi lemak - babi, domba, sapi;
- produk sampingan asal hewan;
- produk susu - krim asam, keju keras, krim;
- telur ayam;
- roti putih dan kue-kue yang kaya;
- teh atau kopi manis;
- cokelat dan kembang gula.
Makanan asin atau pedas memicu peningkatan nafsu makan dan peningkatan porsi, yang sangat dilarang untuk penyakit pada bagian kardiovaskular. Ahli gizi menyarankan untuk menghabiskan beberapa waktu dengan diet bebas garam - untuk mengurangi pembengkakan jaringan.
Prognosis pemulihan
Peluang untuk kembali ke kehidupan normal bergantung pada akar penyebab perkembangan proses patologis.
Prognosis akan buruk jika penyakit yang mendasarinya tidak dapat diobati dan terus berlanjut dengan lambat. Penyakit berikut dapat menyebabkan gangguan hemodinamik, kerusakan lain pada otot jantung dan organ dalam:
- patologi reumatoid;
- lupus;
- kerusakan iskemik pada otot jantung, dll.
Jika perangkat katup rusak oleh endokarditis atau jika perubahan degeneratif di aparatus katup, prognosisnya menguntungkan secara kondisional. Penyembuhan dijamin dengan intervensi bedah tepat waktu - prostetik katup atau plastiknya. Masa pakai prostesis katup dihitung dari 8 hingga 20 tahun, tergantung pada bahan pembuatannya.
Di hadapan tingkat keparahan pertama, yang tidak disertai dengan masalah pada sistem peredaran darah, prognosisnya dianggap menguntungkan. Dengan ditugaskan dengan benar pengobatan konservatif dan taktik pemantauan yang berkelanjutan, insufisiensi mitral dapat "dipertahankan" selama bertahun-tahun.
Pencegahan insufisiensi katup mitral
Untuk mencegah perkembangan penyimpangan patologis, para ahli merekomendasikan untuk mengikuti sejumlah aturan:
- mengambil tindakan untuk mengeraskan tubuh;
- menghadiri konsultasi tepat waktu dengan ahli jantung dan rheumatologist;
- mematuhi prinsip nutrisi yang direkomendasikan;
- mengobati penyakit yang mendasarinya.
Dengan proses yang sudah ada, ikuti tindakan preventif untuk mencegah perkembangannya. Pasien harus hati-hati mengikuti semua janji spesialis, baik dengan perawatan medis maupun bedah.
NMC atau insufisiensi katup mitral adalah penyakit serius, mengabaikan tanda-tanda utama yang dapat menyebabkan kelompok kecacatan. Prolaps katup bikuspid dan lesi lainnya meningkatkan risiko kematian. Perawatan tepat waktu dan penerapan standarnya akan memberi pasien kesempatan untuk memperpanjang hidupnya.
Ketidakmampuan katup mitral untuk mencegah aliran balik darah menerima kode ICD-nya sendiri - I34.0.
Status interferon (status IFN) - seperangkat sejumlah indikator (parameter) yang mencirikan keadaan sistem utama kekebalan bawaan (non-spesifik) - sistem IFN, reaktivitas dan aktivitas fungsionalnya, yang menyediakan baris pertama pertahanan tubuh terhadap berbagai agen menular (dan tidak menular) mengenali sel sebagai alarm.
Infeksi dengan berbagai patogen menginduksi respons pelindung dalam sel untuk mensintesis protein pelindung universal - IFN, yang mencegah dan / atau mengganggu penyebaran proses infeksi, merangsang respons imun bawaan dan adopsi, serta mempertahankan homeostasis tubuh secara keseluruhan. Fenomena universal pembentukan IFN melekat pada sel hampir semua vertebrata dari ikan hingga manusia; virus adalah penginduksi alami IFN.
Pengenalan struktur virus dan mikroba, yang dikenal sebagai pola molekul terkait patogen (PAMP), dilakukan oleh apa yang disebut reseptor pengenalan pola (PRR), yang mencakup Toll-like receptor (TLR) yang paling banyak dipelajari, yang memainkan kunci berperan dalam menghidupkan sistem IFN selama viral atau infeksi bakteri dan dalam induksi terkait bagian lain dari respon imun bawaan.
TLR sensitif terhadap berbagai macam virus, bakteri, jamur, dan protozoa. Interaksi berbagai patogen dengan TLR yang sesuai mengaktifkan jalur pensinyalan ekspresi gen IFN yang memediasi induksi respon imun bawaan dari sistem IFN, yang mempromosikan produksi sitokin proinflamasi Th1 lainnya (TNF-α, IFN-γ), perkembangan respon imun seluler dan imunitas adaptif.
Keragaman fungsi fisiologis IFN yang ditemukan hingga saat ini dan kemampuan universal sel yang berbeda untuk menghasilkan berbagai jenis IFN menunjukkan adanya sistem IFN di setiap sel, yang bertujuan untuk melindungi terhadap informasi genetik asing dan memastikan homeostasis nukleat. tubuh secara keseluruhan.
Diimplementasikan pada tingkat molekuler dan seluler, sistem IFN membentuk penghalang pelindung pada jalur agen infeksi jauh lebih awal daripada reaksi perlindungan spesifik dari sistem kekebalan. Perjalanan dan hasil penyakit bergantung pada kecepatan dan efisiensi pengalihan sistem IFN dalam berbagai bentuk patologi. Respons tepat waktu yang memadai dari sistem IFN dapat memastikan eliminasi patogen dari tubuh tanpa partisipasi sistem imun adaptif yang merespons lebih lambat terkait dengan kebutuhan untuk mengakumulasi klon sel imun spesifik antigen dan antibodi. Produksi IFN endogen yang tertunda atau berkurang dapat menyebabkan perkembangan penyakit atau kronisitas hingga kematian.
Refleksi dari reaktivitas dan aktivitas fungsional sistem IFN adalah status IFN, yang mencakup definisi 4 indikator utama:
1. tingkat produksi IFN-α oleh leukosit darah selama induksi in vitro oleh penginduksi referensi IFN-α - Newcastle disease virus (NDV). Tes beban yang mencirikan kemampuan memproduksi IFN-α dari leukosit darah pasien, di mana, dalam kondisi in vitro, infeksi leukosit darahnya dengan VBN dimodelkan dan jumlah protein pelindung yang dihasilkan olehnya, IFN-α, ditentukan;
2. tingkat produksi IFN-γ oleh leukosit darah selama induksi in vitro oleh referensi penginduksi IFN-γ - phytohemagglutinin (PHA). Tes beban yang mencirikan kemampuan produksi IFN-γ dari leukosit darah pasien, di mana, secara in vitro, interaksi leukosit darah dengan mitogen - PHA dimodelkan dan jumlah protein pelindung yang dihasilkan olehnya - IFN-γ ditentukan ;
3. tingkat produksi IFN spontan oleh leukosit darah in vitro tanpa adanya induksi tambahan;
4. kandungan kuantitatif IFN yang bersirkulasi dalam serum darah.
Kombinasi dari indikator-indikator ini mencirikan keadaan sistem IFN dan imunoreaktivitas in situ pasien. Pelanggaran di berbagai bagian sistem IFN ditentukan ketika:
- infeksi virus akut dan kronis dan infeksi intraseluler lainnya;
- alergi, autoimun, penyakit onkologi;
- SARS berulang dan radang amandel pada anak-anak yang sering sakit;
- imunodefisiensi sekunder yang terkait dengan bentuk patologi lainnya.
Semua penyakit di atas merupakan indikasi untuk mempelajari status IFN.
Studi indikator status IFN memungkinkan untuk mengidentifikasi gangguan berikut dalam sistem IFN pasien yang diteliti:
- peningkatan titer IFN serum, terkait dengan penurunan produksi IFN-α dan / atau IFN-γ oleh leukosit darah, menunjukkan stadium akut penyakit;
- penurunan α- dan γ-IFN dalam kapasitas produksi leukosit darah yang dikombinasikan dengan tidak adanya serum IFN yang bersirkulasi dalam darah, menunjukkan adanya kerusakan pada sistem IFN;
- penurunan kemampuan produksi α- dan γ-IFN leukosit darah dalam kombinasi dengan adanya produksi IFN spontan dan tidak adanya IFN yang bersirkulasi dalam darah, menunjukkan infeksi virus atau intraseluler lainnya yang persisten.
Tergantung pada tingkat pengurangan 2 paling banyak indikator signifikan Status IFN - tingkat produksi IFN-α dan IFN-γ oleh leukosit darah in vitro relatif terhadap norma fisiologis, ada 4 derajat ketidakcukupan sistem IFN menurut α- dan / atau γ-links dari IFN sistem, masing-masing:
- 1 derajat - penurunan 2-4 kali lipat dalam produksi IFN-α dan IFN-γ dibandingkan dengan batas bawah norma fisiologis;
- Tingkat 2 - penurunan 4-8 kali lipat;
- Tingkat 3 - penurunan 8-16 kali lipat;
- Grade 4 - pengurangan 16 kali lipat atau lebih.
Dalam kasus ketidakcukupan sistem IFN bersamaan dengan berbagai bentuk patologi pada anak-anak dan orang dewasa, perlu dilakukan terapi stimulasi IFN korektif yang bertujuan untuk mengoreksi penurunan produksi α- dan γ-IFN, memodulasi aktivitas fungsional dari Sistem IFN dan imunitas bawaan, terkait imunitas adaptif dan rehabilitasi organisme pasien secara keseluruhan.
Untuk memilih obat imunotropik yang memadai dan terapi imunokorektif efektif berikutnya, studi tambahan diperlukan untuk menentukan sensitivitas individu leukosit darah pasien terhadap sediaan IFN, penginduksi IFN, atau imunomodulator. Studi sensitivitas individu biasanya dilakukan bersamaan dengan studi status IFN in situ.
Sensitivitas individu terhadap obat diselidiki oleh keefektifan tindakan korektif obat (koefisien koreksi) pada produksi IFN-γ yang awalnya berkurang oleh leukosit darah pasien - sitokin kunci yang menentukan arah, intensitas, dan efektivitas interferon dan respons imun tubuh terhadap agen infeksius (paten RF No. 2423705, 2009 .).
Bergantung pada nilai faktor koreksi, ada 5 varian sensitivitas individu terhadap obat imunoaktif:
- 2 - lemah; peningkatan produksi IFN-γ oleh leukosit darah pasien dengan adanya obat relatif terhadap aslinya sebanyak 2 kali;
- 4 - diucapkan; peningkatan produksi IFN-γ oleh leukosit darah pasien dengan adanya obat relatif terhadap aslinya sebanyak 4 kali;
- lebih dari 4 - diucapkan dengan kuat; peningkatan produksi IFN-γ oleh leukosit darah pasien dengan adanya obat relatif terhadap aslinya lebih dari 4 kali;
- 1 - kurangnya kepekaan;, peningkatan produksi IFN-γ oleh leukosit darah pasien dengan adanya obat relatif terhadap aslinya tidak diuji;
- kurang dari 1 - imunotoksisitas; penekanan produksi IFN-γ oleh leukosit darah pasien dengan adanya obat relatif terhadap aslinya.
Studi tentang status IFN dengan penentuan sensitivitas individu leukosit darah pasien terhadap obat imunoaktif memungkinkan dokter yang hadir untuk mendapatkan informasi lanjutan tentang keefektifan terapi imunokorektif berikutnya dan membuat pilihan obat atau kombinasi obat yang tepat berdasarkan ilmiah memadai untuk pasien tertentu.
Penggunaan obat-obatan IFN, penginduksi IFN atau imunomodulator dikombinasikan dengan baik dengan antibiotik, antivirus dan obat-obatan terapi dasar lainnya, meningkatkan efisiensi dan mempersingkat waktu pengobatan pasien.