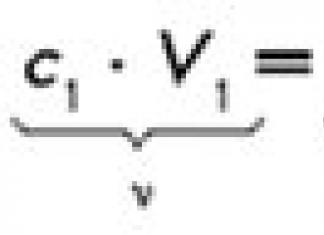Liječenje akutnog zatajenja bubrega mora započeti liječenjem osnovne bolesti koja ga je uzrokovala.
Za procjenu stepena zadržavanja tečnosti u tijelu pacijenta, poželjno je svakodnevno vaganje. Za preciznije određivanje stepena hidratacije, zapremine infuziona terapija i indikacijama za to, potrebno je ugraditi kateter centralna vena. Takođe treba uzeti u obzir dnevnu diurezu, kao i krvni pritisak pacijenta.
U slučaju prerenalnog akutnog zatajenja bubrega, potrebno je što prije obnoviti BCC i normalizirati krvni pritisak.
Za liječenje bubrežnog akutnog zatajenja bubrega uzrokovanog raznim supstancama medicinske i nemedikamentne prirode, kao i nekih bolesti, potrebno je što ranije započeti terapiju detoksikacije. Poželjno je uzeti u obzir molekularnu masu toksina koji su izazvali akutnu bubrežnu insuficijenciju, te mogućnosti klirensa korištene metode eferentne terapije (plazmafereza, hemosorpcija, hemodijafiltracija ili hemodijaliza), mogućnost što ranije primjene antidota.
Kod postrenalnog akutnog zatajenja bubrega neophodna je hitna drenaža urinarnog trakta kako bi se uspostavio adekvatan protok urina. Prilikom odabira taktike hirurške intervencije na bubregu u uslovima akutnog zatajenja bubrega, čak i prije operacije, neophodna je informacija o dovoljnoj funkciji kontralateralnog bubrega. Pacijenti sa jednim bubregom nisu tako rijetki. U stadijumu poliurije, koji se obično razvija nakon drenaže, potrebno je kontrolisati ravnotežu tečnosti u telu pacijenta i sastav elektrolita u krvi. Poliurijski stadij akutnog zatajenja bubrega može se manifestirati hipokalemijom.
Medicinski tretman akutnog zatajenja bubrega
Uz netaknuti prolaz kroz gastrointestinalni trakt, neophodna je adekvatna enteralna prehrana. Ako je to nemoguće, potrebe za proteinima, mastima, ugljikohidratima, vitaminima i mineralima zadovoljavaju se intravenskom ishranom. S obzirom na težinu povrede glomerularna filtracija unos proteina je ograničen na 20-25 g dnevno. Potreban kalorijski unos trebao bi biti najmanje 1500 kcal/dan. Količina tekućine koja je potrebna pacijentu prije razvoja poliurične faze određuje se na osnovu volumena diureze za prethodni dan i dodatnih 500 ml.
Kombinacija akutnog zatajenja bubrega i urosepse izaziva najveće poteškoće u liječenju. Kombinacija dvije vrste uremičke i gnojne intoksikacije odjednom značajno otežava liječenje, a također značajno pogoršava prognozu za život i oporavak. U liječenju ovih bolesnika potrebno je koristiti eferentne metode detoksikacije (hemodijafiltracija, plazmafereza, indirektna elektrohemijska oksidacija krvi), selekciju antibakterijski lijekovi prema rezultatima bakteriološka analiza krvi i urina, kao i njihovo doziranje, uzimajući u obzir stvarnu glomerularnu filtraciju.
Liječenje bolesnika hemodijalizom (ili modificiranom hemodijalizom) ne može poslužiti kao kontraindikacija za kirurško liječenje bolesti ili komplikacija koje su dovele do akutnog zatajenja bubrega. Savremene mogućnosti praćenja sistema zgrušavanja krvi i njegove korekcije lekovima omogućavaju izbegavanje rizika od krvarenja tokom operacija i u postoperativni period. Za eferentnu terapiju poželjno je koristiti antikoagulanse kratkog djelovanja, na primjer, natrijum heparin, čiji se višak može neutralizirati do kraja tretmana antidotom - protamin sulfatom; natrijum citrat se takođe može koristiti kao koagulant. Za kontrolu sistema koagulacije krvi obično se koristi proučavanje aktiviranog parcijalnog tromboplastinskog vremena i određivanje količine fibrinogena u krvi. Metoda za određivanje vremena zgrušavanja krvi nije uvijek tačna.
Liječenje akutnog zatajenja bubrega čak i prije razvoja poliurijske faze zahtijeva imenovanje diuretika petlje, kao što je furosemid do 200-300 mg na dan frakcijski.
Anabolički steroidi se propisuju za kompenzaciju procesa katabolizma.
Indicirano za hiperkalemiju intravenozno davanje 400 ml 5% rastvora glukoze sa 8 jedinica insulina, kao i 10-30 ml 10% rastvora kalcijum glukonata. Ako se hiperkalemija ne može ispraviti konzervativne metode, tada je pacijentu indikovana hitna hemodijaliza.
Hirurško liječenje akutnog zatajenja bubrega
Za zamjenu funkcije bubrega u periodu oligurije možete koristiti bilo koju metodu pročišćavanja krvi:
- hemodijaliza;
- peritonealna dijaliza;
- hemofiltracija;
- hemodijafiltracija;
- hemodijafiltracija niskog protoka.
Kod zatajenja više organa, bolje je početi s hemodijafiltracijom niskog protoka.
Liječenje akutnog zatajenja bubrega: hemodijaliza
Indikacije za hemodijalizu ili njenu modifikaciju kod kroničnog i akutnog zatajenja bubrega su različite. U liječenju akutne bubrežne insuficijencije, učestalost, trajanje zahvata, opterećenje dijalizom, vrijednost filtracije i sastav dijalizata se biraju pojedinačno u vrijeme pregleda, prije svake sesije liječenja. Nastavlja se liječenje hemodijalizom, sprječavajući povećanje sadržaja uree u krvi iznad 30 mmol/l. Sa rješavanjem akutnog zatajenja bubrega, koncentracija kreatinina u krvi počinje opadati ranije od koncentracije uree u krvi, što se smatra pozitivnim prognostičkim znakom.
Hitne indikacije za hemodijalizu (i njene modifikacije):
- "nekontrolisana" hiperkalemija;
- teška hiperhidracija;
- hiperhidratacija plućnog tkiva;
- teška uremička toksičnost.
Planirane indikacije za hemodijalizu:
- sadržaj uree u krvi je veći od 30 mmol / l i / ili koncentracija kreatinina veća od 0,5 mmol / l;
- izrečena Klinički znakovi uremijska intoksikacija (kao što je uremijska encefalopatija, uremijski gastritis, enterokolitis, gastroenterokolitis);
- hiperhidratacija;
- teška acidoza;
- hiponatremija;
- brzo (u roku od nekoliko dana) povećanje sadržaja uremičnih toksina u krvi (dnevno povećanje uree preko 7 mmol / l, a kreatinina - 0,2-0,3 mmol / l) i / ili smanjenje diureze
S početkom stadijuma poliurije nestaje potreba za liječenjem hemodijalizom.
Moguće kontraindikacije za eferentnu terapiju:
- afibrinogenemičko krvarenje;
- nepouzdana hirurška hemostaza;
- parenhimsko krvarenje.
Kao vaskularni pristup za liječenje dijalizom koristi se dvosmjerni kateter koji se ugrađuje u jednu od centralnih vena (subklavijalnu, jugularnu ili femoralnu).
Brza navigacija stranica
Glavni zadatak koji moramo riješiti je jednostavno i razumljivo ispričati o mehanizmima razvoja, simptomima i principima liječenja kako akutnog tako i kroničnog zatajenja bubrega kod žena i muškaraca. Poteškoća leži u činjenici da uz nesumnjivu sličnost procesa postoji značajna razlika između akutnog i kroničnog zatajenja bubrega.
Nema razlike između zatajenja bubrega kod žena i muškaraca. Bubrezi, kao organ, nemaju spolne razlike u strukturi i funkciji. Stoga, žene mogu posebnih razloga njegove pojave, koje muškarci nemaju.
Na primjer, tokom trudnoće maternica "stišće" mokraćovod, dolazi do širenja pyelocaliceal sistema bubrega i razvija se. Ali trudnoća je kratak period i, u pravilu, zatajenje bubrega jednostavno nema vremena da se razvije.
Vrlo grubo, ali istinito, kronično stanje kod bolesti može se uporediti sa pomalo zaboravnim, ali sasvim „adekvatnim“ pacijentom sa cerebralnom aterosklerozom, a akutno zatajenje bubrega može se uporediti sa moždanim ili moždanim udarom. U ovom slučaju, ovdje će sve biti drugačije - tretman se računa po satu, svi principi i protokoli za vođenje pacijenta bit će posebni. I, čini se, samo su kronični poremećaji prešli u akutne.
Poteškoća je u tome što je akutno zatajenje bubrega, odnosno akutno zatajenje bubrega, stanje koje uopće nije povezano s bubrezima, a nastaje u pozadini njihovog potpunog zdravlja.
Zašto nastaje i razvija se ovo stanje, objasnićemo u nastavku, ali prvo je potrebno vrlo kratko govoriti o tome kako funkcioniše normalan bubreg, kako bi tok daljeg prikaza bio jasan.
Malo fiziologije
Naviknite se na ideju da je urin bivša krv, njen tečni dio i bivša krv nedavno. Formiranje urina odvija se u nekoliko faza:
- U kortikalnom sloju bubrega, u glomerulima nefrona (ovo je strukturna i funkcionalna jedinica bubrega), postoji stalna primarna filtracija krvi.
Njegova normalna brzina je 120 ml/min. Ali osoba ne može sebi priuštiti luksuz izlučivanja primarnog urina, jer bi njegova zapremina bila oko 200 litara dnevno. Prema gubicima, osoba bi morala stalno dopunjavati istu količinu.
Jasno je da, osim za piće i mokrenje, čovječanstvo ne bi imalo vremena ni za što, a mi ne bismo izašli iz mora na kopno. Zbog toga se urin mora koncentrirati – u ostalim dijelovima nefrona urin se koncentriše 100 puta i u tom obliku ulazi u ureter.
Naravno, pored koncentracije, odvijaju se i vrlo važni procesi, na primjer, reapsorpcija ili reapsorpcija mnogih važnih spojeva iz primarnog filtrata u krv, na primjer glukoze, koja jednostavno prođe kroz primarni filter. Koncentracija urina zahtijeva veliki utrošak energije.
Dakle, bubrezi su organi koji održavaju homeostazu, odnosno postojanost unutrašnjeg okruženja tijela. Osim što sudjeluju u metabolizmu vode i soli, bubrezi odlučuju o sudbini stotina različitih spojeva, a također sudjeluju u proizvodnji raznih supstanci (na primjer, eritropoetina koji stimuliraju hematopoezu).
Ono što imamo na kraju je normalan urin koji izlučuje sve što ne bi trebao i ne pušta "nedostatak" unutra, poput proteina. Ali kod zatajenja bubrega, ovi mehanizmi su poremećeni, a urin pacijenta s bubrežnom insuficijencijom liči na granicu gdje se uspostavljaju kanali za drogu i krijumčarenje, te dolazi do neplaniranih prodora. Šta je zatajenje bubrega?
Razlike između akutnog i kroničnog zatajenja bubrega
 AKI (akutno zatajenje bubrega) i CKD (hronična bubrežna insuficijencija) su kršenje homeostatske funkcije bubrega. U slučaju akutne bubrežne insuficijencije, ponekad se razvija za nekoliko sati ili dana, a u slučaju kroničnog zatajenja bubrega može napredovati godinama.
AKI (akutno zatajenje bubrega) i CKD (hronična bubrežna insuficijencija) su kršenje homeostatske funkcije bubrega. U slučaju akutne bubrežne insuficijencije, ponekad se razvija za nekoliko sati ili dana, a u slučaju kroničnog zatajenja bubrega može napredovati godinama.
- Najvažnija razlika između ovih stanja je činjenica da za akutnu bubrežnu insuficijenciju bubrezi najčešće „nisu krivi” – zateče ih vanredna situacija i ne mogu se nositi sa funkcijom, jednostavno, „kao svi ostalo”, učestvujući u čitavoj kaskadi metaboličkih poremećaja.
Hronična bubrežna insuficijencija je stanje za koje su krivi bubrezi, a nastaje "test rezervi". Kod kronične bubrežne insuficijencije, njegov spor razvoj omogućuje vam kompenzaciju, razvijanje privremenih mjera, prilagođavanje i kao rezultat toga, dugotrajno održavanje funkcije bubrega na pristojnom nivou, bez prijetnje po život.
Dakle, poznato je da u bubrezima ima 2 miliona nefrona. Čak i ako polovina umre (što je jednako gubitku jednog bubrega), onda možda neće biti znakova bolesti. I tek kada samo 30% nefrona ostane u bubrezima, a brzina filtracije padne tri puta, na 40 ml/min, tada se pojavljuju klinički znakovi CRF-a.
- Smrtna opasnost po život nastaje kada 90% nefrona umre.
Akutno zatajenje bubrega - šta je to?

Sindrom akutnog zatajenja bubrega javlja se kod jednog pacijenta na 5000 slučajeva. Ovo nije mnogo, s obzirom na spontanu prirodu događaja. Ali, s druge strane, u velikom regionalnom ili regionalnom centru sa populacijom od milion ljudi, već će tokom godine biti oko 200 pacijenata, a to je mnogo.
Iz istorije problematike može se utvrditi da se u 90% slučajeva akutna bubrežna insuficijencija javila sredinom dvadesetog veka, kao komplikacija kriminalnog pobačaja. Trenutno se akutna bubrežna insuficijencija javlja u različitim oblastima medicine, a najčešće je manifestacija sindroma višeorganske insuficijencije. razlikovati:
- Prerenalno akutno zatajenje bubrega (odnosno prerenalno) - 50%.
Prerenalno akutno zatajenje bubrega javlja se s potpuno netaknutom funkcijom bubrega. Ali aritmije, razni šokovi, embolije plućna arterija a srčana insuficijencija jednostavno ne može obezbijediti "opskrbu pritiska" bubrežnom sistemu.
Također, akutna bubrežna insuficijencija se razvija sa vazodilatacijom (sa alergijskim šokom, ili anafilaksijom, sa sepsom). Naravno, ako je iz tijela nestala značajna količina tekućine (krvarenje, teška dijareja), to će također dovesti do elementarnog nedostatka filtracijskog volumena.
- Bubrežni (akutno oštećenje nefrona);
Prema statistikama, gotovo sva akutna bubrežna insuficijencija uzrokovana je ishemijom ili intoksikacijom nefrona. Gotovo uvijek, s ovim kršenjem, dolazi do akutne tubularne nekroze, odnosno "smrti" aparata za koncentraciju urina. Na primjer, ova vrsta akutnog zatajenja bubrega nastaje kada dođe do masivnog priliva produkata razgradnje mišića (mioglobina) u krv tokom produženog crush sindroma, ili crash sindroma, ubrzo nakon nepravilnog uklanjanja kompresije.
Uzrokuju ga i neki lijekovi (antibiotici - aminoglikozidi), NSAIL, rendgenski kontrastni agensi, kaptopril.
Godine 1998. opisan je slučaj kada je pacijent nakon jedne injekcije cefuroksima (antibiotik iz grupe cefalosporina) dobio akutnu bilateralnu nekrozu. Kao rezultat toga, živjela je na hemodijalizi 1,5 godine, a stanje joj se popravilo tek nakon transplantacije bubrega.
- Postrenalno (postrenalno, poremećen je odliv mokraće) - 5%.
Ova vrsta akutnog zatajenja bubrega je rijetka i može se javiti kod nesvjesnih, starijih i psihički bolesnih pacijenata. Prati anuriju (manje od 50 ml dnevno). Razlog su kamenci, adenomi, karcinomi i drugi koji dovode do opstrukcije na bilo kojem nivou, od uretre do zdjelice, opstrukcije prolaza mokraće.
Simptomi akutnog zatajenja bubrega
OPN se razvija u fazama. Uz povoljan ishod, to su: početna, oligurična faza, obnavljanje diureze i oporavak.
Ne postoje specifični simptomi akutnog zatajenja bubrega. Mogu se razlikovati sljedeće opće karakteristike:
- kolaps ili nizak krvni pritisak;
- oligurija (smanjena količina urina);
- mučnina, dijareja, nadimanje, odbijanje jela;
- anemija;
- hiperkalijemija;
- razvoj acidoze i "zakiseljavanje" krvi, pojava Kussmaulovog bučnog disanja.
Klinička slika ARF-a je vrlo varijabilna. Dakle, hiperkalemija se javlja s opsežnim opekotinama, anemija - s teškom hemolizom, konvulzijama i groznicom, znojenje - sa septičkim šokom. Dakle, akutno zatajenje bubrega teče pod krinkom uzroka koji ga je uzrokovao.
Njegovi glavni pokazatelji bit će rast uree u krvi na pozadini oštrog smanjenja količine urina.
Liječenje akutnog zatajenja bubrega
Poznato je da su različiti šokovi (kardiogeni, opeklinski, bolni, infektivno-toksični, anafilaktički) uzrok akutnog zatajenja bubrega u 90% slučajeva.
Stoga borba protiv šoka omogućava i rješava akutno zatajenje bubrega. Da bi to učinili, obnavljaju volumen cirkulirajuće krvi, ograničavaju unos kalija, provode transfuziju krvi i osiguravaju dijetu bez proteina. Kod teških poremećaja koristi se hemodijaliza.
Kod infekcija i sepse dijaliza se kombinuje sa hemosorpcijom, UV krvlju. Kod bolesti krvi koje dovode do anemije koristi se plazmafereza.
Liječenje akutnog zatajenja bubrega je umjetnost, jer su liječnici stalno ograničeni u svojim sposobnostima. Dakle, s infektivno-toksičnim šokom koji je doveo do akutnog zatajenja bubrega, morate se što prije nositi s infekcijom, ali upotreba efikasni lekovi ograničeno, jer je bubrežna funkcija smanjena i mora se uzeti u obzir mogućnost toksičnog oštećenja glomerula.
Prognoza
U pravilu, kod izolovanog zatajenja bubrega, smrtnost ne prelazi 10-15%, ali se brzo povećava na 70% u starosti, na pozadini akutnog srčanog ili zatajenje jetre, dostižući i do 100% u prisustvu "svih nedostataka", ili zatajenja više organa.
Kod onih koji prežive, funkcija bubrega je u potpunosti obnovljena, prema različitim izvorima, u 30-40% slučajeva. Ako govorimo o dugotrajnim komplikacijama, tada se najčešće javlja pijelonefritis povezan sa stagnacijom urina tijekom akutnog zatajenja bubrega.
Hronična bubrežna insuficijencija - šta je to?

Pređimo sada na CRF koji se polako pojavljuje, čiji je ishod uremička koma, sa "smrtnim zvonom" uremika kao simptomom koji neposredno prethodi komi. Ovo je naziv dat gruboj, škripavoj buci perikardijalnog trenja koja se javlja kod pacijenata u terminalnoj fazi CRF-a.
Nastao je zato što urea, koja je nastala kao rezultat razgradnje proteina, nije izlučena bubrezima i deponovala se u obliku neorganskih kristala po cijelom tijelu, uključujući i perikardijalnu šupljinu.
Naravno, u ovom trenutku takvi simptomi, a posebno oni prvi otkriveni, praktički ne postoje - ali kronično zatajenje bubrega može dovesti do toga. Šta uzrokuje CKD?
Uzroci CRF-a
Glavne bolesti koje dovode do hroničnog zatajenja bubrega utiču na glomerule bubrega, koji filtriraju primarni urin, i tubule. Može biti zahvaćeno i vezivno tkivo bubrega, odnosno intersticij u koji su uronjeni nefroni.
CRF uzrokuje i reumatska oboljenja koja zahvaćaju vezivno tkivo, metaboličke bolesti i urođene anomalije bubrega. Doprinos svojim "doprinosom" vaskularne lezije i stanja koja se javljaju sa opstrukcijom urinarnog trakta. Evo nekih od ovih bolesti:
- glomerulonefritis, hronični pijelonefritis, intersticijski nefritis;
- sistemska skleroderma, hemoragični vaskulitis;
- dijabetes, amiloidoza;
- policistična bolest bubrega, kongenitalna hipoplazija;
- maligna renalna hipertenzija, stenoza bubrežnih arterija;
Osnova poraza nefrona kod kronične bubrežne insuficijencije, bez obzira na uzrok, je glomeruloskleroza. Glomerul se prazni i zamjenjuje vezivnim tkivom. Uremija se javlja u krvi, odnosno, grubo rečeno, "mokrenje".
Cirkulirajući uremični toksini (urea, kreatinin, paratiroidni hormon, beta mikroglobulin) truju tijelo, akumulirajući se u organima i tkivima.
Simptomi hroničnog zatajenja bubrega
Simptomi kronične bubrežne insuficijencije kod žena i muškaraca su isti, a počinju s poremećajem metabolizma vode i soli.
Postoje četiri faze u toku CKD:
1) Latentno, što odgovara nastanku poremećaja vode i soli.
Sve počinje ranim fazama HPN:
- Izostenurija i hipostenurija. Bubrezi ne mogu koncentrirati urin. Urin "drži" samo do gustine od 1010-1012, a kod hipostenurije, općenito, do 1008.
- Nokturija ili prevladavanje noćnog volumena urina nad dnevnim. Zdravi nefroni su preopterećeni i rade u "noćnoj smjeni". To se događa, na primjer, jer se noću eliminira grč bubrežnih sudova;
- Poliurija. Količina urina se povećava, nadoknađujući nedostatak "kvaliteta". U terminalnoj fazi bubrežne insuficijencije količina urina se smanjuje na 600-800 ml dnevno, što je indikacija za dijalizu.
2) Kompenzirana, u kojoj se bubrezi i dalje snalaze i nema oligurije.
Sve to dovodi do iscrpljivanja soli - postoji slabost, smanjenje pritiska. Ali kod nekih pacijenata, zadržavanje natrijuma, naprotiv, uzrokuje porast krvnog tlaka. Spavanje je također poremećeno, apetit se smanjuje.
javlja se umor, glavobolja, svrbež, vrtoglavica, depresija. Temperatura tijela pada, dolazi do krvarenja. Kašnjenje kalijuma i magnezijuma dovodi do slabosti mišića, poremećaja rada srca i pospanosti.
3) Intermitentna (fluktuirajuća) kada se javljaju periodi oligurije i povećava se akumulacija jona u plazmi.
Najčešći su žeđ, mučnina, povraćanje, loš ukus u ustima, stomatitis i zadah amonijaka. Koža je bleda, suva i mlohava. Postoji mali tremor prstiju.
U uznapredovaloj fazi kroničnog zatajenja bubrega često se javlja anemija, jer bubrezi proizvode supstancu koja utiče na sintezu crvenih krvnih zrnaca. Klinička slika odražava azotemiju, odnosno nakupljanje proizvoda metabolizma proteina u tijelu.
4) Terminal.
javlja se encefalopatija. Poremećeno je pamćenje, javlja se nesanica. Pojavljuje se slabost mišića, teško se penjati uz stepenice. Zatim dolazi do bolnog svraba kože, parestezije, pojačanog potkožnog krvarenja, javlja se krvarenje iz nosa.
U težim slučajevima, zbog zadržavanja vode i „trovanja vodom“, dolazi do plućnog edema, hronične srčane insuficijencije, a razvija se i distrofija miokarda. Napreduje ("puzanje", utrnulost, bol), pogoršava se ili nestaju čulo mirisa i ukusa.
Retina je zahvaćena, što može dovesti do potpunog sljepila, omamljivanja i razvoja uremičke kome. Pacijenti emituju jak miris amonijaka.
Liječenje hroničnog zatajenja bubrega + dijeta
Budući da je CRF dugoročan, sve mjere se moraju poduzeti već u početnim fazama: to je dijeta, režim, mogućnost dijalize i druge mjere. Pacijenti treba da budu slobodni od fizička aktivnost(povećava se katabolizam proteina), preporučuje se izlaganje na otvorenom. Osnova liječenja je pravilna prehrana.
Dijeta
Liječenje kroničnog zatajenja bubrega počinje pravilno odabranom prehranom:
- frakciona hrana, 4-5 puta dnevno;
- potrebno je ograničiti unos proteina na 50-70 grama dnevno;
- zadovoljiti energetske potrebe na račun masti i ugljikohidrata;
- regulacija metabolizma soli (ograničenje soli).
U kliničkoj prehrani za kronično zatajenje bubrega postoji. IN početna faza Dovoljna je dijeta br.7, a kod težih poremećaja koriste se dijete br.7a ili 7b (20 i 40 grama proteina dnevno).
U ishrani je poželjno urediti dani posta: pirinač - kompot, ugljeni hidrati jabuka - šećer, krompir. Krompir se reže sirov i natapa kako bi se smanjio nivo kalijuma.
Istovremeno, 50% od dnevna doza proteini trebaju biti lako svarljivi proteini (svježi sir ili jaje). Ali meso, ribu, perad, mahunarke, orašaste plodove i čokoladu treba potpuno isključiti. Marshmallow, marshmallow, med i karamela nisu zabranjeni. Sušeno voće (osim natopljenog) je kontraindicirano, jer sadrži višak kalija.
Masti se daju u obliku biljnih ulja. Količina kuhinjske soli se strogo uzima u obzir i ne prelazi 8 g dnevno. Količina tečnosti u hrani i piću zavisi od diureze pacijenta i ne bi trebalo da je prelazi.
Lijekovi za liječenje kroničnog zatajenja bubrega
Lijekovi za liječenje zatajenja bubrega su simptomatski. Nećemo razmatrati liječenje bolesti koje su dovele do CRF-a. Da bi to učinili, pacijentima se mogu propisati ozbiljni lijekovi, kao što su hormoni i citostatici. Što se tiče uzimanja lijekova za ispravljanje samog CRF-a, oni uključuju:
- antihipertenzivi u prisustvu maligne hipertenzije;
- diuretici i srčani glikozidi kod kršenja funkcije pumpanja srca i razvoja kongestivnog zatajenja srca;
- natrijum bikarbonat za ublažavanje acidoze,
- preparati željeza za anemiju;
- antiemetici protiv mučnine i povraćanja ("Cerukal");
- enterosorbenti za smanjenje azotemije ("Enteros-gel");
- ispiranje crijeva, klistir.
U liječenju kronične bubrežne insuficijencije trenutno su "spas" metode ekstrakorporalne detoksikacije: hemosorpcija, plazmafereza, kao pomoćne metode, i kronična hemodijaliza, odnosno aparat za "vještački bubreg". To vam omogućava da spasite život i aktivnost pacijenata i sačekate transplantaciju bubrega, ako je indicirano.
Ali nauka ne miruje. Godine 2010. stvoren je prototip implantabilnog vještačkog bubrega, a nije daleko vrijeme kada će se moći iznova stvoriti ljudski bubreg, koristeći njegove matične ćelije, kao i bazu vezivnog tkiva.
Prognoza
Mi smo samo zagrebali po površini pitanja koja se odnose na uzroke, simptome i liječenje kronične bolesti bubrega. Glavna stvar koju treba zapamtiti je da je CRF nespecifičan sindrom koji se razvija uz mnoge bolesti.
Samo prilika da se preokrene tok osnovne bolesti daje šansu za stabilizaciju stanja pacijenta. Osim toga, moraju se uzeti u obzir dob, komorbiditet, mogućnost dijalize i izgledi za transplantaciju bubrega.
otkazivanja bubrega- patološko stanje koje se javlja kada razne bolesti a karakterizira ga oštećena bubrežna funkcija.
Bubreg je organ urinarnog sistema. Njegova glavna funkcija je stvaranje urina.  To se dešava ovako:
To se dešava ovako:
- Krv koja ulazi u bubrežne žile iz aorte dolazi do glomerula kapilara okruženih posebnom kapsulom (kapsula Shumlyansky-Bowman). Pod visokim pritiskom tečni dio krvi (plazma) sa tvarima otopljenim u njoj prodire u kapsulu. Tako nastaje primarni urin.
- Zatim se primarni urin kreće kroz sistem uvijenih tubula. Ovdje se voda i tvari potrebne tijelu apsorbiraju natrag u krv. Nastaje sekundarni urin. U odnosu na primarni, gubi na volumenu i postaje sve koncentriraniji, u njemu ostaju samo štetni metabolički produkti: kreatin, urea, mokraćna kiselina.
- Iz sistema tubula sekundarni urin ulazi u bubrežne čašice, zatim u karlicu i mokraćovod.
- Izlučivanje štetnih metaboličkih produkata iz organizma.
- Regulacija osmotskog krvnog pritiska.
- Proizvodnja hormona. Na primjer, renin, koji je uključen u regulaciju krvnog tlaka.
- Regulacija sadržaja različitih jona u krvi.
- Učešće u hematopoezi. Bubrezi se izlučuju biološki aktivna supstanca eritropoetin, koji aktivira stvaranje eritrocita (crvenih krvnih zrnaca).
Uzroci zatajenja bubrega
Uzroci akutnog zatajenja bubrega
Klasifikacija akutnog zatajenja bubrega, ovisno o uzrocima:- prerenal. Uzrokovana poremećenim bubrežnim protokom krvi. Bubrezi ne primaju dovoljno krvi. Kao rezultat toga, proces stvaranja urina je poremećen, javljaju se patološke promjene u bubrežnom tkivu. Javlja se kod oko polovine (55%) pacijenata.
- Renal. Povezan sa patologijom bubrežnog tkiva. Bubreg prima dovoljno krvi, ali ne može formirati mokraću. Javlja se kod 40% pacijenata.
- Postrenalno. Urin se stvara u bubrezima, ali ne može teći zbog opstrukcije u uretri. Ako dođe do opstrukcije u jednom ureteru, tada će zdrav bubreg preuzeti funkciju zahvaćenog bubrega - neće doći do zatajenja bubrega. Ovo stanje se javlja kod 5% pacijenata.
 Na slici: A - prerenalna bubrežna insuficijencija; B - postrenalna bubrežna insuficijencija; C - zatajenje bubrega.
Na slici: A - prerenalna bubrežna insuficijencija; B - postrenalna bubrežna insuficijencija; C - zatajenje bubrega.Uzroci akutnog zatajenja bubrega:
| prerenal |
|
| Renal |
|
| Postrenalno |
|
Uzroci hroničnog zatajenja bubrega

Simptomi zatajenja bubrega
Simptomi akutnog zatajenja bubrega
Simptomi akutnog zatajenja bubrega ovise o stadiju:- početna faza;
- faza smanjenja dnevne zapremine urina manje od 400 ml (oligurična faza);
- faza obnavljanja volumena urina (poliurička faza);
- faza potpunog oporavka.
| Stage | Simptomi |
| Inicijal | U ovoj fazi, kao takvoj, još nema zatajenja bubrega. Osoba je zabrinuta zbog simptoma osnovne bolesti. Ali poremećaji u bubrežnom tkivu već se javljaju. |
| oligurski | Povećava se disfunkcija bubrega, smanjuje se količina urina. Zbog toga se štetni metabolički proizvodi zadržavaju u tijelu, dolazi do kršenja ravnoteže vode i soli. Simptomi:
|
| poliurijski | Stanje pacijenta se vraća u normalu, količina urina se u pravilu povećava čak i više od normalne. U ovoj fazi mogu se razviti dehidracija organizma, infekcije. |
| Potpuni oporavak | Konačna obnova funkcije bubrega. Obično traje od 6 do 12 mjeseci. Ako je tokom akutnog zatajenja bubrega veliki dio bubrežnog tkiva isključen iz rada, tada je potpuni oporavak nemoguć. |
Simptomi hroničnog zatajenja bubrega

- U početnoj fazi, kronično zatajenje bubrega nema manifestacija. Pacijent se osjeća relativno normalno. Obično se prvi simptomi javljaju kada 80% -90% bubrežnog tkiva prestane da funkcioniše. Ali prije tog vremena možete postaviti dijagnozu ako obavite pregled.
- Obično se prvi pojavljuju opšti simptomi: letargija, slabost, povećan umor, česta malaksalost.
- Izlučivanje urina je poremećeno. Za dan se formira više od očekivanog (2-4 litre). To može dovesti do dehidracije. Učestalo mokrenje noću. U kasnijim fazama kronične bubrežne insuficijencije, količina urina naglo se smanjuje - ovo loš znak.
- Mučnina i povraćanje.
- Mišići se trzaju.
- Svrab kože.
- Suvoća i gorčina u ustima.
- Bol u stomaku.
- Dijareja.
- Krvarenje iz nosa, želuca zbog smanjenog zgrušavanja krvi.
- Hemoragije na koži.
- Povećana osjetljivost na infekcije. Ovi pacijenti često pate respiratorne infekcije, upala pluća .
- U kasnoj fazi: stanje se pogoršava. Javljaju se napadi kratkog daha, bronhijalna astma. Pacijent može izgubiti svijest, pasti u komu.
Dijagnoza zatajenja bubrega
| Dijagnostička metoda | Akutno zatajenje bubrega | Hronična bubrežna insuficijencija |
| Opća analiza urina | U općoj analizi urina kod akutnog i kroničnog zatajenja bubrega može se identificirati:
 |
|
| Bakteriološki pregled urina | Ako je bubrežna disfunkcija uzrokovana infekcijom, tada će se patogen otkriti tijekom studije. Također, ova analiza vam omogućava da identificirate infekciju koja je nastala u pozadini zatajenja bubrega, kako biste utvrdili osjetljivost patogena na antibakterijske lijekove.  |
|
| Opća analiza krvi | Kod akutnog i kroničnog zatajenja bubrega u općem testu krvi otkrivaju se promjene:
 |
|
| Hemija krvi | Pomaže u procjeni patoloških promjena u tijelu zbog poremećene funkcije bubrega. Biohemijskim testom krvi kod akutnog zatajenja bubrega mogu se otkriti promjene:
| Kod kronične bubrežne insuficijencije u biohemijskom testu krvi obično se otkrivaju promjene:
|
| Ove metode vam omogućavaju da pregledate bubrege, njihovu unutrašnju strukturu, bubrežne čašice, karlicu, uretere, mjehur. Kod akutnog zatajenja bubrega, CT, MRI i ultrazvuk se najčešće koriste za pronalaženje uzroka suženja urinarnog trakta.  |
|
| Dopler ultrazvuk | Ultrazvučni pregled, tokom kojeg je moguće procijeniti protok krvi u žilama bubrega. | |
| Radiografija prsa | Koristi se za otkrivanje poremećaja respiratornog sistema, nekih bolesti koje mogu uzrokovati zatajenje bubrega.
|
|
| Hromocistoskopija |
| |
| Biopsija bubrega | Doktor prima komad bubrežnog tkiva i šalje ga u laboratoriju na pregled pod mikroskopom. Najčešće se to radi posebnom debelom iglom koju lekar kroz kožu ubacuje u bubreg. Biopsija se koristi u sumnjivim slučajevima kada se dijagnoza ne može postaviti.
|
|
| elektrokardiografija (EKG) | Ova studija je obavezna za sve pacijente sa akutnim zatajenjem bubrega. Pomaže u prepoznavanju poremećaja srca, aritmije.  |
|
| Zimnitskyjev test | Pacijent sakuplja sav urin tokom dana u 8 posuda (svaki po 3 sata). Odredite njegovu gustinu i zapreminu. Lekar može proceniti stanje funkcije bubrega, odnos dnevne i noćne količine urina. | |
Liječenje zatajenja bubrega
 Akutno zatajenje bubrega zahtijeva hitnu hospitalizaciju pacijenta u nefrološkoj bolnici. Ukoliko je pacijent u teškom stanju, smješta se na odjel intenzivne njege. Terapija ovisi o uzrocima poremećene funkcije bubrega.
Akutno zatajenje bubrega zahtijeva hitnu hospitalizaciju pacijenta u nefrološkoj bolnici. Ukoliko je pacijent u teškom stanju, smješta se na odjel intenzivne njege. Terapija ovisi o uzrocima poremećene funkcije bubrega. Kod hronične bubrežne insuficijencije, terapija zavisi od stadijuma. U početnoj fazi se liječi osnovna bolest - to će pomoći u prevenciji teške bubrežne disfunkcije i olakšati njihovo kasnije rješavanje. Sa smanjenjem količine urina i pojavom znakova zatajenja bubrega, potrebno je nositi se s patološkim promjenama u tijelu. I tokom perioda oporavka, morate ukloniti posljedice.
Upute za liječenje zatajenja bubrega:
| Smjer tretmana | Događaji |
| Otklanjanje uzroka prerenalnog akutnog zatajenja bubrega. |
|
| Otklanjanje uzroka bubrežnog akutnog zatajenja bubrega |
|
| Otklanjanje uzroka postrenalnog akutnog zatajenja bubrega | Potrebno je eliminisati prepreku koja ometa odliv mokraće (tumori, kamenci i sl.) To najčešće zahteva hiruršku intervenciju. |
| Otklanjanje uzroka hroničnog zatajenja bubrega | Zavisi od osnovne bolesti. |
| Mjere za suzbijanje poremećaja koji se javljaju u organizmu kod akutnog zatajenja bubrega |
|
| Otklanjanje kršenja ravnoteže vode i soli |
|
| Borba protiv zakiseljavanja krvi | Liječnik propisuje liječenje u slučaju kada kiselost (pH) krvi padne ispod kritične vrijednosti - 7,2. Otopina natrijevog bikarbonata se primjenjuje intravenozno dok se njegova koncentracija u krvi ne podigne na određene vrijednosti, a pH naraste na 7,35. |
| Borba protiv anemije | Uz smanjenje nivoa crvenih krvnih zrnaca i hemoglobina u krvi, liječnik propisuje transfuziju krvi, epoetin (lijek koji je analog bubrežnog hormona eritropoetina i aktivira hematopoezu). |
| Hemodijaliza, peritonealna dijaliza | Hemodijaliza i peritonealna dijaliza metode su čišćenja krvi od raznih toksina i neželjenih tvari. Indikacije za akutno zatajenje bubrega:
Kod peritonealne dijalize ubrizgava se otopina za pročišćavanje krvi trbušne duplje. Kao rezultat razlike u osmotskom tlaku, unosi štetne tvari. Zatim se uklanja iz abdomena ili se zamjenjuje novim.
|
| transplantacija bubrega | Transplantacija bubrega se provodi kod kronične bubrežne insuficijencije, kada se javljaju teški poremećaji u tijelu pacijenta i postaje jasno da se pacijentu neće moći pomoći na druge načine. Od živog donora ili leša se uzima bubreg. Nakon transplantacije sprovodi se kurs terapije lekovima koji suzbijaju imuni sistem kako ne bi došlo do odbacivanja tkiva donora.
|
Dijeta za akutno zatajenje bubrega

Prognoza za zatajenje bubrega
Prognoza za akutno zatajenje bubrega
U zavisnosti od težine akutnog zatajenja bubrega i prisutnosti komplikacija, 25% do 50% pacijenata umre.Većina uobičajeni uzroci smrt:
- Poraz nervni sistem- uremička koma.
- Teški poremećaji cirkulacije.
- Sepsa je generalizovana infekcija, „trovanje krvi“, od koje pate svi organi i sistemi.
Prognoza za hronično zatajenje bubrega
Zavisi od bolesti, zbog koje je došlo do kršenja funkcije bubrega, starosti, stanja tijela pacijenta. Od primjene hemodijalize i transplantacije bubrega smrt pacijenata je sve rjeđa.Faktori koji pogoršavaju tok hroničnog zatajenja bubrega:
- arterijska hipertenzija;
- nepravilna ishrana, kada hrana sadrži puno fosfora i proteina;
- visok sadržaj proteina u krvi;
- povećana funkcija paratireoidnih žlijezda.
- povreda bubrega;
- infekcije urinarnog trakta;
- dehidracija.
Prevencija hroničnog zatajenja bubrega
Ako počnete rano pravilan tretman bolest koja može dovesti do hroničnog zatajenja bubrega, tada funkcija bubrega možda neće biti pogođena, ili barem njeno oštećenje neće biti tako ozbiljno.Neki lijekovi toksični su za bubrežno tkivo i mogu dovesti do kroničnog zatajenja bubrega. Nemojte uzimati nikakve lekove bez lekarskog recepta.
Najčešće se zatajenje bubrega razvija kod osoba koje pate od dijabetes melitusa, glomerulonefritisa, arterijske hipertenzije. Takve pacijente treba stalno nadzirati liječnik, na vrijeme se podvrgnuti pregledima.
Bolest bubrega je opasno stanje koje dovodi do smanjenja kvalitete života i za sobom povlači opasne komplikacije do i uključujući smrt. Najčešće je akutno zatajenje bubrega.
Akutna bubrežna insuficijencija (ARF) je bolest koja se javlja kada jedan ili dva bubrega prestanu da funkcionišu ili smanjuju efikasnost. Bolest se brzo razvija, praćena naglim pogoršanjem stanja pacijenta i razvojem teške intoksikacije. Prema međunarodnoj klasifikaciji bolesti, dijagnoza akutnog zatajenja bubrega mikrobnom 10 dodjeljuje se klasi N17.
Kada se dijagnosticira akutno zatajenje bubrega, simptomi se počinju pojavljivati prilično brzo. Postoji nekoliko faza bolesti, od kojih svaka ima svojstven tijek i karakterizira je određeno stanje pacijenta.
Početni - traje od 2-3 sata do 3 dana. Pacijent osjeća slabost, pospanost, mogu se pojaviti dispeptični poremećaji u obliku mučnine ili probavne smetnje. Nema specifičnih znakova.
Oligoanurijski - karakterizira naglo smanjenje volumena urina, promjena njegove boje. U OAM-u postoji protein, razvija se acetonomski sindrom. Krv sadrži visok sadržaj dušika, fosfata, natrijuma i kalija. Razvija se teška intoksikacija, sve do kome, a opći imunitet se smanjuje.
Popyuric - smanjenje dnevnog volumena urina naglo se zamjenjuje njegovim povećanjem, hipotenzija se razvija zbog ispiranja korisnih minerala, uključujući kalij. Možda razvoj aritmija. Uz povoljan tok i odgovarajući tretman, u roku od nedelju dana simptomi se povlače, dolazi do poboljšanja stanja i krvne slike.
Faza oporavka - traje do godinu dana, sastoji se od potpunog obnavljanja funkcije bubrega. Pod uslovom da se poštuju preventivne mere, ishodi su povoljni.
Ovisno o uzrocima uzrokovanim bolešću, razlikuju se sljedeće vrste akutnog zatajenja bubrega:
Prerenalno akutno zatajenje bubrega - karakterizirano naglim usporavanjem bubrežnog krvotoka. Razlozi uključuju:
- kardiovaskularne bolesti;
- sindrom srčane aritmije;
- blokada plućne arterije;
- teška dehidracija;
- kardiogeni šok.

Bubrežno akutno zatajenje bubrega - karakterizirano naglim oslobađanjem toksičnih tvari, zbog ishemijskog oštećenja tkiva bubrega. Uzroci:
- trovanja pesticidima;
- prekomjerna upotreba brojnih lijekova, uključujući antibiotike;
- povećan sadržaj hemoglobina u krvi;
- akutni pijelonefritis i druge upalne bolesti.
Postrealno akutno zatajenje bubrega - uzrokovano opstrukcijom urinarnog trakta, čiji su uzroci:
- neoplastične bolesti unutrašnje organe;
- uretritis;
- sužavanje staza zbog obilja kamenja.
Uzroci akutnog zatajenja bubrega su različiti. Pored svega navedenog, bolest može nastati zbog prodiranja bakterija iz drugih organa, pa čak i uobičajeni ARVI može dovesti do razvoja bolesti.
Dijagnoza bolesti
Budući da se primarni znaci zatajenja bubrega lako mogu pomiješati sa simptomima drugih bolesti, za postavljanje dijagnoze potrebno je provesti posebne laboratorijske pretrage i dijagnostičke mjere. Na pregledu lekar će prikupiti ličnu i porodičnu analizu, ispitati stanje kože, utvrditi prisustvo popratnih somatskih bolesti, poslušati otkucaje srca, procijeniti stanje limfnog sistema.
Dalje, izvedite opšta analiza urina i biohemijske analize krv. Dolazi do pada hemoglobina, razvoja leukocitoze i limfopenije. Prema biohemiji dijagnosticira se smanjenje hematokrita, što ukazuje na hiperhidrataciju. Osim toga, postoji povećanje nivoa uree do 6,6 mmol/l i kreatinina - do 1,45 mmol/l. Može se otkriti povećan sadržaj kalcija, kalija, natrijuma, fosfata, smanjenje kiselosti.

U urinu se nalaze hijalinski i granularni odljevci, povećavaju se eritrociti i leukociti, a specifična težina se značajno smanjuje. Moguće je povećanje nivoa eozinofila kod akutnog nefritisa. Kada se dijagnosticira akutna bubrežna insuficijencija, patogeneza ovisi o uzročniku bolesti i obliku bolesti. Za njegovo utvrđivanje, kao i za potvrđivanje ili opovrgavanje akutnog zatajenja bubrega, radi se ultrazvučni pregled bubrega i mokraćnog mjehura. Dolazi do povećanja volumena unutrašnjih organa, prisustva kamenca u karlici i mokraćnim putevima.
Radi boljeg proučavanja radi se cistoskopija (pregled mokraćne bešike) i ureteroskopija (endoskopija uretre), kao i metode istraživanja radionuklida za procenu stanja unutrašnjih organa uvođenjem kontrastnog sredstva.
Osim toga, provodi se studija srca, EKG, CT, MRI, angiografija, rendgenski snimak grudnog koša (da se isključi nakupljanje tekućine u pleuri pluća), radioizotopsko skeniranje bubrega. U posebno teškim slučajevima može se preporučiti biopsija i bilateralna katerizacija zdjelice.
Karakteristike liječenja
Kada se dijagnostikuje akutno zatajenje bubrega, liječenje se propisuje odmah. Lijekovi koji se propisuju za bolest određuju se tipovima i stadijumima bolesti.
U početnoj fazi akutnog zatajenja bubrega, kao osnova se uzima liječenje prateće bolesti koja je uzrokovala disfunkciju bubrega. U slučaju kardiogenog šoka, propisuje se terapija usmjerena na normalizaciju srčane aktivnosti, uklanjanje aritmija i obnavljanje protoka krvi. Sa hemijskim ili trovanje hranom ublažavaju sindrome akutne intoksikacije. Ako ima kamenca u karlici, oni se čiste, a koriste se i metode za otklanjanje kamenca. U slučaju da klinika bolesti obavezuje, propisuje se antitumorska terapija.

Ako se bolest dijagnosticira u fazi oligurije, pacijentu se propisuju diuretici, posebno furasimid, manitol, 20% otopina glukoze i inzulin. Kako bi se spriječila dehidracija, pacijentu se intravenozno daje dopamin, kao i drugi lijekovi koji obnavljaju ravnotežu elektrolita u krvi. Sa teškim upalnih procesa propisuju se antibiotici. Svi tretmani se obavljaju isključivo u bolnici kako bi se spriječio razvoj komplikacija i njihova pojava nuspojave. Pacijentu se također savjetuje da zdravog načina životaživota i pridržavajte se posebne dijete sa smanjenim sadržajem proteina i soli.
Ako kliniku bolesti karakteriziraju manifestacije opasni simptomi, preporučuje se operacija ili povezivanje sa sistemom za hemodijalizu. Potonji se koristi u slučaju trajne razvijene intoksikacije tijela, ako se razina uree u analizama podigne na 24 mmol / l, a kalij se dijagnosticira na razini od 7 mmol / l. Osim toga, u slučaju neefikasnosti propisan je postupak dijalize. konzervativna terapija, teško stanje pacijenta, stanje hronične ketocidoze.
Osobine toka bolesti kod djece
Akutno zatajenje bubrega kod djece je rijetka bolest, ali vrlo opasna. Ne tako davno imao je vrlo Negativne posljedice do smrti. Bolest se manifestuje kao naglo pogoršanje dobrobiti, poremećaj ravnoteže elektrolita, jaka intoksikacija i glavobolja, a karakterizira je hipoksija bubrežnog tkiva, kao i oštećenje tubula.
Akutno zatajenje bubrega razvija se kod djece u pozadini bolesti kao što su:
- nefritis;
- zarazne bolesti urinarni sistem;
- toksični šok;
- intrauterine infekcije i hipoksija;
- hemoglobin i mioglobinurija;
- ishemija bubrega.
Također, predispozicija za nastanak bolesti može biti banalna hipotermija, gušenje, zatajenje disanja, gušenje - kod novorođenčadi. Kod mladih pacijenata razlikuju se dva oblika bolesti: funkcionalni i organski.

Funkcionalno akutno zatajenje bubrega kod djece javlja se u pozadini dehidracije i poremećenog protoka krvi kroz krvne žile. Ovaj oblik bolesti je slabo dijagnosticiran, ali je reverzibilan. Najopasniji je organski oblik bolesti. Bolest, koja se manifestuje letargijom, bljedilom i suhoćom kože, ima izražene simptome.
Postoji mala količina urina, može se javiti mučnina, vrtoglavica, povraćanje i tahikardija, često se javlja acetonomski sindrom u razvoju koji se manifestuje nekontrolisanim povraćanjem i teškom dehidracijom. U posebno teškim slučajevima čuju se vlažni hripavi u plućima, postoji rizik od razvoja uremičke kome.
Ako se pojavi barem jedan od simptoma, dijete se mora hitno hospitalizirati. Hitna njega u slučaju akutnog zatajenja bubrega će se dati odmah. Uključuje mjere za uspostavljanje ravnoteže elektrolita, nadoknadu tekućine u tijelu. Liječenje je propisano i za osnovnu bolest koja je izazvala problem u bubrezima.
Odmori se medicinske mjere djeca se ne razlikuju od odraslih. Važno je izliječiti bolest do kraja, a ne pustiti da sve ide svojim tokom nakon nestanka glavnih simptoma. U prosjeku, liječenje teški oblici kod mladih pacijenata traje 3-6 mjeseci. Ako se funkcija bubrega ne obnovi u potpunosti, može se razviti kronični oblik bolesti.
Hronična bubrežna insuficijencija
Ako se akutni oblik bolesti nije mogao potpuno izliječiti uklanjanjem svih mogući razlozi, a disfunkcija bubrega se opaža 3 mjeseca ili više, razvija se kronični oblik bolesti. Njegovi simptomi se polako povećavaju, u rasponu od prekomjerne slabosti i umora pacijenta do razvoja srčane astme i plućnog edema. Ostali simptomi hronične bolesti bubrega uključuju:
- suvoća i gorčina u ustima;
- česte konvulzije;
- gubitak apetita;
- bol u donjem dijelu leđa;
- česte glavobolje i pad pritiska.
Tokom bolesti može doći do unutrašnjeg krvarenja, smanjene otpornosti organizma na razne infekcije, moguće su česte vrtoglavice, sve do gubitka svijesti. Uzroci hroničnog zatajenja bubrega uključuju dijabetes, razne zarazne bolesti, bolesti kardiovaskularnog sistema, hronični glomerulonefritis, bolest urolitijaze, policistična bolest bubrega, trovanje toksičnim proizvodima.

Akutna i kronična bubrežna insuficijencija dijagnosticira se na isti način, s tim da u kroničnom obliku bolesti pokazatelji možda nisu tako visoki, ali traju duže. Tretman je također sličan. Ako bolest brzo napreduje, liječnik može preporučiti uklanjanje nefunkcionalnog bubrega ili hemodijalizu i procedure peritonealne dijalize.
Razlika između potonjeg je u tome što se tokom hemodijalize krvna plazma periodično filtrira kroz aparat za “umjetni bubreg” kako bi se pročistila krv i uklonili toksini, a tijekom peritonealne dijalize pročišćavanje se odvija direktno kroz peritoneum pacijenta pomoću posebnog katetera. koji uvodi rastvor za dijalizu u krv pacijenta.
dijeta za otkazivanje bubrega
Liječenje bilo kojeg oblika zatajenja bubrega nemoguće je bez posebne dijete. Budući da je bolest povezana s poremećajem rada bubrega, dijetu za akutnu bubrežnu insuficijenciju karakterizira smanjenje proteina (do 50 grama dnevno), soli, a također treba ograničiti konzumaciju masne, začinjene, pržene hrane.
Hrana je visokokalorična, bogata zdravim mastima i ugljikohidratima. Ne zanemarujte svježe povrće i voće, koristite napitke od bobičastog voća, sokove i kompote, preporučuje se u ishranu i kruh od cjelovitog zrna, kao i peciva na bazi kukuruznog i pirinčanog brašna.

Dijeta se bazira na žitaricama, čorbama, varivima od povrća, nemasnim čorbama, dozvoljeni su mahunarke, orašasti plodovi, sušeno voće. U ograničenim količinama moguće je konzumirati masnu ribu, kavijar, mliječne proizvode, sjemenke, jaja.
- Pića koja sadrže kofein;
- čokolada;
- bogate juhe od kostiju i mesa;
- alkoholna pića;
- ljuti začini;
- dimljena i konzervirana hrana;
- pečurke.
Inače, ishranu kod akutnog i kroničnog zatajenja bubrega treba odabrati pojedinačno za svakog pacijenta. Treba napomenuti da u periodima egzacerbacije treba pooštriti prehranu, potpuno izbaciti sol, smanjiti količinu proteina na 20 grama dnevno, a vjerovatnije je korištenje životinjskih proteina nego biljnih. Zato se u akutnom obliku bolesti ne treba oslanjati na pasulj, razne orašaste plodove i sušeno voće. Međutim, hrana bi trebala biti zabavna, pa je vrijedno eksperimentirati s receptima kako biste dobili ukusna jela od dostupnih sastojaka.
Komplikacije zatajenja bubrega
Komplikacije kod akutnog i kroničnog zatajenja bubrega razvijaju se u nedostatku blagovremeno liječenje i nepoštivanje preporuka specijaliste.
Kada akutni oblik, nivo rizika zavisi od stepena bolesti, stanja katabolizma, prisustva oligurije i nefrotskog sindroma. U tom slučaju postoji opasnost od ozbiljnog trovanja metaboličkim proizvodima i mineralima čija koncentracija u krvi stalno raste. Bez odgovarajuće pažnje, hiperkalijemija se razvija u akutnom zatajenju bubrega. Dostignuvši kritične vrijednosti, ovo stanje može dovesti do ozbiljnih srčanih problema, uključujući i smrt.

Bolesti mogu uzrokovati ozbiljne promjene u krvi, uzrokovati anemiju ili uzrokovati imunološke poremećaje. Bolesnici s hroničnim oblikom bolesti moraju biti izuzetno oprezni i izbjegavati kontakte sa bolesnim osobama. Njihovo je tijelo, više od ostalih, podložno infekciji, koja se može brzo razviti i dovesti do smrti pacijenta.
Moguć je i razvoj neuroloških bolesti i pojava akutnog zatajenja srca. U teškim slučajevima akutnog zatajenja bubrega razvija se gastroenterokolitis koji uzrokuje crijevno krvarenje, što dodatno otežava stanje bolesnika.
Kada hronični oblik bolesti, dolazi do aktivnog ispiranja kalcijuma iz organizma, što dovodi do povećane krhkosti kostiju. Sa strane neurologije mogu se javiti česti napadi, potpuni ili djelomični gubitak svijesti i mentalna retardacija. Posebnu pažnju zahtijevaju trudnice s kroničnim zatajenjem bubrega. Razvoj bolesti ili pojava egzacerbacije može dovesti do prekida trudnoće i prijetnje životu majke.
Prevencija bolesti
Ako se simptomi akutnog oblika bolesti prestanu ili ukloni period egzacerbacije kod kroničnih bolesnika, pacijent treba poduzeti čitav niz mjera kako se bolest ne bi brzo vratila ili čak povukla:
- Pridržavajte se stroge dijete. Čak i ako postoji stabilno poboljšanje, ne treba se oslanjati na proteinsku hranu. A, ako pacijent i dalje dozvoljava sebi meso, neka bude kuhano ili pečeno, pa nikako dimljeno ili ljuto.
- Odustanite od alkohola ili smanjite njegovu konzumaciju.
- Ograničite unos kofeinskih pića.
- Održavajte težinu. Ako uslovi dozvoljavaju, trebalo bi da se bavite sportom ili bar više šetate na svežem vazduhu.
- Pažljivo slijedite sve preporuke liječnika, bez praznina, uzimajte sve lijekove propisane za liječenje.
- Prestati pušiti.
- Izbjegavajte boravak u zadimljenim prostorijama, rad sa pesticidima.
- Smanjite rizik od bilo kakvog izlaganja toksinima izvana.
- U slučaju žarišta upale u bilo kojem dijelu tijela, odmah ih zaustavite, kako biste izbjegli širenje infekcije.
Akutno zatajenje bubrega je opasna bolest dovodi do ozbiljnih kvarova u tijelu, do smrti. Niko nije imun od bolesti. Ali moguće je riješiti se komplikacija. Glavna stvar je na vrijeme kontaktirati uskog stručnjaka i slijediti sve preporuke ne samo u fazi pogoršanja, već i tijekom cijelog perioda rehabilitacije.
Akutno zatajenje bubrega (ARF) nastaje kao komplikacija mnogih bolesti i patoloških procesa. Akutno zatajenje bubrega je sindrom koji nastaje kao posljedica poremećenih bubrežnih procesa (bubrežni protok krvi, glomerularna filtracija, tubularna sekrecija, tubularna reapsorpcija, sposobnost koncentracije bubrega) i karakterizira ga azotemija, poremećaj ravnoteže vode i elektrolita i acidobaznog stanja. .
Akutno zatajenje bubrega može biti posljedica prerenalnih, renalnih i postrenalnih poremećaja. Prerenalno akutno zatajenje bubrega razvija se u vezi s kršenjem bubrežnog krvotoka, akutnim zatajenjem bubrega - s oštećenjem bubrežnog parenhima, postrenalno akutno zatajenje bubrega povezano je s kršenjem odljeva mokraće.
Morfološki supstrat ARF je akutna tubulonekroza, manifestira se smanjenjem visine ruba četkice, smanjenjem savijanja bazolateralnih membrana i nekrozom epitela.
Prerenalno akutno zatajenje bubrega karakterizira smanjenje bubrežnog krvotoka kao rezultat vazokonstrikcije aferentnih arteriola u uvjetima poremećene sistemske hemodinamike i smanjenjem volumena cirkulirajuće krvi, dok je funkcija bubrega očuvana.
Uzroci prerenalnog zatajenja bubrega:
dugotrajno ili kratkotrajno (rjeđe) smanjenje krvnog tlaka ispod 80 mm Hg. (šok iz raznih razloga: posthemoragijski, traumatski, kardiogeni, septički, anafilaktički itd., opsežne hirurške intervencije);
smanjenje volumena cirkulirajuće krvi (gubitak krvi, gubitak plazme, nesavladivo povraćanje, dijareja);
povećanje intravaskularnog kapaciteta, praćeno smanjenjem perifernog otpora (septikemija, endotoksemija, anafilaksa);
smanjenje minutnog volumena srca ( infarkt miokarda, zatajenje srca, plućna embolija).
Ključna karika u patogenezi prerenalnog akutnog zatajenja bubrega je nagli pad nivo glomerularne filtracije zbog spazma aferentnih arteriola, ranžiranja krvi u jukstaglomerularnom sloju i ishemije kortikalnog sloja pod uticajem štetnog faktora. Zbog smanjenja volumena krvi koja perfuzira kroz bubrege, klirens metabolita se smanjuje i razvija azotemija. Stoga neki autori ovu vrstu nazivaju OPN prerenalna azotemija. Uz produženo smanjenje bubrežnog krvotoka (više od 3 dana) prerenalno akutno zatajenje bubrega prelazi u bubrežno akutno zatajenje bubrega.
Stupanj renalne ishemije korelira sa strukturnim promjenama u epitelu proksimalnih tubula (smanjenje visine ruba četkice i površine bazolateralnih membrana). Inicijalna ishemija potiče povećanje permeabilnosti ćelijskih membrana tubularnog epitela za ione [Ca2+], koji ulaze u citoplazmu i aktivno se transportuju posebnim nosačem na unutrašnju površinu mitohondrijalnih membrana ili u sarkoplazmatski retikulum. Energetski deficit koji se razvija u ćelijama zbog ishemije i potrošnje energije tokom kretanja [Ca 2+ ] jona dovodi do nekroze ćelije, a nastali ćelijski debris opstruira tubule, čime se pogoršava anurija. Volumen tubularne tečnosti u uslovima ishemije je smanjen.
Oštećenje nefrocita je praćeno kršenjem reapsorpcije natrijuma u proksimalnim tubulima i prekomjernim unosom natrija u distalne regije. Natrijum stimuliše macula densa proizvodnja renina; kod pacijenata s akutnim zatajenjem bubrega, njegov sadržaj je obično povećan. Renin aktivira sistem renin-angiotenzin-aldosteron. Pojačan je tonus simpatikusa i proizvodnja kateholamina. Pod uticajem komponenti renin-apgiotenzin-aldosteron sistema i kateholamina održava se aferentna vazokonstrikcija i ishemija bubrega. U kapilarama glomerula tlak opada i, shodno tome, efektivni tlak filtracije opada.
S oštrim ograničenjem perfuzije kortikalnog sloja, krv ulazi u kapilare jukstaglomerularne zone ("Oxford shunt"), u kojoj dolazi do zastoja. Povećanje pritiska u tubulima je praćeno smanjenjem glomerularne filtracije. Hipoksija na nju najosjetljivijih distalnih tubula manifestuje se nekrozom tubularnog epitela i bazalne membrane do tubularne nekroze. Dolazi do opturacije tubula fragmentima nekrotičnih epitelnih ćelija, cilindara itd.
U uslovima hipoksije u meduli, promena aktivnosti enzima arahidonske kaskade praćena je smanjenjem stvaranja prostaglandina koji imaju vazodilatatorni efekat i oslobađanjem biološki aktivnih supstanci (histamin, serotonin, bradikinin), koji direktno utiču na bubrežne sudove i remete bubrežnu hemodinamiku. Ovo zauzvrat doprinosi sekundarnom oštećenju bubrežnih tubula.
Nakon obnavljanja bubrežnog krvotoka dolazi do stvaranja aktivnih oblika kisika, slobodnih radikala i aktivacije fosfolipaze, što održava poremećenu propusnost membrane za [Ca 2+ ] ione i produžava oligursku fazu akutnog zatajenja bubrega. Posljednjih godina, blokatori kalcijumskih kanala (nifedipin, verapamil) se koriste za eliminaciju neželjenog transporta kalcija u stanice u ranim fazama akutnog zatajenja bubrega, čak iu pozadini ishemije ili neposredno nakon njegove eliminacije. Sinergistički efekat se opaža kada se inhibitori kalcijumskih kanala koriste u kombinaciji sa supstancama koje mogu uhvatiti slobodne radikale, kao što je glutation. Joni, adenin nukleotidi štite mitohondrije od oštećenja.
Stepen renalne ishemije korelira sa strukturnim promjenama u epitelu tubula, moguć je razvoj vakuolne degeneracije ili nekroze pojedinih nefrocita. Vakuolna degeneracija se eliminira u roku od 15 dana nakon prestanka djelovanja štetnog faktora.
Bubrežno akutno zatajenje bubrega nastaje usled ishemije bubrega, odnosno javlja se drugi put sa primarno poremećenom perfuzijom bubrega ili pod uticajem sledećih razloga:
upalni proces u bubrezima (glomerulonefritis, intersticijski nefritis, vaskulitis);
endo- i egzotoksini (lijekovi, radionepropusne supstance, soli teških metala - jedinjenja žive, olova, arsena, kadmijuma itd., organski rastvarači, etilen glikol, ugljen-tetrahlorid, otrovi životinjskog i biljnog porekla;
renovaskularne bolesti (tromboza i embolija bubrežne arterije, disecirajuća aneurizma aorte, bilateralna tromboza bubrežnih vena);
pigmentemija - hemoglobinemija (intravaskularna hemoliza) i mioglobinemija (traumatska i netraumatska rabdomioliza);
toksikoza trudnoće;
hepatorenalni sindrom.
Ovaj tip AKI karakterizira akutna tubularna nekroza uzrokovana ishemijom ili nefrotoksinima koji su fiksirani na stanicama bubrežnih tubula. Prije svega, dolazi do oštećenja proksimalnih tubula, dolazi do distrofije i nekroze epitela, a zatim umjerenih promjena u intersticijumu bubrega. Glomerularne lezije su obično manje.
Do danas je opisano više od 100 nefrotoksina koji imaju direktan štetni učinak na stanice bubrežnih tubula (akutna tubularna nekroza, nefroza donjeg nefrona, vazomotorna vazopatija). Akutno zatajenje bubrega uzrokovano nefrotoksinima čini oko 10% svih prijema pacijenata u centre za akutnu hemodijalizu.
Nefrotoksini uzrokuju oštećenja tubuloepitelnih struktura različite težine - od distrofija (hidropične, vakuolne, balonske, masne, hijalinokapljične) do djelomične ili masivne koagulativne nekroze nefrocita. Ove promjene nastaju kao rezultat reapsorpcije i taloženja makro- i mikročestica u citoplazmi, kao i fiksacije na ćelijskoj membrani iu citoplazmi nefrotoksina filtriranih kroz glomerularni filter. Pojava određene distrofije određena je faktorom djelovanja.
nefrotoksičnost otrova tiol grupa"(jedinjenja žive, hroma, bakra, zlata, kobalta, cinka, olova, bizmuta, litijuma, uranijuma, kadmijuma i arsena) manifestuje se blokadom sulfhidrilnih (tiolnih) grupa enzimskih i strukturnih proteina i efektom koagulacije plazme, što uzrokuje masivnu koagulacijsku nekrozu tubula. Sublimat uzrokuje selektivno oštećenje bubrega - " sublimirana nefroza". Ostale supstance iz ove grupe ne razlikuju se po selektivnosti delovanja i oštećuju tkivo bubrega, jetre i crvenih krvnih zrnaca. Na primjer, obilježje trovanja bakrenim sulfatom, dikromatima, arsenim vodikom je kombinacija koagulacijske nekroze epitela proksimalnih tubula s akutnom hemoglobinuričnom nefrozom. U slučaju trovanja dikromatima i arsenom vodikom, uočava se centrilobularna nekroza jetre s kolemijom i helaturijom.
Trovanje etilen glikol i njegovih derivata karakteriše ireverzibilno uništavanje unutarćelijskih struktura, tzv balon distrofija. Etilen glikol i njegovi produkti raspadanja reapsorbiraju se epitelnim stanicama bubrežnih tubula, u njima se formira velika vakuola koja pomiče ćelijske organele, zajedno s jezgrom, u bazalne regije. Takva distrofija, u pravilu, završava nekrozom kolikvata i potpunim gubitkom funkcije zahvaćenih tubula. Moguća je i sekvestracija oštećenog dijela ćelije zajedno sa vakuolom, a izvor regeneracije mogu biti očuvani bazalni dijelovi sa istisnutim jezgrom.
Trovanje dihloretan, manje često kloroform, u pratnji masna degeneracija nefrociti (akutna lipidna nefroza) proksimalnih, distalnih tubula i Henleove petlje. Ovi otrovi imaju direktan toksični učinak na citoplazmu, mijenjajući omjer proteinsko-lipidnih kompleksa u njoj, što je praćeno inhibicijom reapsorpcije u tubulima.
Reapsorpcija proteinskih pigmentnih agregata (hemoglobin, mioglobin) epitelnih stanica proksimalnih i distalnih tubula uzrokuje hijalino-kapljičasta distrofija. Pigmentni proteini filtrirani kroz glomerularni filter kreću se duž tubula i postepeno se talože na ivici četkice u proksimalnim tubulima, djelomično reapsorbirani od strane nefrocita. Akumulacija pigmentnih granula u epitelnim stanicama je praćena djelomičnim uništavanjem apikalnih dijelova citoplazme i njihovom sekvestracijom u lumen tubula zajedno s rubom četkice, gdje se formiraju zrnasti i grudasti pigmentni cilindri. Proces se odvija 3-7 dana. U tom periodu nereapsorbirane pigmentne mase u lumenu tubula postaju gušće, prelaze u Henleovu petlju i distalne tubule. U apikalnim dijelovima epitelnih stanica preopterećenim pigmentnim granulama dolazi do djelomične nekroze. Pojedinačne pigmentne granule se pretvaraju u feritin i dugo se zadržavaju u citoplazmi.
Nefrotoksičnost aminoglikozidi(kanamicin, gentamicin, monomicin, neomicin, tobarmicin, itd.) povezuje se sa prisustvom slobodnih amino grupa u bočnim lancima u njihovim molekulima. Aminoglikozidi se ne metaboliziraju u tijelu, a 99% ih se izlučuje nepromijenjeno urinom. Filtrirani aminoglikozidi se fiksiraju na apikalnoj membrani stanica proksimalnih tubula i Henleovoj petlji, vežu se za vezikule, apsorbiraju se pinocitozom i sekvestriraju u lizozomima tubularnog epitela. Istovremeno, koncentracija lijeka u kortikalnoj tvari postaje veća nego u plazmi. Oštećenje bubrega aminoglikozidima karakterizira povećanje anionskih fosfolipida u membranama, posebno fosfatidilinozitola, oštećenje mitohondrijalnih membrana, praćeno gubitkom intracelularnog kalija i magnezija, poremećenom oksidativnom i energetskom deficijencijom. Kombinacija ovih promjena dovodi do nekroze tubularnog epitela.
Karakteristično je da ioni [Ca 2+ ] sprečavaju fiksaciju aminoglikozida na rubu četkice i na taj način smanjuju njihovu nefrotoksičnost. Uočeno je da tubularni epitel, regenerirajući se nakon oštećenja aminoglikozidima, postaje otporan na toksično djelovanje ovih lijekova.
Terapija osmotski diuretini(otopine glukoze, uree, dekstrana, manitola, itd.) mogu biti komplikovane hidropičnom i vakuolarnom degeneracijom nefrocita. Istovremeno, osmotski gradijent tečnosti sa obe strane tubularne ćelije se menja u proksimalnim tubulima – krv koja ispira tubule i provizorni urin. Stoga je moguće da voda prelazi u tubularne epitelne stanice iz peritubularnih kapilara ili iz privremenog urina. Hidropija epitelnih stanica primjenom osmotskih diuretina traje dugo i u pravilu je povezana s djelomičnom reapsorpcijom osmotski aktivnih supstanci i njihovim zadržavanjem u citoplazmi. Zadržavanje vode u ćeliji dramatično smanjuje njen energetski potencijal i funkcionalnost. Dakle, osmotska nefroza nije uzrok akutnog zatajenja bubrega, već je neželjeni učinak njenog liječenja ili posljedica nadoknade energetskih supstrata u tijelu parenteralnim davanjem hipertoničnih otopina.
Sastav urina kod bubrežnog akutnog zatajenja bubrega sličan je sastavu glomerularnog filtrata: niska specifična težina, niska osmolarnost. Sadržaj u urinu je povećan zbog kršenja njegove reapsorpcije.
Postrenalno akutno zatajenje bubrega nastaje zbog kršenja odljeva mokraće kroz urinarni trakt kao posljedica sljedećih poremećaja:
okluzija urinarnog trakta kamenjem ili krvnim ugrušcima;
opstrukcija mokraćovoda ili uretera tumorom koji se nalazi izvan urinarnog trakta;
tumori bubrega;
nekroza papile;
hipertrofija prostate.
Poremećaj odliva mokraće praćen je prenaprezanjem urinarnog trakta (mokraćovoda, karlice, čašice, sabirnih kanala, tubula) i uključivanjem refluksnog sistema. Dolazi do povratnog toka urina iz urinarnog trakta u intersticijski prostor bubrežnog parenhima (pijelorenalni refluks). Ali izražen edem se ne opaža zbog odliva tekućine kroz sistem venskih i limfnih žila. (pijelovenozni refluks). Stoga je intenzitet hidrostatskog pritiska na tubule i glomerule vrlo umjeren, a filtracija je blago smanjena. Nema izraženih poremećaja peritubularnog krvotoka, a uprkos anuriji, bubrežna funkcija je očuvana. Nakon uklanjanja opstrukcije za odljev mokraće, diureza se obnavlja. Ako trajanje okluzije ne prelazi tri dana, fenomen akutnog zatajenja bubrega nakon obnavljanja prohodnosti urinarnog trakta nestaje dovoljno brzo.
Produženom okluzijom i visokim hidrostatskim pritiskom poremećena je filtracija i peritubularni protok krvi. Ove promjene, u kombinaciji s upornim refluksom, doprinose razvoju intersticijalnog edema i tubularne nekroze.
Klinički tok akutnog zatajenja bubrega ima određenu pravilnost i stadijaciju, bez obzira na uzrok koji ga je izazvao.
1. faza- kratkog trajanja i završava nakon prestanka faktora;
2. faza - period oligoanurije (volumen izlučenog urina ne prelazi 500 ml / dan), azotemija; u slučaju produžene oligurije (do 4 sedmicama) naglo povećava vjerovatnoću kortikalne nekroze;
3. faza- period poliurije - obnavljanje diureze s fazom poliurije (volumen izlučenog urina prelazi 1800 ml / dan);
4. faza- obnavljanje funkcije bubrega. Klinički, 2. faza je najteža.
Razvija se ekstracelularna i intracelularna hiperhidratacija, renalna acidoza bez izlučivanja gasova (u zavisnosti od lokalizacije tubularnog oštećenja moguća je acidoza 1., 2., 3. tipa). Prvi znak prekomerne hidratacije je nedostatak daha zbog intersticijalnog ili kardiogenog plućnog edema. Nešto kasnije, tekućina se počinje nakupljati u šupljinama, javlja se hidrotoraks, ascites, edem donjih ekstremiteta i u lumbalnoj regiji. To je popraćeno izraženim promjenama biohemijskih parametara krvi: azotemija (povećan sadržaj kreatinina, uree, mokraćne kiseline), hiperkalemija, hiponatremija, hipokloremija, hipermagnezijemija, hiperfosfatemija.
Nivo kreatinina u krvi raste bez obzira na prirodu ishrane pacijenta i intenzitet razgradnje proteina. Stoga stepen kreatinemije daje ideju o težini toka i prognozi akutnog zatajenja bubrega. Stepen katabolizma i nekroze mišićnog tkiva odražava hiperurikemiju.
Hiperkalijemija nastaje kao rezultat smanjenja izlučivanja kalija, povećanog oslobađanja kalija iz stanica i razvoja bubrežne acidoze. Hiperkalijemija 7,6 mmol/l klinički se manifestuje srčanim aritmijama do potpunog zastoja srca; dolazi do hiporefleksije, mišićna ekscitabilnost se smanjuje s kasnijim razvojem mišićne paralize.
Elektrokardiografski indikatori kod hiperkalemije: T talas - visok, uski, ST linija se spaja sa T talasom; nestanak P talasa; proširenje QRS kompleksa.
Hiperfosfatemija je uzrokovana poremećenim izlučivanjem fosfata. Poreklo hipokalcemije ostaje nejasno. U pravilu, pomaci u fosfor-kalcijum homeostazi su asimptomatski. Ali brzom korekcijom acidoze kod pacijenata sa hipokalcemijom može doći do tetanije i napadaja. Hiponatremija je povezana sa zadržavanjem vode ili prekomernim unosom vode. Ne postoji apsolutni nedostatak natrijuma u tijelu. Hipersulfatemija, hipermagneziemija, u pravilu, su asimptomatske.
U roku od nekoliko dana razvija se anemija, čija se geneza objašnjava hiperhidratacijom, hemolizom eritrocita, krvarenjem, inhibicijom proizvodnje eritropoetina toksinima koji cirkuliraju u krvi. Obično se anemija kombinuje sa trombocitopenijom.
Drugi stadijum karakteriše pojava znakova uremije, dok prevladavaju simptomi iz gastrointestinalnog trakta (nedostatak apetita, mučnina, povraćanje, nadutost, dijareja).
Imenovanjem antibiotika na početku, simptomi dijareje se pojačavaju. Nakon toga, dijareju zamjenjuje zatvor zbog teške crijevne hipokinezije. U 10% slučajeva uočava se gastrointestinalna krvarenja (erozije, čirevi gastrointestinalnog trakta, poremećaji krvarenja).
Pravovremeno propisanom terapijom sprečava se razvoj kome, uremičnog perikarditisa.
Tokom oligurične faze (9-11 dana) urin je tamne boje, izražene su proteinurija i cilindrurija, natriurija ne prelazi 50 mmol/l, osmolarnost urina odgovara osmolarnosti plazme. U 10% bolesnika s akutnim intersticijskim nefritisom izazvanim lijekovima diureza je očuvana.
3. faza karakterizira obnavljanje diureze do 12-15 dana od početka bolesti i poliurija (više od 2 l / dan), koja traje 3-4 tjedna. Geneza poliurije se objašnjava obnavljanjem filtracijske funkcije bubrega i nedovoljnom koncentracijskom funkcijom tubula. U poliuričnom stadijumu, tijelo se oslobađa tečnosti nakupljene tokom perioda oligurije. Moguća je sekundarna dehidracija, hipokalemija i hiponatremija. Ozbiljnost proteinurije je smanjena.
Tabela 6
Diferencijalna dijagnoza prerenalnog i renalnog akutnog zatajenja bubrega
Za diferencijalnu dijagnozu prerenalnog i renalnog akutnog zatajenja bubrega izračunava se indeks izlučene frakcije natrijuma i indeks bubrežne insuficijencije (uključujući podatke iz Tabele 6).
Izlučena frakcija natrijuma (Na + ex)
Na + urin: Na + krv
Na + ex = ------,
Urin Cr: Krv Cr
gdje je Na + urin i Na + krv - redom, sadržaj Na + u urinu i krvi, a Cr urin i Cr krvi - sadržaj kreatinina u urinu i krvi
Za prerenalno akutno zatajenje bubrega, indeks izlučene natrijeve frakcije je manji od 1, a kod akutne tubularne nekroze indeks je veći od 1.
Indeks bubrežne insuficijencije (RII):
IPN = ------ .
Urin Cr: Krv Cr
Nedostatak ovih pokazatelja je što su kod akutnog glomerulonefritisa isti kao kod prerenalnog akutnog zatajenja bubrega.
Patogenetski načini korekcije akutnog zatajenja bubrega: dopuna BCC - plazma, rastvor proteina, poliglikani, reopoligljukin (pod kontrolom CVP);
diuretici - manitol, furosemid - ispiru tubularni detritus;
prevencija hiperkalijemije - 16 jedinica inzulina, 40% u 50 ml otopine glukoze;
prevencija hiperkalcemije - 10% u 20,0-30,0 ml rastvora kalcijum glukonata (povećanje nivoa jonizovanog Ca 2+ smanjuje ekscitabilnost ćelija);
eliminacija acidoze - uvođenje natrijum bikarbonata.
Dakle, tretman je usmjeren na otklanjanje šoka, obnavljanje volumena cirkulirajuće krvi, liječenje sindroma diseminirane intravaskularne koagulacije, sprječavanje prekomjerne hidratacije, korekciju acidobazne i vodeno-elektrolitne ravnoteže, eliminaciju uremije.